Проблемы с щитовидной железой начинаются с необычных симптомов, которые не всегда связаны с дефицитом йода. Если вам всегда холодно и сонливо, волосы стали выпадать, а характер изменился не в самую лучшую сторону — возможно, стоит проверить щитовидную железу. Как понять, что с ней не все в порядке? Что делать для профилактики тиреотоксикоза (гипертериоза) и гипотериоза? Опасны ли узлы и токсические зобы? Мы решили узнать ответы на эти вопросы у нашего ведущего эндокринолога Либеранской Натальи Сергеевны!
1. Профилактика заболеваний щитовидной железы йодом
Дефицит йода действительно характерен для жителей России, особенно это касается маленьких детей, подростков и беременных женщин. Щитовидная железа страдает в первую очередь, а когда это происходит, артериальное давление падает, кожа сохнет, волосы выпадают, человек испытывает сильную слабость и апатию, сонливость и озноб.
Картина следующая — дефицит йода приводит к тому, что тиреоидная пероксидаза выходит из тиреоцита. Организм начинает активно продуцировать антитела, которые атакуют щитовидную железу, и она начинает работать как попало — нарушается синтез важных гормонов: тироксина (Т4) и трийодтиронина (Т3).
Распространенность йододефицитных заболеваний щитовидной железы крайне велика. По примерным подсчетам ВОЗ, свыше 650 миллионов людей на планете живут с увеличенной щитовидной железой, а 43 млн страдают когнитивными расстройствами из-за нехватки йода. В профилактических целях имеет смысл покупать в магазинах только йодированную соль и включить морепродукты в дневной рацион. Чего делать точно не стоит, так это пить йод. Его избыток не лучше дефицита.
Проверить, нет ли у вас дефицита йода, можно в домашних условиях — нанесите йод на кожу. Если полоска исчезла ранее чем через 24 часа, то у вас скорее всего не хватает этого микроэлемента.
В клиническом анализе мочи содержание йода должно быть не менее 150 мкг/л. Дозировки определяются индивидуально от 150-1000 мкг считаются безопасными, иногда требуется прием более высоких доз. Йод лучше всего усваивается вместе с селеном. И это далеко не все микроэлементы, которые нужны щитовидке.
2. Микроэлементы для щитовидной железы
Селен
Помогает йоду усваиваться правильно, является отличным антиоксидантом. Рекомендованная суточная норма для взрослого человека — 200-400 мкг селен метионина или хелата. Доказано, что селен снижает уровень антител при аутоиммунном тиреоидите.
Железо
Является основополагающим компонентом. Его дефицит приводит к нарушению работы щитовидной железы и наоборот, нарушение функции ЩЖ, а именно, гипотиреоз, приводит к развитию дефицита железа. В группе риска — все менструирущие и беременные женщины, вегетарианцы, пациенты с пониженной секрецией соляной кислоты в желудке. Дефицит железа снижает уровень Т3 на 43% и Т4 на 67% и приводит к самому распространенному заболеванию — гипотериозу. Целевые показатели — 80-100 мкг/л.
Витамин D
D-гормон необходим для иммунной системы и правильной работы вообще всех эндокринных желез. Низкий уровень витамина D в разы повышает риск аутоиммунного тиреоидита. Целевые показатели витамина D — 65-100 нг/мл, но если у вас уже диагностировали АТ, то не менее 100.
Какие еще микроэлементы и витамины важны для щитовидной железы?
Магний, цинк, витамины А, В1, 12, тирозин — их дефицит необходимо восполнить.

3. Препараты, которые нарушают работу щитовидной железы
Отказаться от этих медикаментов не всегда представляется возможным, но если вы их принимаете, то нужно иметь в виду, что они влияют и на щитовидную железу:
-
Некоторые антиаритмические препараты могут содержать слишком высокие дозы йода, что повышает вероятность гипер- или гипотериоза.
-
Препараты, содержащие литий — чаще всего используются для лечения депрессии и биполярных расстройств. Накапливаются в щитовидной железе и блокируют синтез тиреоидных гормонов.
-
Фторсодержащие препараты — снижают функцию щитовидной железы. К ним относятся некоторые антидепрессанты, антибиотики, статины, противогрибковые и медикаменты для лечения артрита. Избыточное количество фтора мы можем получать и с зубной пастой.
-
Оральные контрацептивы.
-
Препараты для снижения кислотности желудка.
-
Бета-блокаторы — замедляют конверсию Т4 в Т3
-
Ботокс — в меньшей степени, однако не рекомендован при аутоиммунном тиреоидите.
4. Как понять, что с щитовидной железой не все в порядке?
Симптомы заболеваний щитовидной железы, которые должны насторожить:
- Вам всегда холодно, приходится кутаться в свитера, пледы, шерстяные носки, даже при нормальной комнатной температуре.
- Постоянно слегка повышенная или пониженная температура тела.
- Утром тяжело проснуться — нет ощущения отдыха за ночь, лицо отекшее, а голос сиплый. Лучше становится только к вечеру.
- Волосы выпадают, секутся. Ногти ломкие, тонкие. Наружная часть бровей поредела или совсем исчезла. Кожа сухая — косметика не помогает.
- Необъяснимые странности с весом: вы не можете похудеть, прилагая усилия, или наоборот стремительно худеете.
- Мышечная слабость и боль после тренировок, хотя раньше при тех же нагрузках все было в порядке.
- Нарушение менструального цикла, бесплодие, снижение либидо.
- Железодефицитная анемия, высокий холетирин.
- Запоры, проблемы с желчным пузырем, язык увеличен в объеме — с отпечатками зубов.
- Глаза «навыкате».
- Депрессия и апатия.
- Тревожность.
- Всё забываете, сложно сконцентрироваться, «туман в голове».
5. Как проверяем щитовидную железу?
Шаг 1 — делаем температурный тест
Измеряйте утром, не вставая с постели, температуру под языком в течение 5 дней. Для женщин измерение лучше проводить в 1 фазе менструального цикла ( с 1 по 5 день). Если средняя базальная температура ниже 36.6 — вероятен гипотиреоз.
Норма : 36,6-36,7.
Шаг 2 — сдаем анализы на гормоны щитовидной железы, делаем УЗИ
Ориентируемся на следующие показатели лабораторных анализов:
- 1) Тиреотропный гормон ( ТТГ) ниже 2 мкМЕ/мл , оптимально 1-1,5,
- 2) свободный Т3, свободный Т4 – ближе к верхней границе нормы.
- 3) Соотношение св. Т3/св. Т4 выше 0,33
- 4) Соотношение свободный Т3 / реверсивный Т3 – выше 6.
- 5) Антитела к ТПО и ТГ – оптимально полное отсутствие антител! Выше перечисленные симптомы могут быть и у тех, кто уже принимает тироксин и имеет нормальный уровень гормонов, это означает, что нарушена конверсия ( переход) Т4 в Т3.
6. Что делать, если на УЗИ обнаружены узлы щитовидной железы?
1. Не паниковать. Хорошо, что вы вообще о них узнали. Большинство узлов не опасны. По статистике, у каждой 2 женщины они есть.
2. Если размер узла превышает 1 см, то нужно сделать пункционную биопсию. Только после лабораторного исследования образца ткани врач сможет определить, состоит ли узел из доброкачественных клеток, или существует онкологический риск. Доброкачественный узел не перерождается в рак.
3. Сдать анализ на гормоны щитовидной железы, чтобы понять, не нарушена ли ее функция. При гиперфункции (гипертериозе) и наличии узлов нужно точно определить источник избытка гормонов, потребуется сцинтиграфия с технецием.
Хорошо, а что дальше делать с узлами?
Опасные — удаляем
Доброкачественные — наблюдаем у врача
7. Гипертериоз (тиреотоксикоз, гиперфункция щитовидной железы)
Вы постоянно чувствуете прилив энергии, не можете привести в порядок мысли, которые постоянно и беспорядочно вертятся у вас в голове? Вы быстро устаете? Плохо засыпаете? Худеете, хотя питаетесь, как обычно? Учащенное сердцебиение даже без физической нагрузки? Так бывает при гипертериозе — щитовидная железа работает как угорелая и производит слишком много тиреоидных гормонов. Тиреотоксикоз наносит удар по всему организму, отравляя его, меняя характер и образ жизни человека. Из активного и жизнерадостного он превращается в несчастного и капризного. В отдаленной перспективе заболевание приводит к образованию опухоли (токсического зоба).
При тиреотоксикозе беспокоят:
- изменения психики: плаксивость, чрезмерная возбудимость, быстрая смена настроения, бессонница.
- повышенная потливость, чувство жара.
- слабость.
- учащенное сердцебиение, ощущение перебоев в сердце, одышка.
- дрожание, которое особенно заметно на пальцах вытянутых рук.
- отечность и появление мешков под глазами, набухание век, невозможность сконцентрировать взгляд на предмете, двоение в глазах.
- снижение веса.
- поносы.
Кроме того, гипертериоз — это наследственное заболевание, которому часто сопутствуют и другие аутоиммунные патологии.
8. Токсический зоб — это опасно?
Нет, но это очень и очень неприятное аутоиммунное заболевание. Переизбыток тиреоидных гормонов отравляет организм, а проблема заключается даже не в щитовидной железе, а в иммунной системе.
Контролировать его и бороться с симптомами очень не просто. Сердцебиение, потеря веса, тремор, выраженная слабость, утомляемость, раздражительность, дискомфорт, жжение, давление в глазах — диагноз можно поставить с порога.
При этом на УЗИ часто выявляют гиперплазию щитовидной железы, диффузные изменение, усиление кровотока. В некоторых случаях опухоль может быть настолько большой, что увидеть ее легко и без УЗИ — она приводит к деформации шеи, мешает глотать и дышать.
Пациенту назначается консервативная медикаментозная терапия (1-1,5 года). Помогает она не всегда — после отмены препаратов только в 30% случаев наступает ремиссия.
Если терапия не помогла, щитовидную железу полностью удаляют. Другой вариант — лечение радиоактивным йодом.
9. Операция на щитовидной железе — это опасно?
При наличии пограничных опухолей, опасных онкогенных узлов и токсических зобов, которые не поддаются консервативному лечению, операция по удалению щитовидной железы или ее части может быть единственным способом восстановить здоровье и даже сохранить жизнь.
Операции на щитовидной железе у многих до сих пор ассоциируются с рубцом на шее, который приходится скрывать, чтобы никого не пугать и не провоцировать лишние вопросы. Сегодня такие операции выполняются с применением эндовидеохирургической техники:
- без рубцов на передней поверхности шеи;
- с минимальной реабилитацией и госпитализацией
- с высокой точностью, исключая риски традиционного хирургического вмешательства.
Гормонозаместительная терапия, и тем более пожизненная, назначается не всегда!
10. Гипотиреоз
Когда в организме слишком мало Т4, развивается гипотиреоз — противоположность гипертериоза. Обмен веществ замедляется, лишняя жидкость и продукты распада хуже выводятся, человек набирает вес. Причин для его возникновения много, в том числе и недостаток йода. Еще одна важная и коварная — аутоиммунный тиреоидит: в этом случае иммунитет принимает щитовидную железу за опасное инородное тело и начинает разрушать её. Клеток становится мало, и уровень тироксина снижается.
Причины гипертериоза (стараемся их избегать):
- 1. Хронический стресс и истощение надпочечников. Высокий кортизол снижает конверсию Т4 в Т3 и приводит к гормональному дисбалансу.
- 2. Дисбиоз кишечника, пищевая непереносимость глютена, лактозы, фруктозы.
- 3. Низкокалорийное питание (ниже 1500 ккал) и голодание.
- 4. Дефицит витаминов и микроэлементов.
- 5. Аутоиммунное воспаление.
- 6. Инсулинорезистентность.
- 7. Доминирование эстрогенов.
- 8. Онкология, травмы с кровотечениями.
Проконсультироваться с эндокринологом
Гипотиреоз (Underactive Thyroid) — это состояние, при котором организму не хватает гормонов, вырабатываемых щитовидной железой. Поскольку основная цель гормона щитовидки — управление обменом веществ организма, понятно, что больные с гипотиреозом будут иметь симптомы, связанные с замедленным метаболизмом.
Прием эндокринолога — 1000 руб. Комплексное УЗИ щитовидки — 1000 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
Статистика дает разные цифры, но известно, что гипотиреозом в разной степени страдает несколько миллионов россиян. Определенную степень дефицита щитовидной железы имеют до 10% женщин. Так как болезнь сначала проходит почти бессимптомно, многие люди даже не догадываются о проблеме, постепенно разрушающей организм.

Причины гипотиреоза
Есть три распространенные причины гипотиреоза.
Первая — результат предыдущего (или текущего) воспаления щитовидной железы, приводящего к тому, что большой процент клеток щитовидки поврежден или полностью атрофирован и не способен вырабатывать достаточное количество гормонов. Наиболее распространенная причина отказа щитовидной железы — аутоиммунный тиреоидит (также называемый тиреоидит Хашимото). Это форма воспаления, вызванная собственной иммунной системой пациента, не принимающей свои же клетки.
Вторая причина — травматичные лечебные процедуры.
- Перенесенная операция на щитовидной железе, приведшая к частичному или полному удалению органа. Такие операции проводятся, например, при раке щитовидной железы. Если оставшихся тканей недостаточно для удовлетворения потребностей организма, у пациента развивается гипотиреоз. Иногда процесс растягивается на годы. Сразу после операции по удалению узла щитовидки, орган продолжает работать нормально, но со временем функции нарушаются.
- Лечение радиоактивным йодом зоба и др. состояний. Цель терапии радиоактивным йодом при доброкачественных новообразованиях — уничтожение части щитовидной железы, предотвращающей рост зоба или переизбыток гормонов — гипертиреоз. Если такая процедура назначена, все-таки не стоит отказываться, ведь гипертиреоз еще опаснее и лечить его гораздо сложнее.
Третья причина — затормаживание работы щитовидной железы из-за проблемы в гипофизе. Эти органы тесно связаны: если гипофиз не вырабатывает достаточного количества тиреотропного гормона (ТТГ), то щитовидка не получает сигнал для выработки гормонов.
Симптомы гипотиреоза
Признаки заболевания — гипотиреоз знакомы многим, но практически всегда игнорируются из-за схожести с легкими недомоганиями. При недостаточности щитовидной, пациенту свойственны:
- Быстрая утомляемость, слабость.
- Увеличение веса или сложности с похудением.
- Сухие, жесткие, ломкие волосы.
- Сухая, грубая бледная кожа.
- Выпадение волос.
- Ломкость и слоение ногтей.
- Нетерпимость к холоду и холодной воде.
- Мышечные судороги и частые мышечные боли.
- Запоры, так как щитовидка стимулирует работу кишечника.
- Депрессия, раздражительность.
- Ослабление памяти.
- Сбой менструального цикла.
- Снижение либидо.
У каждого отдельного пациента может быть разная комбинация симптомов, они варьируют в зависимости от тяжести дефицита щитовидной железы и периода, в течение которого организм был лишен необходимого количества гормона. У некоторых людей с гипотиреозом вообще нет симптомов, или они настолько слабые, что они остаются незамеченными очень долго.
Потенциальная опасность гипотиреоза, прогноз на излечение
Поскольку организму нужно определенное количество гормонов щитовидной железы, при их недостатке, гипофиз начинает вырабатывать дополнительный тиреотропный гормон (TSH). Так он пытается простимулировать ослабшую щитовидную железу. Постоянная бомбардировка высоким уровнем TSH приводит к увеличению щитовидной железы и образованию зоба, называемого «компенсаторным зобом».
При отсутствии лечения симптомы гипотиреоза прогрессируют. Осложнения могут привести к тяжелой угрожающей жизни депрессии, сердечной недостаточности или коме.
Гипотиреоз часто может быть диагностирован простым анализом крови на гормоны щитовидки. В некоторых случаях необходимы более подробные тесты. Какие именно решает эндокринолог. Этот же врач направляет на УЗИ щитовидки — обязательное обследование при любых патологиях этого органа.
Своевременно выявленный гипотиреоз полностью поддается лечению у многих пациентов. При этом никаких сложных процедур не требуется — достаточно просто принимать таблетки, подобранные эндокринологом, один раз в день.
Диагностика гипотиреоза
Поскольку гипотиреоз связан с недостаточностью тиреоидных гормонов, выделяемых щитовидной железой, диагноз «гипотиреоз» основывается на измерении их количества в крови. Существуют нормальные диапазоны для всех гормонов щитовидной железы, которые рассчитывались учеными на основании изучения состояния десятков тысяч людей. Если уровень ниже нормы, это говорит о наличии гипотиреоза. Тесты на гормоны очень точны, надежны и доступны для всех.
Смысл анализов состоит в том, чтобы измерить уровни гормонов — Т4 и ТТГ. У человека с недостаточно активной щитовидной железой уровень Т4 (основного гормона щитовидной железы) будет низким, а уровень ТТГ будет высоким. Это означает, что щитовидная железа не производит достаточного количества гормонов, и гипофиз, распознавая недостаточность, отвечает ускорением производства тиреоидного стимулирующего гормона (ТТГ).
В редких случаях, при гипотиреозе, вызванном гипофизарной недостаточностью, уровень гормона щитовидной железы Т4 будет низким, и уровень ТТГ также будет низким. Щитовидная железа в этом случае здорова, но ведет себя так, потому что она может производить гормон только в ответ на сигналы ТТГ из гипофиза.
У большинства людей гипотиреоз легко диагностируется с помощью простых анализов крови. У пациентов с умеренными признаками болезнь выявлять сложнее.
Это связано с несколькими факторами:
- Есть много степеней этого заболевания от очень тяжелого состояния до очень мягкого.
- Разная реакция организма больных на одну и ту же степень болезни.
- Степень аномалий гормонов щитовидной железы часто, но не всегда коррелирует со степенью симптомов.
При наличии симптомов гипотиреоза, но хороших анализах, нужно продолжить обследование. Нормальные уровни гормонов щитовидной железы в крови имеют довольно большой диапазон, не подходящий некоторым пациентам.
Для большинства больных гипотиреозом достаточно простого лечения гормонозаместительным методом, чтобы вернуть все функции щитовидки в нормальный диапазон, и добиться улучшения самочувствия. Для ряда пациентов придется подбирать лечение, добиваясь положительного результата постепенно. В этом случае придется постоянно сдавать анализы и проходить УЗИ.
Лечение гипотиреоза
Гипотиреоз на начальных этапах довольно легко лечить. При этом обычно применяется медикаментозная гормональная терапия. Таблетку, содержащую заменитель тиреоидных гормонов принимают один раз с утра, натощак.
Препарат представляет собой чистую синтетическую форму T4, полностью идентичную организменному гормону T4, выделяемому человеческой щитовидной железой. Преимущества методики — возможность подобрать идеальную дозировку лекарства.
Пока ведется лечение, необходимо сдавать кровь на гормоны ежемесячно, пока в организме не будет установлен соответствующий уровень. Затем дозу препарата пересматривают не реже одного раза в год.
Некоторые пациенты замечают улучшение состояния уже через 1-2 недели, но полный метаболический ответ на терапию тиреоидным гормоном возможен не ранее, чем через один — два месяца.
Почему нельзя лечить гипотериоз самостоятельно и сколько продлится лечение
Очень важно, чтобы пациент принимал правильное количество гормонов, что невозможно без качественной диагностики и консультации эндокринолога.
- При недостаточной дозировке сохранятся усталость и другие симптомы гипотиреоза.
- Слишком высокая доза вызовет нервозность, бессонницу и другие признаки, характерные для гипертиреоза (переизбытка гормонов).
- Новые исследования показали, что слишком высокая концентрация гормонов щитовидной железы вызывает потерю кальция из костей, увеличивая риск заболевания остеопорозом.
Особенно важна правильная дозировка для пациентов с сердечными заболеваниями. Даже незначительный избыток гормонов щитовидки увеличивает риск сердечного приступа пациента и вызывает стенокардию. Сердечникам необходимо чаще сдавать анализы, чем другим пациентам.
Уровень гормонов в крови измеряется через месяц лечения, чтобы определить, подходит ли дозировка лекарства пациенту. Часто образцы крови также проверяются на наличие антител против щитовидной железы — признака аутоиммунного тиреоидита, так как это самая распространенная причина гипотиреоза.К сожалению, лечение будет длиться пожизненно.
Противопоказания для гормональной терапии при гипотиреозе
Синтетический Т4 можно безопасно принимать с большинством других лекарств. С осторожностью нужно относиться к сочетанию препарата с холестирамином (соединение, используемое для снижения уровня холестерина в крови) и лекарствами, назначаемыми против судорог, железосодержащими витаминами.
Также внимательно нужно относиться к дозировкам заменителя T4 беременным женщинам. При беременности дозы T4 обязательно корректируют, увеличивая, так как в этот период организму требуется больше гормонов. Это связано с ускорением метаболизма во время беременности.
Где пройти обследование и вылечить гипотериоз в Санкт-Петербурге, цены
Приглашаем вас сдать анализы на гормоны щитовидной железы и пройти УЗИ щитовидки в клинике Диана в СПБ. Мы находимся на Заневском проспекте, 10. В 100 метрах от м. Новочеркасская. Стоимость обследования на экспертном УЗИ аппарате — 1000 руб. Взятие крови на анализ — 170 руб. Консультация эндокринолога — 1000 руб.
Болезни щитовидной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
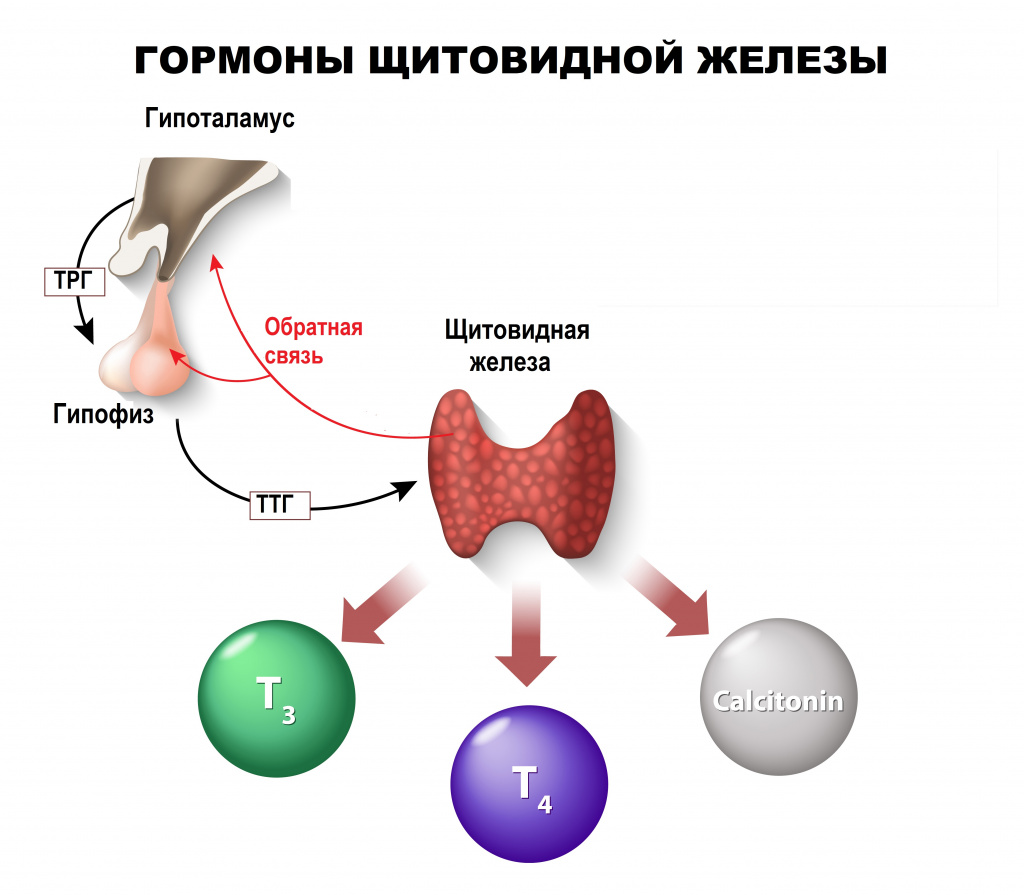
Щитовидная железа (ЩЖ) — железа внутренней секреции, расположенная на передней поверхности шеи, состоящая из двух долей и перешейка.
ЩЖ секретирует йодированные гормоны Т4 (тироксин) и Т3 (трийодтиронин), а также нейодированный гормон кальцитонин.
Основные компоненты, необходимые для образования тиреоидных гормонов — йод и аминокислота тирозин.
Йод поступает в организм с пищей и водой, всасывается в кровь из желудочно-кишечного тракта. Суточная потребность организма в йоде составляет 110–150 мкг/сут.
Регуляция синтеза и секреции гормонов ЩЖ осуществляется через гипоталамо-гипофизарную систему. Гипоталамус секретирует тиролиберин (ТРГ), который стимулирует выделение гипофизом тиреотропного гормона (ТТГ), который, в свою очередь, регулирует рост и функцию щитовидной железы. Между гипоталамусом, гипофизом и ЩЖ существует и обратная связь (избыток йодсодержащих гормонов вызывает снижение тиреотропной функции гипофиза).
Тиреоидные гормоны влияют на все виды обмена: водно-электролитный, белковый, жировой, углеводный и энергетический. Наличие адекватного количества гормонов ЩЖ — необходимое условие для нормального функционирования центральной нервной системы.
Третий гормон щитовидной железы — кальцитонин участвует в метаболизме кальция, препятствуя его вымыванию из костной ткани и тем самым снижая его концентрацию в крови.
Причины заболеваний щитовидной железы
- Нарушение синтеза гормонов:
- из-за недостатка или избытка поступления йода в организм;
- из-за врожденных дефектов развития ЩЖ;
- из-за оперативных вмешательств на ЩЖ;
- из-за применения радиоактивного йода;
- из-за аутоиммунных повреждений;
- из-за воспалительных повреждений.
- Изменение функционального состояния центральной нервной системы.
- Невосприимчивость тканей организма к тиреоидным гормонам.
- Влияние лекарственных препаратов.
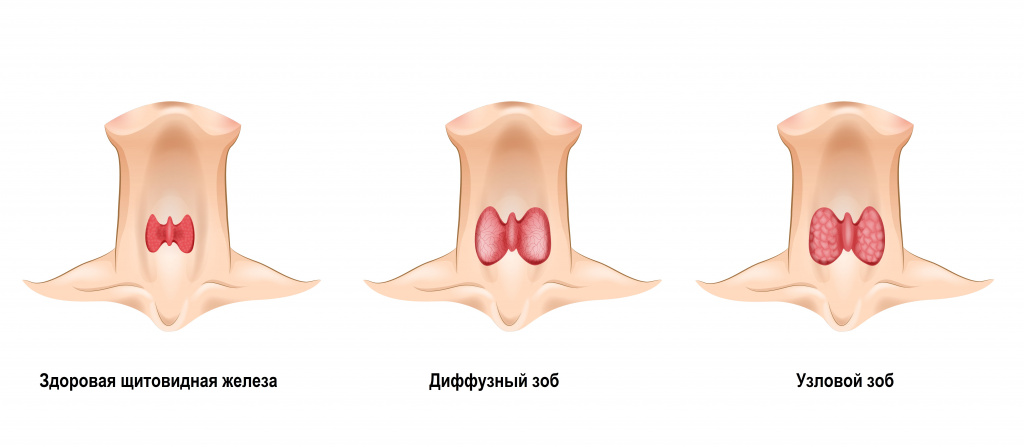
Дефицит йода приводит к снижению концентрации тиреоидных гормонов в крови. В результате усиливается продукция тиреотропного гормона, что приводит к компенсаторному увеличению количества тиреоцитов (клеток щитовидной железы). Так развиваются эндемический и спорадический зоб.
Эндемический зоб – увеличение щитовидной железы, возникающее у людей, проживающих в определенных географических районах с недостаточностью йода в окружающей среде. Спорадический зоб выявляют у людей, проживающих в неэндемических районах.
Помимо дефицита йода в образовании нетоксического зоба важную роль могут играть и другие факторы: аутоиммунные, генетические (изменение порога чувствительности к недостатку йода в пище; дефекты ферментных систем, участвующих в синтезе тиреоидных гормонов), пониженное содержание в окружающей среде микроэлементов (кобальта, меди, цинка, молибдена), поступление с пищей зобогенных веществ (тиоцинатов, тиооксизолидонов).
Вирусы, тропные к клеткам щитовидной железы, могут быть пусковым механизмом развития гиперпродукции тиреоидных гормонов.
Лимфоциты щитовидной железы начинают вырабатывать антитела к рецепторам клеточных мембран собственных клеток. Эти антитела оказывают стимулирующее действие на щитовидную железу. В результате нарушения центральной регуляции ситуация выходит из-под контроля, развивается диффузный токсический зоб. Существуют также данные о наследственной предрасположенности к диффузному токсическому зобу.
- врожденная аплазия (отсутствие органа) или гипоплазия (недоразвитие органа) щитовидной железы;
- генетически обусловленное нарушение синтеза гормонов в железе;
- недостаток йода в пище;
- избыток йода при приеме матерью йодсодержащих препаратов;
- уменьшение массы функционирующей тиреоидной ткани (аутоиммунный тиреоидит, оперативное вмешательство на щитовидной железе, гнойный тиреоидит, заболевания гипофиза или гипоталамуса).
В результате стойкого снижения уровня гормонов ЩЖ возникает гипотиреоз со сложной клинической картиной.
Причины возникновения воспаления щитовидной железы (тиреоидита) могут быть разными. Имеется связь развития заболевания с перенесенными бактериальными, грибковыми, вирусными заболеваниями лор-органов или поражениями легких преимущественно у лиц с ослабленным иммунитетом.
Инфекция проникает в ЩЖ с током крови, по лимфатическим путям или в результате прямого попадания при травме, ранении, медицинских манипуляций. В результате развивается тиреоидит. У детей чаще имеется связь заболевания с α- и β-гемолитическими стрептококками и разнообразными анаэробными бактериями.
В результате применения некоторых лекарственных средств (интерферонов, интерлейкинов, моноклональных антител, препаратов лития, йодсодержащего рентгеноконтрастного вещества и др.) могут возникнуть медикаментозные тиреоидиты.
В основе нарушения функции щитовидной железы могут лежать изменения функционального состояния центральной нервной системы, в частности гипоталамуса и гипофиза (травма, кровоизлияние, некроз, хирургическое и лучевое удаление гипофиза). Изменение продукции гипофизом тиреотропного гормона приводит не только к изменению функции щитовидной железы, но и к диффузным или узловым патологиям ее ткани.
Аномалии развития щитовидной железы у плода могут стать результатом неблагоприятного воздействия на организм матери во время беременности.
Зачаток щитовидной железы возникает на 2-4-й неделе внутриутробного развития и возможны два вида нарушений развития. Зачаток ЩЖ может задержаться на месте первоначальной закладки или спуститься необычно низко. В подобных случаях щитовидная железа отсутствует на своем обычном месте, располагаясь в нетипичном для себя месте (например, в средостенье).
Наследственный синдром резистентности тканей к тиреоидным гормонам обычно возникает из-за приобретенной мутации генов (у 22% больных) или передаться по наследству от родителей (в 78% случаев).
Для образования доброкачественных опухолей щитовидной железы имеют значение многие факторы: йододефицит, неблагоприятные условия проживания в крупных мегаполисах, работа на вредном предприятии, радиоактивное облучение, генетическая предрасположенность, резкие гормональные перестройки у женщин во время беременности или климакса и другие факторы.
Злокачественные опухоли щитовидной железы составляют около 1-3% среди всех онкологических заболеваний. Рак щитовидной железы наблюдается у женщин примерно в 3 раза чаще, чем у мужчин.
Согласно литературным данным, рак щитовидной железы возникает на фоне определенных предшествующих изменений — зоба, аденомы, аутоиммунного тиреоидита и проходит стадии развития от диффузной гиперплазии (увеличения количества клеток ЩЖ) до злокачественной опухоли.
Некоторые лекарственные препараты могут изменять уровень гомонов щитовидной железы в крови.
Прием антитиреоидных средств, анаболических стероидов, бета-адреноблокаторов, глюкокортикоидов, нестероидных противовоспалительных средств, оральных контрацептивов, гиполипидемических средств, рентгеноконтрастных средств понижают уровень гормонов. Применение амиодарона, эстрогенов, левотироксина, оральных контрацептивов, кортикостероидов и др., напротив, повышает уровень гормонов ЩЖ.
Таким образом, в развитии одного заболевания, могут иметь значение несколько факторов. И наоборот, один и тот же фактор у разных людей может вызвать разные изменения в щитовидной железе.
Классификация заболеваний щитовидной железы
I. Врожденные аномалии щитовидной железы:
- гипоплазия и аплазия ЩЖ,
- эктопия ЩЖ,
- незаращение щитовидно-язычного протока.
II. Эндемический зоб.
III. Спорадический зоб.
IV. Диффузный токсический зоб.
V. Гипотиреоз.
VI. Воспалительные заболевания щитовидной железы.
VII. Травмы ЩЖ.
VIII. Опухоли ЩЖ:
- доброкачественные новообразования,
- злокачественные опухоли.
Симптомы заболеваний щитовидной железы
- Изменение размера железы, в том числе с появлением узлового образования.
- Воспаление щитовидной железы.
- Нарушения функции ЩЖ (повышение или снижение функции).
Воспаление щитовидной железы может начинаться остро, как например, при остром тиреоидите, так и более гладко — при подостром тиреоидите.
Острый тиреоидит, вызванный бактериальной инфекцией, начинается с лихорадки, головной боли, сильной боли и дискомфортных ощущений в области щитовидной железы. Причинами болевого синдрома являются отек щитовидной железы и растяжение ее капсулы. При осмотре определяется опухолевидное образование на передней поверхности шеи, покраснение кожи. При ощупывании определяется увеличенная, болезненная щитовидная железа. При присоединении гнойного процесса температура тела повышается до 39–40°С, усиливается боль, отмечается расплавление тканей и образованием гнойной полости (абсцедирование).
В период, предшествующий развитию подострого тиреоидита, могут наблюдаться боли в мышцах и в горле, недомогание, субфебрильная лихорадка, общая слабость, утомляемость. Затем появляется умеренная или сильная боль в области щитовидной железы. ЩЖ увеличена и болезненна при ощупывании, наблюдается разрастание соединительной ткани, проявляющееся повышением ее плотности.
При тиреоидите Риделя происходит замещение ткани щитовидной железы на фиброзную. При этом развивается зоб деревянистой плотности. В процесс вовлекается не только сама железа, но и окружающие анатомические структуры: трахея, пищевод, сосуды, нервы, мышцы. Заболевание развивается медленно.
Нарушения функции ЩЖ сопровождаются изменением уровня гормонов в крови (гипофункция или гиперфункция).
У больных с гипофункцией щитовидной железы развиваются вялость, медлительность, сонливость, быстрая утомляемость, замедленное мышление и речь, снижение памяти, эмоциональная лабильность, чувство тревоги, галлюцинации вплоть до психоза. Наблюдаются зябкость и плохая переносимость холода, бледная, шелушащаяся, холодная кожа, отеки лица и конечностей, пастозность и маскообразность лица, увеличение языка. Выпадение волос и повышение ломкости ногтей. Грубый, сиплый голос. Увеличивается масса тела при сниженном аппетите. Могут быть нарушения сердечной деятельности — брадикардия, у 10% наблюдается учащение пульса, у 10-50% пациентов — повышение артериального давления. Больные могут быть склонны к бронхитам, пневмонии, которые отличаются вялым затяжным течением. Могут наблюдаться желудочно-кишечные расстройства: снижение аппетита, тошнота, вздутие кишечника (метеоризм), запоры, застой желчи и образование камней в желчевыводящих путях.
Возникающий в организме избыток гормонов щитовидной железы при таких заболеваниях как диффузный токсический зоб, рак ЩЖ, аденома гипофиза, хорионэпителиома и др., также влияет на различные органы и системы. Кожа становится горячей на ощупь и сухой, волосы — сухими и ломкими. Пациенты жалуются на тремор пальцев рук. Возникает повышенная нервная возбудимость, плаксивость, потливость, чувство жара, небольшие колебания температуры, суетливость. Могут быть внезапные приступы мышечной слабости. Характерными симптомами гиперфункции ЩЖ считаются припухлость верхних век и их гиперпигментация, редкое мигание, пучеглазие, слезотечение, светобоязнь и чувство «песка в глазах».
Даже при повышенном аппетите больные могут терять вес за счет ускоренного обмена веществ.
В связи с влиянием гормонов ЩЖ на сердечно-сосудистую систему больных беспокоят нарушения ритма сердца. Со стороны органо ЖКТ могут наблюдаться приступы болей в животе, рвота, расстройство стула, иногда запоры. В тяжелых случаях поражается печень. У женщин может быть нарушение менструального цикла. У мужчин снижается либидо, потенция, может развиваться гинекомастия.
Диагностика заболеваний щитовидной железы
Диагностические мероприятия начинаются с осмотра ЩЖ, во время которого можно обнаружить деформацию шеи, что свидетельствует об увеличении доли железы, ее перешейка или регионарных лимфоузлов. Кожа над железой может быть покрасневшей с выраженным сосудистым рисунком, на шее и на передней поверхности грудной клетки видны расширенные вены.
При пальпации щитовидной железы могут быть обнаружены узлы. Округлая, сферическая поверхность узла характерна для доброкачественных процессов, а плоская, неровная — для злокачественных новообразований.
При аномалиях развития щитовидной железы она может не обнаруживаться на шее, а опухолевидное образование может располагаться на корне языка, переднем средостенье.
Лабораторная диагностика заболеваний ЩЖ должна быть комплексной и включать:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформулу и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
К каким врачам обращаться
При подозрении на заболевание щитовидной железы необходимо обратиться к
врачу-терапевту
или врачу общей практики. При подтверждении диагноза после проведения комплекса лабораторно-диагностических мероприятий лечение назначает
врач-эндокринолог
. При необходимости пациент может быть направлен к
онкологу
или хирургу.
Лечение заболеваний щитовидной железы
При заболеваниях щитовидной железы используют три метода лечения:
- медикаментозную терапию;
- хирургическое вмешательство;
- лечение радиоактивным йодом.
Лечение может быть комбинированным. Метод лечения определяется индивидуально, его выбор зависит от основной причины заболевания, сопутствующих заболеваний, показаний и противопоказаний к лечению, размеров щитовидной железы, возраста больного.
Медикаментозное лечение используется как в качестве самостоятельного метода, так и для подготовки к оперативному вмешательству.
Подбор дозы осуществляется индивидуально, лечение может быть длительным и непрерывным.
Показания к хирургическому лечению заболеваний ЩЖ:
- опухоли щитовидной железы;
- большие размеры ЩЖ со сдавлением или смещением трахеи, крупных сосудов, пищевода;
- загрудинное расположение щитовидной железы;
- тяжелые формы тиреотоксикоза, осложненные мерцательной аритмией;
- неэффективность проводимой медикаментозной терапии;
- непереносимость тиреотоксических препаратов;
- гормонально-активные опухоли;
- абсцедирование и/или наличие осложнений (свищи, медиастинит) при тиреоидитах.
Лечебное действие радиоактивного йода основано на разрушении клеток эпителия железы и применяется главным образом у пожилых больных с тяжелыми сопутствующими заболеваниями.
Показания к лечению:
- гипертиреоз;
- тиреотоксикоз;
- любой вид рака щитовидной железы;
- узловой токсический зоб;
- рецидив после проведенной операции.
Осложнения
- Самопроизвольное вскрытие абсцесса в просвет трахеи пищевода или в средостение с развитием медиастинита.
- Медиастинит (воспалительный процесс в клетчатке средостенья).
- Флегмона шеи (гнойно-воспалительное заболевание с вовлечением в процесс глубоких клетчаточных пространств шеи).
- Сдавление органов шеи.
- Сепсис (системная воспалительная реакция организма в ответ на распространение местного инфекционного процесса с развитием токсемии и бактериемии).
- Свищ щитовидной железы с трахеей (канал, соединяющий щитовидную железу с просветом трахеи).
- Озлокачествление опухоли.
Профилактика заболеваний щитовидной железы
При появлении первых признаков проблем со ЩЖ необходимо обратиться к врачу. На ранней стадии заболевания больные хорошо реагируют на терапию.
Поздняя диагностика чревата развитием осложнений и даже потерей трудоспособности.
Важны профилактические осмотры, регулярные контрольные приемы у лечащего врача с целью коррекции лечения.
Источники:
- Клинические рекомендации «Заболевания и состояния, связанные с дефицитом йода». Разраб.: Российская ассоциация эндокринологов. – 2020
- Е.А. Валдина. Заболевания щитовидной железы: Руководство. 3-е изд. — СПб: Питер, 2006. — 368 с.
- Система поддержки принятия врачебных решений «Эндокринология Клинические протоколы лечения». Согласовано: д.м.н., проф. Анциферов М.Б.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Щитовидная железа – это важный орган эндокринной системы, вырабатывающий гормоны, которые регулируют множество процессов в организме, обеспечивающие его нормальную жизнедеятельность.
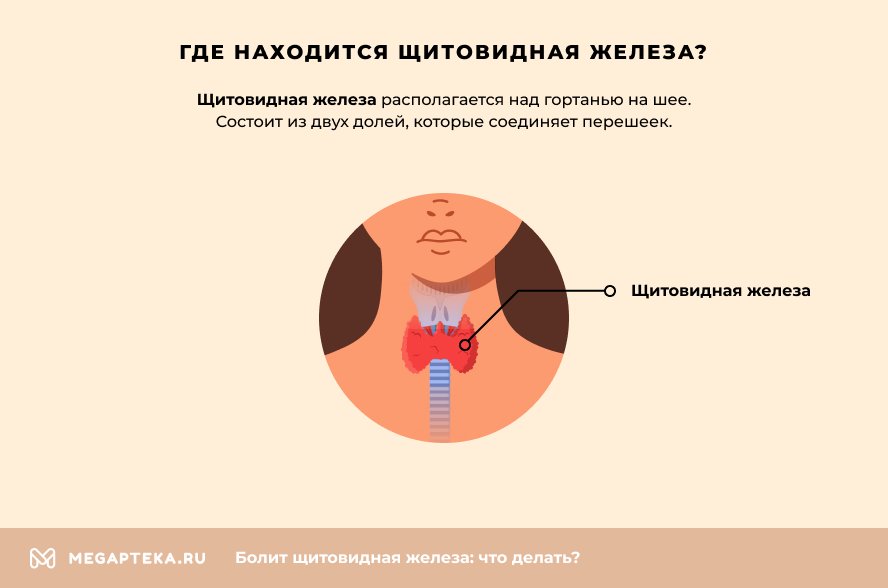
Щитовидная железа (в народе её также называют «щитовидка») находится в передней части шеи, чуть ниже щитовидного хряща. (У мужчин щитовидный хрящ выступает вперед, образуя кадык – «адамово яблоко». Щитовидная железа расположена сразу под кадыком). Она состоит из двух долей, связанных перешейком, и похожа на бабочку, прикрывающую своими крыльями-щитами трахею. У здорового человека щитовидная железа весит от 20 до 60 граммов. В период полового созревания железа увеличивается, а у пожилых людей – уменьшается. Также она увеличивается в период беременности, возвращаясь к нормальным размерам в течение 6-12 месяцев после родов.
Щитовидная железа вырабатывает два йодосодержащих гормона – трийодтиронин (Т3) и тироксин (Т4), а также кальцитонин – гормон, участвующий в регулировании обмена кальция в организме. Т3 и Т4 (их называют тиреоидными гормонами) регулируют основные обменные процессы в тканях и органах, в том числе усвоение кислорода (Т3), синтез белков (Т4). Также тиреоидные гормоны отвечают за производство энергии и поддержание постоянной температуры тела. Они воздействуют на сердечно-сосудистую и нервную системы организма.
Таким образом, значение щитовидной железы трудно переоценить, а профилактика её заболеваний должна считаться одним из главных условий сохранения нашего здоровья.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины заболеваний щитовидной железы
Заболевания щитовидной железы часто возникают после перенесенных инфекционных заболеваний, вирусных инфекций – ОРВИ, гриппа, а также хронических инфекционных процессов в ЛОР-органах (ухо, горло, нос). Поэтому для профилактики заболеваний щитовидной железы необходимо повышать иммунитет организма. В этом могут помочь простейшие правила, образующие то, что называется здоровым образом жизни: следует нормализовать питание, быть физически активным, регулярно гулять на свежем воздухе, соблюдать режим дня. Необходимо следить за здоровьем полости рта и носа, оперативно реагируя на возникновение очагов инфекции.
Еще один фактор, увеличивающий риск заболеваний щитовидной железы, это – стрессы. Следует по возможности снижать нервное напряжение, гасить негативные эмоции, не допускать психического утомления и нарушений сна. Всё это создаёт благоприятную почву для развития заболеваний.
Поскольку для выработки тиреоидных гормонов необходим йод, достаточное содержание йода в пище также является важным условием нормальной жизнедеятельности щитовидки. Нарушения возникают не только при дефиците йода, но и при его избытке, однако для нашей страны характерен именно дефицит (йода мало в нашей воде и почве). Высоким содержанием йода отличаются морепродукты (морская рыба, моллюски, морская капуста) и некоторые фрукты (хурма, фейхоа, киви), а также грецкие орехи, черноплодная рябина, – всё это, как правило, составляет не очень большую долю нашего рациона. Если получаемого йода не хватает, необходимо специально позаботиться, чтобы повысить его количество в пище, – например, употреблять йодированную соль.
Симптомы заболеваний щитовидной железы
Заболевания щитовидной железы можно разделить на следующие группы:
- проявляющиеся через снижение функции щитовидной железы (гормонов вырабатывается меньше нормы). Такое состояние называется гипотиреоз или гипофункция;
- проявляющиеся через повышение функции (гормонов вырабатывается больше нормы). Подобное состояние называется тиреотоксикоз;
- протекающие без изменения функции. Это – образование узлов в ткани железы, зоб (разрастание её лимфоидной ткани), рак щитовидной железы.
Симптомы гипотиреоза – снижения функции щитовидной железы

Основные возможные проявления гипотиреоза следующие:
- общая вялость, сонливость, заторможенность движений;
- отечность лица, прежде всего век. Глаза выглядят так, как будто они полузакрыты;
- сиплый голос, замедленная речь;
- снижение работоспособности;
- ухудшение памяти;
- прибавка в весе, ожирение;
- зябкость (плохая переносимость холода);
- тусклость и ломкость волос;
- сухость и шелушение кожи;
- покалывание и боль в кистях рук;
- несколько замедленный пульс;
- у женщин – нарушение менструального цикла.
На ранней стадии симптомом гипотиреоза является депрессия.
Симптомы тиреотоксикоза – повышенной функции щитовидной железы
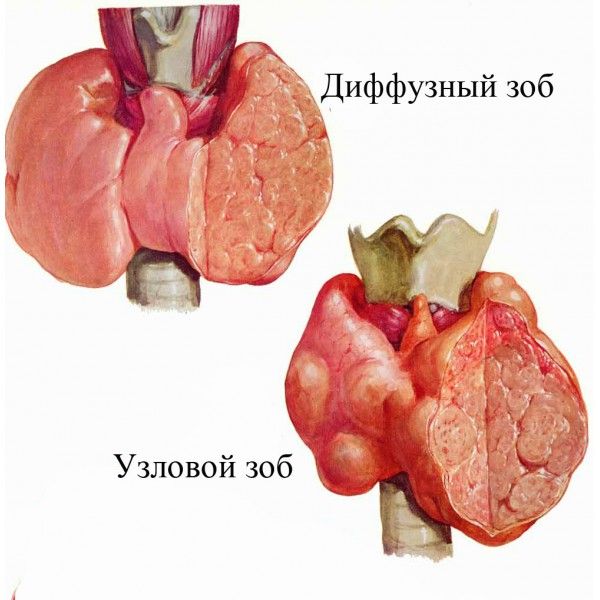
При повышенной функции щитовидной железы в организме ускоряется обмен веществ. Сама железа увеличивается в размерах – возникает зоб (в возрасте от 20 до 40 лет типичен диффузный токсический зоб, другие названия – Базедова болезнь, болезнь Грейвса; после 40 лет – токсический многоузловой зоб).
Проявления гиперфункции:
- сильное сердцебиение, иногда аритмия;
- похудание на фоне повышенного аппетита;
- повышенная раздражительность;
- высокая утомляемость. Чувство усталости даже утром, после сна;
- нарушения сна;
- потливость, постоянное ощущение жара, повышенная температура;
- мелкое дрожание рук;
- частый стул, иногда поносы;
- выпученность глазных яблок, более часто – отеки вокруг глаз, мешки под глазами. В некоторых случаях происходит ухудшение зрения, может возникать двоение в глазах;
- снижение полового влечения, бесплодие. У женщин возможны нарушения менструального цикла, у мужчин – увеличение грудных желез.
При развитии зоба или образований в щитовидной железе также могут быть боль или дискомфорт в горле. Дискомфорт может описываться как ощущение наполненности горла («кома в горле»). Глотание и дыхание могут быть затруднены.
Методы диагностики заболеваний щитовидной железы
При подозрении на нарушения функции щитовидной железы проводится комплекс диагностических процедур, который включает в себя, кроме осмотра врачом-эндокринологом, ряд лабораторных и инструментальных исследований. Конкретный перечень исследований определяет лечащий врач.
Общий анализ крови
Общий анализ крови относится к исследованиям обязательного диагностического минимума, которые назначаются практически при любом заболевании. Общий анализ крови поможет врачу оценить влияние заболевания щитовидной железы на общее состояние организма.
Подробнее о методе диагностики
Общий анализ мочи
Общий анализ мочи, так же как и клинический анализ крови, относится к исследованиям обязательного диагностического минимума.
Подробнее о методе диагностики
Биохимический анализ крови
Анализ крови на гормоны
Анализ крови на гормоны является одним из основных методов диагностики заболеваний щитовидной железы. Прежде всего, оцениваются такие показатели, как Т4 (тироксин) свободный, антитела к тиреоглобулину (АТ-ТГ), ТТГ (тиреотропный гормон). Эти три анализа составляют скрининговое исследование, которое выявляет патологию щитовидной железы. Развернутое исследование помимо названных включает в себя и другие показатели.
Подробнее о методе диагностики
Анализ на маркеры аутоиммунных заболеваний
Радиотермометрия
Радиотермометрия позволяет обнаружить области с повышенной температурой в щитовидной железе. Более высокие температурные значения указывают на повышенную интенсивность обменных процессов, что характерно для злокачественных новообразований.
Подробнее о методе диагностики
Другие инструментальные исследования
В случае неясной клинической картины могут быть назначены дополнительные исследования щитовидной железы – компьютерная томография (МСКТ), МРТ, сцинтиграфия.
Пункция щитовидной железы
Проводится пункция щитовидной железы, полученный материал исследуется под микроскопом, что позволяет изучить изменения в ткани железы.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения заболеваний щитовидной железы
Важно начать лечение заболеваний щитовидной железы как можно раньше, когда морфологические изменения железы ещё незначительны. Врачебная помощь на этом этапе позволит получить быстрый и ощутимый эффект. Чтобы не упустить развитие заболевания, обращайтесь к врачу при появлении первых тревожных симптомов. Также целесообразно проходить ежегодное профилактическое обследование.
Медикаментозное лечение
Лечение гормональных нарушений в работе щитовидной железы осуществляется с помощью медикаментозной терапии.
Хирургическое лечение
В некоторых случаях показано хирургическое лечение. Проводится тиреоидэктомия (удаление щитовидной железы). Иногда удаляется только доля щитовидной железы (гемитиреоидэктомия). Удаление щитовидной железы требуется при выявлении новообразований злокачественного характера, большом зобе, нарушающем дыхание и сглатывание, при тиреотоксикозе, не поддающемся консервативному лечению, а также в некоторых других случаях.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Фото и видео галерея
Оцените, насколько был полезен материал
Похожие заболевания
Все заболевания
Случаи из практики
Гипертиреоз
В амбулаторию обратилась 65-летняя пациентка с жалобами на снижение веса (потеря веса составила 9 кг за 3 месяца), учащенное сердцебиение и одышку при физической нагрузке…
Читать полностью
Все процессы в организме на биохимическом уровне контролируются гормонами. Их вырабатывают внутрисекреторные железы, объединенные в эндокринную систему. Щитовидная железа продуцирует тиреоидные гормоны, которые участвуют в обмене веществ, влияют на усвоение кислорода, мозговую активность, психоэмоциональное состояние, сердечно-сосудистую и репродуктивную системы. При избыточной секреции тиреоидных гормонов нарушаются подконтрольные им процессы, что приводит к тотальному сбою в организме. Изменения гормонального фона сопровождаются характерными симптомами. Чем угрожает высокий уровень гормонов щитовидной железы, как лечить и контролировать заболевание? Читайте в статье.
Гипертиреоз и тиреотоксикоз
Оба термина относятся к гиперфункции щитовидной железы (ЩЖ), но часто отождествляются или применяются не по назначению. Избежать путаницы и подмены понятий помогает определение, принятое в российской медицине. Гипертиреозом называют состояние, сопровождающееся перепроизводством гормонов щитовидной железы. Тиреотоксикоз — это диагноз, под которым понимается тиреогормональная интоксикация — болезненное состояние, развивающееся при повышенной концентрации тиреоидных гормонов. Причинно-следственная связь может быть только в одном направлении — из-за гипертиреоза возникает тиреотоксикоз.
Причины гипертиреоза
Баланс тиреоидных гормонов — трийодтиронина (Т3) и тироксина (Т4) — регулирует тиреотропный гормон (ТТГ), который синтезируется гипофизом. Гипертиреоз развивается на фоне патологических изменений в щитовидке или неправильной работы регулирующего механизма ТТГ.
В первом случае причинами становятся:
- Базедова болезнь — морфологическое увеличение ЩЖ (диффузно-токсический зоб). Патогенез заболевания связан с аутоиммунными реакциями — Т-лимфоциты атакуют щитовидную железу, заставляя ее вырабатывать больше гормонов. Запускается производство тиреостимулирующих иммуноглобулинов — антител G, которые конфронтируют с ТТГ.
- Тиреоидит (аутоиммунный, послеродовый или подострый вирусный) — воспаление ЩЖ.
- Объемные образования, объединенные в группу узловых зобов.
Во втором случае нарушения регуляции гормонов вызывают:
- Токсическая доброкачественная опухоль щитовидной железы (аденома), гормонально-активная опухоль гипофиза (тиреотропинома). Новообразования продуцируют дополнительные тиреогормоны, неконтролируемые ТТГ.
- Самолечение, нарушение схемы приема синтетических тиреоидных гормонов (L-тироксина и его аналогов).
Доказана генетическая предрасположенность к гипертиреозу.
Когда производство тиреогормонов значительно превышает их расход, развивается тиреотоксикоз. Ускоряют и усиливают тиреогормональную интоксикацию стрессы, психотравмы, повышенная эмоциональность.
Формы заболевания
Первичный гипертиреоз связан с изменениями щитовидки, вторичный — обусловлен опухолевыми процессами или гормональными сбоями.
Формы болезни по классификации Мельниченко и Фадеева:
- Субклиническая форма. Тироксин в пределах референсных значений, ТТГ умеренно снижен, соматических признаков нет.
- Манифестная форма. Повышенный тироксин на фоне падения уровня ТТГ, выражены специфические симптомы.
- Осложненная форма. Характерна для тяжелой стадии тиреотоксикоза.
Тиреотоксикоз по тяжести течения
Степень тяжести определяется по функциональным кардиологическим нарушениям, дефициту массы тела, психоэмоциональному состоянию, наличию осложнений:
- Легкая. ЧСС (частота сердечных сокращений) превышает норму в 1,5 раза — 80-100 ударов в минуту. Потеря веса от исходных параметров — в пределах 15%. Эмоциональный фон относительно стабилен.
- Среднетяжелая. ЧСС выше в 2 раза — до 120 ударов в минуту. Снижение веса — в пределах 15-35% от исходного. Периодическое появление признаков психоповеденческих, двигательно-волевых, эмоциональных расстройств. Симптоматика соответствует нарушениям обмена веществ.
- Тяжелая. ЧСС > 120 ударов в минуту, потеря массы тела > 30%. Психозы, симптомы эндокринного сбоя, желудочно-кишечных нарушений. Клинико-лабораторные признаки вторичной надпочечниковой недостаточности, остеопороза. Угроза тиреотоксического криза, комы.
Течение болезни зависит от преморбидного фона, стадии обращения к врачу, эффективности лечения — от медленно прогрессирующего гипертиреоза до коматозного тиреотоксикоза.
Признаки гипертиреоза
Учитывая большое количество биохимических процессов, в которых участвуют тиреоидные гормоны, клиническая картина неоднозначна. Гормональный дисбаланс отражается на работе практически всех органов и систем:
- Сердце и сосуды. Диспноэ (одышка), учащенное сердцебиение, плохо поддающееся купированию лекарственными средствами от аритмии. Изначально тахикардия возникает только при физических нагрузках, при средней или тяжелой стадии она принимает постоянный характер.
- ЖКТ. Снижение веса, усиление моторики желудка, расстройство стула, вынуждающее пациента постоянно принимать препараты от диареи.
- ЦНС и психическое состояние. Колебания аппетита, гипергидроз (повышение потливости) на фоне сбоя терморегуляции, дрожание пальцев рук, бессонница, нервозность, психомоторная возбудимость. Больные тиреотоксикозом плохо контролируют эмоции, суетятся, раздражаются и плачут без причины, испытывают постоянную тревожность, страх, не могу сконцентрироваться. У женщин психические отклонения, как правило, выражены ярче, чем у мужчин.
- Опорно-двигательный аппарат. Мышечная гипотония, ломота в костях, быстрая усталость от физических нагрузок. В тяжелой стадии — тиреотоксический мышечный паралич.
- Органы зрения. Слезотечение, ощущение запыленности склер, синдром «сухого глаза», анатомические и функциональные изменение глазного яблока — плохая подвижность, смещение вперед (экзофтальм — выпучивание).
Дополнительные проявления гиперфункции щитовидной железы — постоянная жажда, отечность лица и конечностей, истончение кожи, волос, ногтей, ощущение кома в горле.
Симптомы у мужчин и женщин
Гендерная симптоматика проявляется со стороны половой системы. Для женщин характерно:
- НОМЦ (нарушение овариально-менструального цикла);
- снижение фертильности.
У мужчин на фоне избытка тиреоидных гормонов часто развивается двухсторонняя гинекомастия, диагностируется секреторная форма бесплодия, снижается потенция (для стимуляции требуются специальные препараты).
Симптомы у детей
Врожденный тиреотоксикоз проявляется с первых недель жизни. Младенцы страдают желудочно-кишечными расстройствами, часто капризничают, плохо набирают вес. В школьном возрасте дети с гиперфункцией щитовидки склонны к эмоциональным срывам, испытывают трудности с учебой, стремительно теряют вес, жалуются на боли в мышцах.
Осложнения
Стабильное учащение ЧСС приводит к хронической наджелудочковой аритмии. Из-за неправильной выработки кальцитонина (гормона ЩЗ), участвующего в усвоении кальция, снижается плотность костной ткани. У женщин в период менопаузы стремительно прогрессирует остеопороз. При аутоиммунной этиологии тиреотоксикоза возникает риск развития надпочечниковой недостаточности.
Диагностика
Диагноз ставится по результатам исследований крови, аппаратной оценки щитовидной железы, опроса, осмотра.
Консультация эндокринолога
Врач выясняет подробности персонального и семейного анамнеза, записывает жалобы, пальпирует щитовидку и близлежащие лимфатические узлы, осматривает кожные покровы, направляет на дальнейшее обследование. У женщин диагностику дополняет гинекологический осмотр.
Анализы крови
Назначают исследования:
- На гормоны. Всего 6 показателей — ТТГ, кальцитонин, трийодтиронин, тироксин (общий и свободный).
- Белок фолликулярных клеток ЩЖ (тиреоглобулин).
- Антитела. Всего три показателя — к ферменту тиреоидной пероксидазы (АТПО), к рецепторам ТТГ, (Ант ТТГ), к тиреоглобулину (АТГ).
Обследование
Основные диагностические мероприятия — УЗИ ЩЖ, ЭКГ. Дополнительно проводят радиологическое исследование функций щитовидки (сцинтиграфию). По показаниям выполняют забор тканей железы для анализа (биопсию).
Лечение
Цель терапии — стабилизация концентрации тиреоидных гормонов, достижение стойкой ремиссии. В клинической эндокринологии существуют четыре метода лечения тиреотоксикоза — консервативный (фармакологический), радиойодный, хирургический, коррекционный (немедикаментозный).
Консервативная терапия
Пациентам назначают таблетки для лечения заболеваний щитовидной железы. Их действие направлено на сдерживание производства тиреоидных гормонов. Первичный курс Тирозола или Мерказолила составляет 4-6 недель. Дальнейшее назначение зависит от динамики терапии.
Для нормализации сердечной деятельности показан прием антиаритмических лекарств, нормализующих ЧСС. Это Беталок, Конкор.
Вспомогательные поливитамины не должны содержать йод.
Радиойодное лечение
Радиоактивный йод вызывает деструкцию чрезмерно активных клеток ЩЖ, что приводит к снижению выработки гормонов, переходу заболевания в ремиссию. Терапию назначают параллельно с антитиреоидными средствами. Радиойодное лечение относительно безопасно, но противопоказано в перинатальный и лактационный периоды.
Хирургия щитовидной железы
При прогрессирующем разрастании диффузно-токсического или узлового зоба пациенту предлагается операция по иссечению части ЩЖ (субтотальная резекция) или полное удаление органа (тиреоидэктомия). Побочным эффектом хирургического лечения становится гипотиреоз, при котором показана заместительная терапия синтетическими тиреоидными гормонами — препаратами с левотироксином натрия. Часто назначают Эутирокс.
Коррекционная терапия
Вспомогательные методы направлены на поддержание результатов лечения. Пациентам рекомендована коррекция рациона, а также бальнеологическое лечение.
Особенности питания при тиреотоксикозе
Диетотерапия призвана улучшить обменные процессы, остановить снижение веса, стабилизировать психоэмоциональное состояние.
В ежедневный рацион рекомендуется ввести продукты, которые содержат кальций и фосфор. Это нежирная пресноводная рыба, сыр, творог, кисломолочные напитки.
В зависимости от тяжести болезни, полностью или частично исключают крепкие бульоны, острые соусы и приправы, соления, маринады. С осторожностью нужно употреблять продукты, усиливающие перистальтику кишечника — черный хлеб, отруби, сырые овощи, блюда из зерновых, злаковых, бобовых культур.
Под запрет попадают следующие продукты:
- морская капуста, йодированная соль, копчености, мидии, креветки, кальмары, другие морепродукты;
- кофе, энергетики, спиртные напитки.
Желательно заменить обжаривание продуктов отваривание, тушением, запеканием или приготовлением на пару.
Профилактика
Превентивные меры помогают предупредить рецидивы заболевания. Больным тиреотоксикозом противопоказаны интенсивные спортивные тренировки, тяжелые физические нагрузки, работа в ночную смену. Рекомендуется избегать конфликтных ситуаций, освоить техники медитации, посещать психотерапевта, придерживаться правильного питания, использовать солнцезащитные средства для кожи в жаркие дни.
Боль в суставахБоль в суставах и мышцахВоспаление суставовГепатитГепатит СДля суставов и связокПротивозачаточные таблеткиХолестерин
Содержание статьи
- Щитовидная железа: функции
- Почему болит щитовидная железа?
- Первые симптомы заболевания щитовидной железы
- Признаки заболевания щитовидной железы
- Какой врач занимается лечением щитовидной железы
Щитовидная железа относится к эндокринной системе, располагается над гортанью на шее и состоит из двух долей, которые соединяет перешеек. Получила свое название благодаря форме, напоминающей щит или бабочку. Начинает работать на десятой недели жизни плода, поэтому оказывает влияние на организм еще во время внутриутробного развития. В момент рождения железа весит не более 3 г и постепенно увеличивается с ростом человека. У мужчин нормальный объем не превышает 25 см³, у женщин – 18 см³, при котором она не видна и не пальпируется.
Щитовидная железа: функции
Щитовидка, как орган внутренней секреции, вырабатывает гормоны, контролируя энергообмен клеток во всем организме. Поэтому непосредственно участвует в синтезе белка, расщеплении жиров и обмене углеводов.
Щитовидная железа вырабатывает такие гормоны, как:
- Тироксин – активирует клеточные обменные процессы
- Трийодтиронин – отвечает за метаболизм, развитие органов, работу сердца и температуру тела
- Тиреокальцитонин – влияет на скорость импульсов мышечной и нервной ткани, стимулирует обмен и обновление костной ткани
Поэтому нарушение гормонального баланса сказывается на развитии и жизнедеятельности всего организма, приводит к возникновению серьезных эндокринных заболеваний.
Почему болит щитовидная железа?
В щитовидке, как и других органах, может наблюдаться болевой синдром, который указывает на наличие патологических процессов. Выделяют несколько причин, ведущих к развитию заболеваний и имеющих характерные симптомы.
- Йододефицит как следствие недостаточного поступления йода в организм, от которого зависит выработка тироксина и трийодтиронина. Эти гормоны содержат атомы йода и поглощают их, когда они поступают извне с пищей, а щитовидка их накапливает. При дефиците йода нарушается синтез гормонов, поэтому возникают йододефицитные заболевания такие, как: диффузный нетоксический зоб, узловой и многоузловой эутиреоидный зоб, тиреотоксикоз и гипотиреоз, включая врожденный. При этом человек может не испытывать болезненных ощущений, кроме слабости и быстрой утомляемости. Но когда болезнь начинает прогрессировать, щитовидка увеличивается в размерах, становится плотной, появляются сложности с глотанием и дыханием.
- Воспалительный процесс, ведущий к изменениям тканей, при котором диагностируют острый и подострый тиреоидит. Острый встречается редко и возникает на фоне стрептококковой или стафилококковой инфекции, которая появляется в полости рта. Больной чувствует недомогание, озноб, головную боль и испытывает болезненность при глотании. Сама же щитовидка увеличивается в размерах, давит на трахею, из-за чего затрудняется глотание и появляется одышка. Подострый тиреоидит носит сезонный характер и чаще всего диагностируется весной и осенью после перенесенных ОРВИ. Также его могут спровоцировать ветряная оспа и эпидемический паротит. Вирусный воспалительный процесс разрушает фолликулы ткани железы, которая становится болезненной и плотной. Заболевание сопровождается повышенной температурой, потливостью, слабостью, тошнотой и болями в шее, которые отдают в область челюстей, зубов, ушей.
- Кровоизлияния в кисту или узел щитовидной железы по причине травмы, физических нагрузок, гипертонии. В этом случае отечность шеи дополняется повышением температуры тела и резкой болью.
- Воспаление вокруг неопластических клеток щитовидной железы, которое приводит к развитию гиперплазии, образованию доброкачественных и злокачественных опухолей на фоне формирования узловых формирований. Явных симптомов не обнаруживается, пока не начнет увеличиваться размер или количество узелков, что приводит к нарушению глотания и отечности в передней части шеи.
- Ошибочная выработка антител, которые продуцирует иммунная система против щитовидной железы. Это становится причиной аутоиммунного тиреоидита щитовидной железы, признаки которого обнаруживаются случайно при обследовании щитовидной железы. Такую форму называют «молчащей», потому что протекает безболезненно и может сопровождаться увеличением железы. Второй вид – индуцированный, является следствием гепатита С, заболеваний крови и приема интерферона. Но если не обнаружить патологию вовремя, бессимптомный период переходит в острую стадию, при которой затрудняется глотание, появляется боль в суставах, заметно увеличивается щитовидка, резко падает работоспособность и концентрация внимания.
Каждое заболевание отличается определенными признаками, но для всех – есть общие проявления, при наличии которых необходимо обратиться к врачу.
Первые симптомы заболевания щитовидной железы
Нарушение гормонального баланса, за который отвечает щитовидка, имеет характерные признаки:
- Синдром хронической усталости, апатичное состояние, резкая смена настроения, что объясняется недостаточной выработкой серотонина, на синтез которого влияют гормоны щитовидной железы.
- Повышенная или пониженная температура тела без объективных причин. Если железа вырабатывает меньше гормонов, чем положено, человек испытывает постоянный озноб, и наоборот, ему жарко, если гормональный фон выше нормы.
- Нестабильный менструальный цикл у женщин. Недостаток гормонов (гипотиреоз) – причина скудных, редких месячных или их прекращения.
- Резкое похудение или беспричинный набор веса.
- Нарушения в глотательном или дыхательном процессах, которые сопровождаются ощущением кома в горле, трудностях при глотании, появление одышки и хрипоты.
- Суставные и мышечные боли.
- Повышенный или пониженный холестерин, уровень которого сохраняется неизменным, несмотря на диеты или прием специальных препаратов.
- Изменение цвета кожи и состояния волос. Кожа приобретает желтоватый оттенок, поэтому гипотиреоз нередко путают с заболеваниями печени. Волосы становятся ломкими и сухими, наблюдается выпадение волос у внешнего края брови. На теле, в области голени, может появиться необычная сыпь.
Совокупность симптомов – веский повод обратиться за квалифицированной медицинской помощью. Особенно для тех, у кого заболевания щитовидной железы есть в семейном анамнезе или они проживают в йододефицитных регионах.
Признаки заболевания щитовидной железы
Какой врач занимается лечением щитовидной железы
Лечение заболеваний щитовидной железы проводит эндокринолог, который диагностирует патологию, выбирает методы терапии и наблюдает за состоянием больного.
В качестве диагностики используется визуальный осмотр, пальпация и УЗИ, после чего рекомендуется консервативное или оперативное лечение, в зависимости от степени заболевания.
Всего выделяют шесть стадий, которые характеризуются внешними проявлениями и симптомами.
- На начальных стадиях (нулевой, первой и второй) железа визуально не видна, но может прощупываться при пальпации или просматриваться при глотании.
- Поздние (третья, четвертая и пятая) характеризуются видоизменением шеи, при котором железа отчетливо просматривается и приобретает очень большой размер.
В любом случае, когда болит щитовидная железа, нельзя заниматься самолечением. Бесконтрольный прием препаратов и несоблюдение врачебных рекомендаций приводят к осложнениям и негативным последствиям для организма.
Источники:
- «Гипотиреоз», Журнале «Русский медицинский журнал», №5, 2013
- «Проблемы и достижения отечественной тиреоидологии», Журнале «Ремедиум», март, 2015
- «Функциональные нарушения щитовидной железы: причины, последствия и возможности эффективной медикаментозной терапии», Журнал «Практика педиатра», сентябрь-октябрь, 2015
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда