Рахит у детей. Витамин D
Рубен Гарникович Минасян
Витамин D (кальциферол, «несущий кальций», «витамин солнечного света»). Впервые выделен в 1936 году из рыбьего жира, как препарат, излечивающий рахит. Кальциферолы — группа биологически активных веществ, к которой относят витамин D2 (эргокальциферол) и витамин D3 (холекальциферол) .
Витамин D в организме
Основные функции кальциферолов связаны с регуляцией обмена кальция и, отчасти, фосфора. Витамин способствует всасыванию кальция в тонком кишечнике, поддержанию его уровня в крови, отложению фосфата кальция в костях. Витамин необходим для нормального созревания клеток кожи, принимает участие в синтезе пигмента меланина. Обеспеченность организма кальцием во многом связана с деятельностью паращитовидных желез, вырабатывающих гормоны (паратгормон и кальцитонин), которые вместе с витамином D и обеспечивают регуляцию кальциевого обмена.
Проявления недостатка витамина D
Дефицит витамина D в организме может развиться любом возрасте, но имеются определенные периоды, когда такой дефицит наиболее вероятен. Прежде всего, это ранний детский возраст (от 2 месяцев до 2-3 лет), когда недостаток витамина проявляется вялостью и раздражительностью, потливостью (особенно — кожи головы и в ночное время), задержкой окостенения родничков и поздним прорезыванием зубов. В выраженных случаях D-витаминной недостаточности развивается рахит, дети отстают от сверстников как в физическом, так и в умственном развитии.
У подростков недостаток витамина D может проялвяться раздражительностью, агрессивностью, неустойчивым и беспокойным поведением.
У взрослых дефицит витамина D наблюдается гораздо реже и, скорее всего, чаще связан с нехваткой солнечного света (ультрафиолетового облучения), чем с неполноценным питанием. Действительно, гиповитаминоз D чаще наблюдается у шахтеров, подводников, у работающих в ночное время суток.
Особую группу риска составляют беременные и кормящие женщины, с повышенной потребностью в кальцифероле (до 15 мкг/сутки и более), для которых часто характерно недостаточное поступление в организм витамина D, кальция и усиленное расходование этих микронутриентов.
В пожилом возрасте, при климаксе и в менопаузу у значительной части женщин развивается размягчение, разряжение и истончение костей с наклонностью к переломам кистей, предплечий и тазобедренного сустава (что особенно опасно!). К тому же кожа пожилых людей постепенно утрачивает способность синтезировать витамин D, да и на солнце эти люди обычно проводят меньше времени.
Рахит у детей
Как уже описывалось выше, еще во время беременности и кормления грудью последствия гиповитаминоза D у женщин особенно опасны для будущего потомства. Предрасполагают к возникновению рахита у детей и многочисленные перинатальные факторы : заболевания матери во время беременности, неблагоприятное течение родов. Из-за того, что интенсивное поступление кальция и фосфора от матери к плоду происходит в последние месяцы беременности, недоношенный ребенок уже при рождении часто имеет остеопению — более низкое содержание минеральных веществ в кости. Развитие рахита у детей могут провоцировать незрелость ферментных систем печени, почек, кожи, или их заболевания.
Для нормального процесса окостенения у ребенка важно достаточное содержание в пище как самого ребенка так и будущей матери белка, кальция и фосфора при правильном их соотношении, микроэлементов магния и цинка, витаминов группы B и А.
К рахиту приводит недостаточная двигательная активность ребенка, так как кровоснабжение кости и электростатическая напряженность существенно повышаются при мышечной активности.
Признаки появления рахита
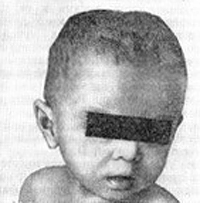
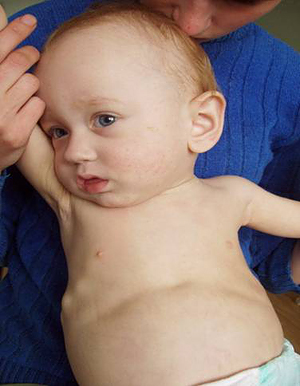
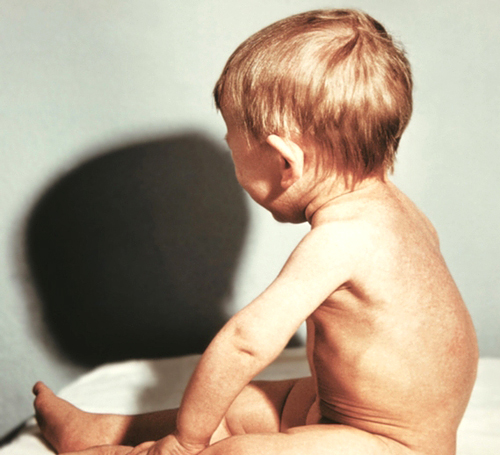
В начальном периоде у детей первого года жизни изменения отмечаются со стороны нервной и мышечной систем. Ребенок становится раздражительным, часто беспокойным, вздрагивает при громких звуках, появлении яркого света, тревожно спит. У него появляется потливость, особенно головы, облысение затылка. Через 2-3 недели от начала заболевания обнаруживается мягкость костных краев в области большого родничка, по ходу стреловидного и лямбовидного швов, тонус мышц снижается, содержание кальция в крови остается нормальным, а уровень фосфора несколько снижается. При исследовании мочи обнаруживается фосфатурия.
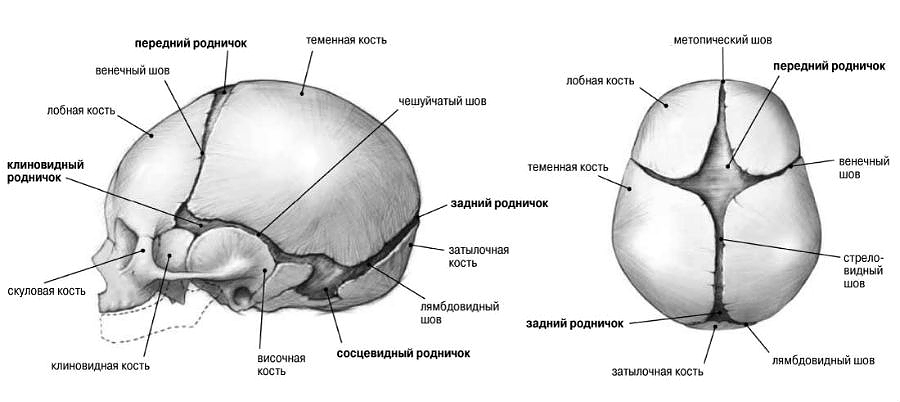
Особенности строения черепа новорожденного
В период разгара болезни прогрессируют симптомы со стороны нервной и мышечной систем. Усиливаются потливость, слабость, гипотония мышц и связочного аппарата, заметным становится отставание в психомоторном развитии. Этому периоду особенно свойственно быстрое прогрессирование костных изменений: размягчение плоских костей черепа, появление краниотабеса (размягчение и истончение плоских костей черепа в области большого и малого родничков, над сосцевидным отростком и по ходу черепных швов), уплощение затылка, ассиметричная форма головы.
Разрастание остеоидной ткани в точках окостенения плоских костей черепа ведет к образованию лобных и затылочных бугров. Из-за этого голова приобретает квадратную или ягодицеподобную фрорму. Могут возникнуть деформации лицевой части черепа — седловидный нос, «олимпийский лоб», нарушения прикуса и пр. Зубы прорезываются позже, непоследовательно, легко поражаются кариесом.
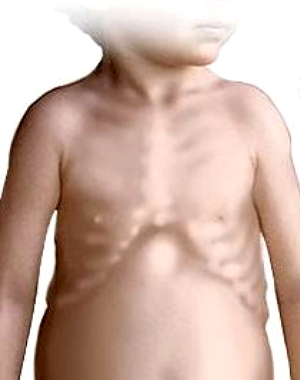
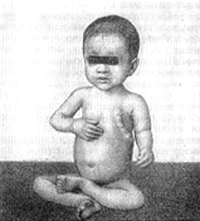
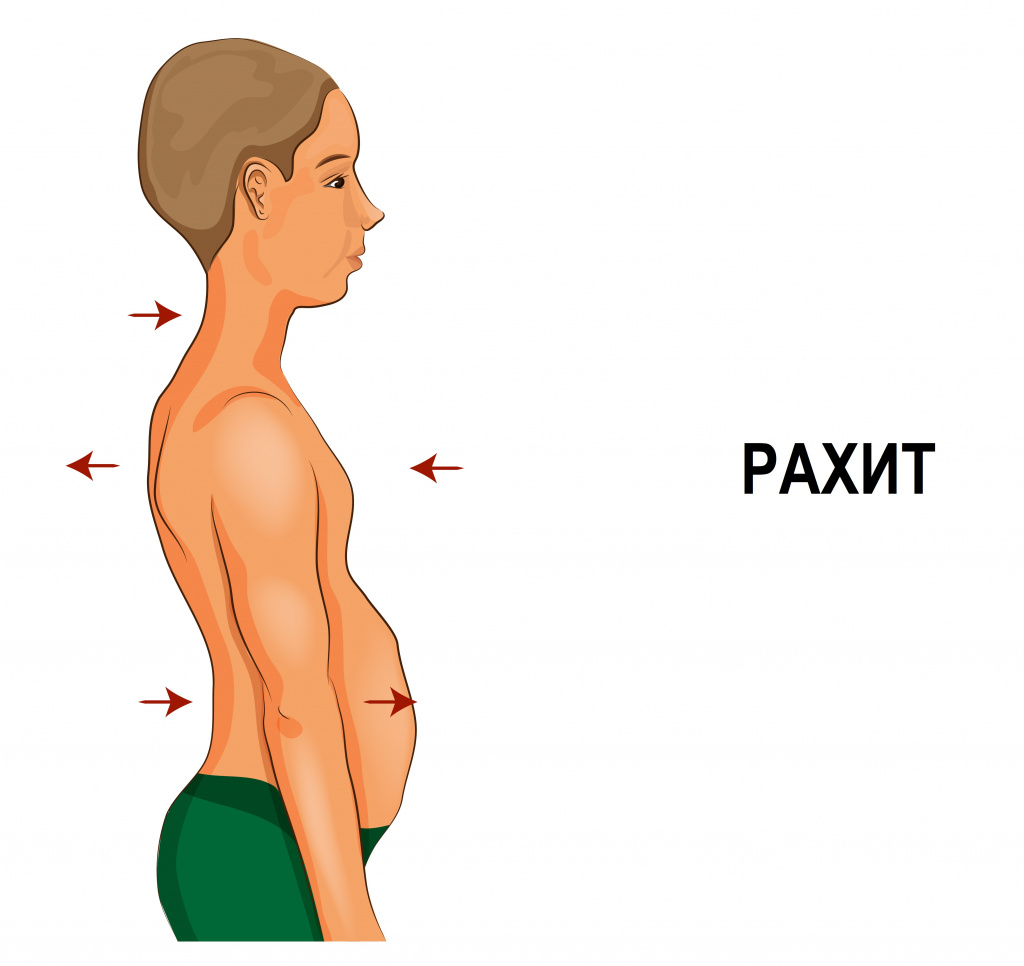
Грудная клетка часто деформируется. На ребрах в местах соединения хрящевой и костной частей образуются «четки».
Могут формироваться «куриная грудь», рахитический кифоз, лордоз, сколиоз. На уровне прикрепления диафрагмы снаружи на грудной клетке образуется глубокое западение — «гаррисонова борозда», а реберные края нижней апертуры из-за большого живота развернуты вперед в виде полей шляпы.
Ведущими клиническими признаками рахита являются костные изменения:
ГОЛОВЫ
- краниотабес определяется в затылочной или теменной области, где череп размягчается настолько, что поддается сдавливанию,
- запаздывание появления зубов,
ГРУДНОЙ КЛЕТКИ
- рахитические «четки» как результат гипертрофии хряща между ребрами и грудиной в форме утолщений по обе стороны грудины,
- деформация грудной клетки,
ПОЗВОНОЧНИКА
- изменения в костях позвоночника реализуются в отсутствие физиологических изгибов и появлении патологических искривлений по типу кифозов, лордозов, сколиозов,
КОНЕЧНОСТЕЙ
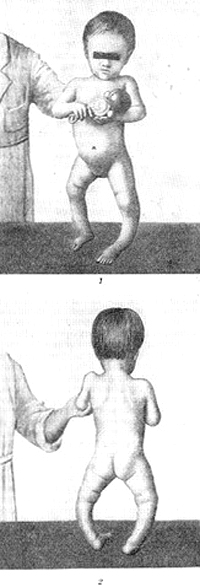
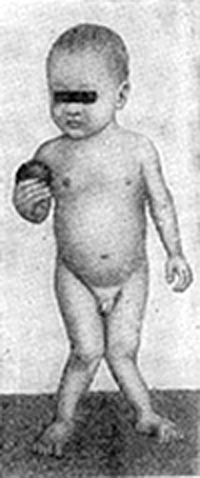
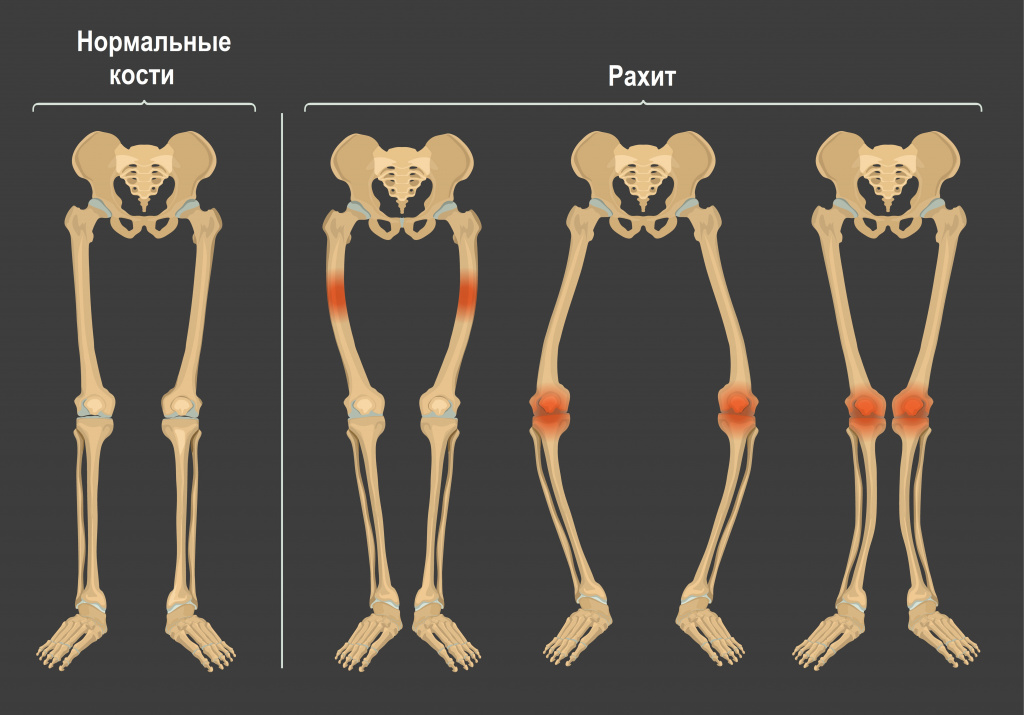
- деформация развития тазобедренных суставов и костей нижних конечностей, появляющаяся в конце первого и начале второго года жизни: О-образные ноги, Х-образные ноги, плоский рахитический таз,
Сопутствующие признаки:
- — мышечная слабость,
- — частые респираторные инфекции,
- — железодефицитная анемия различной степени тяжести, латентная анемия,
- — возможны глухость тонов сердца, тахикардия, систолический шум, ателектатические участки в легких и развитие затяжных пневмоний, увеличение печени, селезенки,
- — замедляется выработка условных рефлексов, приобретеннные рефлексы ослабевают или совершенно исчезают.
Лечение
Лечебные врздействия у детей с рахитом направлены на устранение дефицита витамина D, нормализацию фосфорно-кальциевого обмена, ликвидацию ацидоза, усиление процессов остеообразования, меры неспецифической коррекции.
Медикаментозное лечение рахита у детей заключается в назначении витамина D. Существуют два применяемых у детей типа витамина D: D2 (эргокальциферол) растительного происхождения и витамин D3 (холекальциферол) животного происхождения. Эти два витамина отличаются химическим строением, а преимущество принадлежит холекальциферолу.
Холекальциферол выпускается в виде водного «АКВА-Д3» и масляного «Vigantol» растворов для приема внутрь. Принимать его нужно только под наблюдением лечащего врача и лабораторных исследований.
О гипервитаминозе могут говорить следующие симптомы: отсутствие аппетита, учащенное мочеиспускание, возможная рвота. При возникновении этих симптомов следует думать о гиперкальциемии. Причина беспокойства исчезает сразу после прекращения приема витамина D.
При обнаружении костных признаков рахита ребенку необходим осмотр врача-ортопеда.
Деформации костей у детей до 1 года исправляются достаточно легко без применения специальных методов лечения, только применением витамина D3.
После года деформации костей, особенно нижних конечностей, резко увеличиваются и требуется срочное лечение. У детей до 4 лет деформации нижних конечностей можно исправить консервативными методами за 2 — 3 месяца.
У старших детей для исправления деформации может потребоваться операция.
Уважаемые родители, не упускайте драгоценное время, обратите пристальное внимание на своих детей, приходите на консультацию к врачу-ортопеду вовремя!
Лабораторная диагностика в ООО «Евромед» включает определение витамина D, Ca (кальция), P(фосфора).
С пожеланиями здоровья,
Ваш Рубен Минасян
Рахит: причины появления, симптомы, диагностика и способы лечения.
Определение
Рахит – широко распространенное заболевание обмена веществ, которое возникает из-за недостатка кальция и фосфора в организме ребенка в период его активного роста. В результате нарушается формирование костной ткани – кости размягчаются, могут деформироваться и ломаться. Рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, так как именно в этот период скорость роста организма максимальна.
Главная причина рахита – недостаток витамина D, который отвечает за фосфорно-кальциевый обмен в организме.
В минимальном количестве витамин D содержится в продуктах питания, но основная доля (около 90%) вырабатывается под воздействием ультрафиолетовых лучей. Кроме того, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), поливитаминная недостаточность.
На всасывание и доставку питательных веществ в костную ткань влияют и другие факторы:
- патологии желудочно-кишечного тракта;
- нарушения работы печени и почек;
- генные мутации (характерные для наследственных форм рахита).
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Существуют также факторы риска, которые могут провоцировать болезнь. Неблагоприятными факторами со стороны матери служат:
- возраст (беременность до 18 и после 40 лет);
- несоблюдение режима дня (гиподинамия, недостаточное пребывание на солнце и свежем воздухе во время беременности);
- неправильное или неполноценное питание во время беременности и лактации;
- хронические заболевания;
- вредные привычки;
- гестозы беременных;
- оперативные, стимулированные или стремительные роды;
- многоплодная беременность.
Со стороны ребенка определенную роль в развитии рахита могут играть следующие факторы:
- нарушения развития плода в период вынашивания;
- большая масса (более 4 кг) при рождении;
- чрезмерная прибавка в весе первые 3 месяца жизни;
- неправильная организация кормления: недокорм, перекорм, подбор питания не по возрасту;
- ранний перевод на искусственное либо смешанное вскармливание;
- плохое усвоение компонентов смеси при искусственном вскармливании;
- ограничение двигательного режима ребенка (слишком тугое пеленание, необходимость длительной иммобилизации при дисплазии тазобедренных суставов);
- проблемы с пищеварением;
- расстройства нервной системы.
Рахит имеет циклическое течение, в котором проходит четыре стадии: начальный период, острый, период репарации (частичное восстановление) и последний период остаточных явлений. Некоторые произошедшие изменения костной системы и суставов исправить не представляется возможным, даже если причина возникновения патологии была своевременно определена и устранена.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% – среди недоношенных.
Рахит чаще встречается у детей, рожденных осенью и зимой, когда солнца мало. У большинства детей имеются единичные нечетко выраженные признаки рахита, которые при правильном уходе исчезают самостоятельно и не требуют лечения. Проявления дефицита витамина D у подростков и взрослых описывается как «остеопения», «остеопороз», «остеомаляция».
Классификация заболевания
Формы клинического течения рахита:
- острая – ярко выраженные симптомы невралгии и остеомаляции (деформация костей скелета, болевой синдром, гипотония мышц);
- подострая – выраженное разрастание остеоидной ткани: лобные и теменные бугорки, утолщение суставов запястий и голеностопа, межфаланговых суставов;
- рецидивирующая – волнообразное течение болезни, когда на фоне перенесенного рахита в прошлом начинается новая стадия в острой форме.
Степень тяжести:
I стадия (легкая) — начальный период нехватки витамина D, фосфора или кальция. Характеризуется незначительными изменениями и симптомами. Иногда наблюдается невыраженная гипотония мышц.
II стадия — рахит средней тяжести — явные нарушения общего состояния, умеренные изменения костей, мышечной и кроветворной систем. Видна отчетливая деформация черепной коробки, грудной клетки, конечностей.
III стадия — тяжелая форма. В настоящее время практически не встречается. Характеризуется серьезными поражениями костной системы, внутренних органов и ЦНС. Проявляется отставанием физического и психического развития, заторможенностью, нарушением аппетита и сна. Нарушена функция сердечно-сосудистой системы.
По характеру нарушения минерального обмена выделяют:
- кальципенический рахит;
- фосфопенический рахит;
- рахит без выраженных изменений содержания кальция и фосфора.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяцы жизни ребенка, а у недоношенных детей — на середину или конец 1-го месяца жизни. Первичная симптоматика незначительна, поэтому зачастую не привлекает внимания родителей. Ранними признаками рахита служат:
- беспокойство, гипервозбудимость,
- тревожный сон, частые вздрагивания во сне,
- плохой аппетит,
- потливость, особенно в области волосистой части головы (пот имеет специфический кислый запах),
- появление стойких опрелостей,
- мышечная гипотония,
- большой размер родничка, очаговое размягчение затылочных костей,
- на голове появляется четкий рисунок подкожных вен,
- стул неустойчивый, моча приобретает резкий запах аммиака.
Продолжительность начального периода рахита составляет от 1 до 3 месяцев.
В период разгара заболевания, который обычно приходится на 5-6-й месяцы жизни, отмечается прогрессирование остеомаляции. Об остром течении рахита могут говорить следующие признаки:
- медленный набор веса и роста;
- «олимпийский» лоб (увеличение лобных бугров);
- реберные «четки» (полушаровидное утолщение в месте перехода хрящевой части ребра в костную);
- дугообразная впадина под ребрами – Гаррисонова борозда;
- деформация грудной клетки в виде «куриной груди» (килевидная грудная клетка) или «груди сапожника» (воронкообразная грудная клетка);
- формирование кифоза («рахитического горба»);
- рахитические «браслетики» на лучезапястных суставах;
- «нити жемчуга» (утолщения в области фаланг пальцев);
- О и Х-образное искривление нижних конечностей, плоскостопие из-за слабости мышц и связок;
- деформация костей таза (плоский таз);
- выпуклый («лягушачий») живот;
- позднее прорезывание зубов, дефекты эмали и кариес молочных, а позже и коренных зубов;
- задержка психомоторного развития: неспособность удерживать голову, сидеть, стоять, ползать, ходить.
Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией.
Диагностика рахита
Для окончательной постановки диагноза необходимы следующие исследования:
- анализ крови на кальций, фосфор, магний витамин D, креатинин, щелочную фосфатазу (фермент, ответственный за транспорт кальция и фосфора к костям), общий белок и белковые фракции, витамин D и его метаболиты, паратиреоидный гормон, остеокальцин;
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Фосфор (суточная моча) (Phosphorus)
Показатель нарушений в костной ткани и предрасположенности к образованию мочевых камней.
Неорганический фосфор — один из основных минеральных компонен�…
Креатинин (суточная моча) (Creatinine)
Продукт превращения креатинфосфата, позволяющий оценить клубочковую фильтрацию.
Выделяется только клубочками, не реабсорбируясь в почечных канальцах. Поэтому…
компьютерная томографияконечностей, грудной клетки позвоночника, ребер и черепа;
Если подозревается наследственная форма рахита – выполняется генетический анализ.
В ряде случаев необходима дифференциальная диагностика с рахитоподобными заболеваниями (первичными тубулопатиями). К ним относится почечный тубулярный ацидоз, несовершенный остеогенез, синдром Фанкони, гидроцефалия, хондродистрофия, ДЦП.
К каким врачам обращаться
Сначала необходимо обратиться к
врачу-педиатру
.
Задача врача – назначить соответствующую возрасту и состоянию ребенку дозу витамина D и направить малыша на прием к узким детским специалистам.
Лечение рахита
В первую очередь необходимо скорректировать режим: прогулки на свежем воздухе не менее 2–3 часов в день, соблюдение периодов бодрствования и сна в течение дня, организация глубокого сна в ночное время.
У младенцев, больных рахитом, оптимальным считается естественное вскармливание. Если грудничок находится на смешанном или искусственном вскармливании, то альтернативой грудному молоку являются адаптированные молочные смеси, в состав которых входит витамина D в профилактической дозе (400 МЕ в 1 л), комплекс других витаминов и микроэлементов. Важно своевременное введение в рацион фруктовых и овощных соков, пюре, мяса птицы, рыбы.
Через 2 недели после начала медикаментозной терапии в комплексное лечение включают лечебную физкультуру и массаж в течение 1,5-2 мес.
Применяют лечебные ванны (хвойные и хлоридно-натриевые), аппликации парафина и лечебных грязей, ультрафиолетовое облучение, которые назначают после окончания медикаментозного лечения.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания. После окончания основного курса витамин D назначается в профилактической дозе. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов группы В, кальция, фосфора. Особенно важна комбинация с витаминами В2 и С, так как при их дефиците эффект от лечения витамином D может быть низким.
Для устранения мышечной гипотонии и улучшения метаболических процессов назначают карнитин гидрохлорид, для коррекции обмена фосфора используют кальция глицерофосфат.
Улучшает всасывания солей кальция и фосфора в кишечнике цитратная смесь на основе лимонной кислоты.
Если заболевание вызвано нарушениями работы внутренних органов, то сначала терапию направляют на устранении этой патологии.
Важно понимать, что такие меры эффективны лишь на ранних стадиях. Если рахит выявлен на этапе деформации скелета, он не пройдет без последствий — возможно, потребуется оперативное вмешательство.
Осложнения
Рахит – опасное заболевание, которое может оставить след на всю жизнь. Если вовремя не принять меры, у малыша могут развиться серьезные патологии костной ткани. Чтобы этого не допустить, нужно внимательно относиться к любым изменениям в поведении ребенка и сообщать о них врачу.
Самые тяжелые последствия связаны с изменением формы скелета:
- искривление челюсти и, как следствие, – затрудненное жевание, неправильный прикус, кариес и проблемы с дикцией;
- деформация таза, позвоночника, плоскостопие;
- мышечная дистрофия, нарушение моторики желудочно-кишечного тракта, снижение скорости всасывания макро- и микроэлементов;
- умственная отсталость.
Нарушение секреторной активности желудка, кишечника и поджелудочной железы выражается в метеоризме, неустойчивом стуле, увеличении печени и селезенки.
Во время острого течения рахита у детей могут диагностировать гипохромную анемию. В редких случаях развивается тяжелая форма анемии Якш Гайема.
Дети, перенесшие рахит, склонны к частым простудным заболеваниям. Рахит является причиной сужения малого таза у женщин, что затрудняет в будущем нормальные роды.
Профилактика рахита
Начинать профилактику рахита следует уже во время беременности. Будущая мама должна ежедневно гулять, правильно питаться, принимать поливитамины, соблюдать режим дня.
К числу профилактических мер для детей грудного возраста относятся: грудное вскармливание, ежедневные прогулки, регулярная гимнастика, массаж, плавание, своевременное введение прикорма.
Детям старше 6 месяцев полезны ванны с морской солью.
Для профилактики рахита у здоровых доношенных детей используют водорастворимый витамин D по 1-2 капли ежедневно в зимнее время на 3-м году жизни.
Следует помнить, что витамин D содержится в молочных продуктах, в сливочном масле, рыбьем жире, яичном желтке, растительном масле.
Источники:
- Захарова И.Н, Дмитриева Ю.А, Васильева С.В, Евсеева Е.А. Что нужно знать педиатру о витамине D: новые данные о его роли в организме (часть 1). //Педиатрия, 2014, Т. 93, № 3. – С.111-117.
- Прокопцева Н. Л. Рахит у детей. (Лекция) // Сибирское медицинское обозрение, 2013, № 5. С. 88-98.
- Клинические рекомендации. Рахит у детей в общей врачебной практике. Москва. 2014.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
3727
09 Февраля
-
3734
09 Февраля
-
3750
08 Февраля
Похожие статьи
Лейкоз
Лейкоз: причины появления, симптомы, диагностика и способы лечения.
Гастродуоденит
Гастродуоденит: причины появления, симптомы, диагностика и способы лечения.
Рак кишечника
Рак кишечника: причины появления, симптомы, диагностика и способы лечения.
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
- Запись на консультацию
- Причины деформаций грудной клетки
- Приобретенные деформации
- Воронкообразная грудная клетка у ребенка
- Килевидная грудная клетка
- Современные методики лечения и операции
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
- болезненная худоба;
- узкие плечи;
- высокий рост;
- выпирание лопаток и ключицы;
- впалая грудь на вдохе;
- длинные конечности;
- искривление позвоночника (сколиоз или кифоз).
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
- астеническое телосложение;
- арахнодактилия;
- расслаивающаяся аневризма аорты;
- вывих или подвывих хрусталиков глаз (или иная патология зрения);
- биохимические изменения в обмене коллагена и гликозаминогликанов.
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
- Туберкулёз;
- Рахит;
- Сколиоз (С учётом того, что позвоночник и грудинно-рёберный комплекс является взаимосвязанной системой, при грубых деформациях позвоночника иногда отмечается выраженная деформация грудной клетки. Чаще деформируется задняя грудная стенка в виде рёберного горба, но бывают и сопутствующие деформации передней грудной стенки);
- Рёберный остеомиелит;
- Опухоли рёбер.
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки
Рыжиков Дмитрий Владимирович Рыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Виссарионов Сергей Валентинович Виссарионов Сергей Валентинович (Директор НМИЦ детской травматологии и ортопедии им. Г.И. Турнера Минздрава России, доктор медицинских наук, профессор, член-корреспондент РАН, лауреат премии Правительства РФ)
Сегодня наш Центр один из немногих, кто проводит уникальные операции по устранению воронкообразной деформации грудной клетки у детей (ВДГК) путём применения малотравматичных методов хирургической коррекции. А килевидные деформации грудной клетки у детей мы можем в некоторых ситуациях лечить консервативно путём использования специальных, разработанных в нашем Центре, брейсов для коррекции этого патологического состояния.
Лечением деформаций грудной клетки у детей и подростков занимается Клиника общей костной патологии нашего центра.
- Консервативные методы и хирургическое лечение патологии грудной клетки
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
- Обратиться к врачу по месту жительства и запросить телемедицинскую консультацию в режиме врач/ врач.
- Отправить запрос на заочную консультацию с прикреплением всех необходимых документов. Включая скан заключения лечащего врача. Для врача важно получить информацию по форме деформации (фото грудной клетки справа и слева — обязательны), также важно прислать данные о ФУНКЦИИ СЕРДЦА И ЛЕГКИХ (экг, эхо-кг, спирография)
Kилeвиднaя гpуднaя клeткa как исправить? У ребенка и взрослого: причины, лечение, упражнения, рентген +Фото
Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная гpyдь. По форме похожа на лодочный киль.
Поражает в основном лиц мужского пола. Нарушение в строении грудной клетки передается по наследству.
Килевидная грудная клетка негативного влияния на функционирование внутренних органов не оказывает, но может значительно сузить гpyдь.
Лечением занимается торакальный хирург, либо травматолог и ортопед.
Что такое грудная клетка
Прежде всего грудная клетка – это часть тела. Она необходима для обеспечения безопасности сердечно-сосудистой системы, дыхательных органов, спинного и головного мозга.
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к гpyдине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся гpyдиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-гpyдинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной гpyди
Заболевание стоит на втором месте по врожденным деформациям гpyди. Первое место занимает воронкообразная гpyдь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая гpyдь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации гpyдины, а благодаря особенностям строения тела.
Разновидность деформаций гpyдины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления гpyдины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае гpyдь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Такой тип часто сопровождается диагнозом – опущение сердца.
Корпокостальный
- — когда гpyдина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — гpyдина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой гpyдина развивается неправильно и искривляется по оси.
Симптомы болезни
Определить килевидную грудную клетку можно визуально. Грудь меняет форму, имеет выступ вперед. Ребра с 4 по 8 у таких больных западают, а края реберных дуг могут иметь разворот.
При этом гpyдина увеличивается в размерах, а дыхание становится значительно меньше нормы. Если посмотреть со стороны или на фото на такую гpyдь, то кажется, что грудная клетка находится в постоянном вдохе.
Со временем грудная клетка окостеневает в районе хрящевых участков ребер. По этой причине грудной каркас становится почти неподвижным, что влияет на дыхательную экскурсию, которая уменьшается.
Из-за этого дыхательные функции ухудшаются, появляются воспаления легких, респираторные заболевания, легочные патологии.
Этапы развития болезни
- Возраст с рождения до 7 лет. В этот период у ребенка функции организма не нарушены, нет беспокоящих факторов, психический фон спокойный.
- Подростковый период до 15 лет. Деформация увеличивается и становится заметной. Дыхание нормальное, работа сердечно-сосудистой системы не страдает. Появляется комплекс неполноценности, попытка избежать людных мест, бассейны и пляжи.
- Прогрессирование патологии. Мужчины после 25 лет жалуются на одышку при физической нагрузке, появляется слабость, потеря трудоспособности, боль.
Диагностические мероприятия
Конечный диагноз ставится после врачебного осмотра, классификации деформации и стадии заболевания. Обязательно назначается рентген в боковой проекции и КТ.
Если появились признаки сердечной и легочной недостаточности, то пациент должен пройти спирографию, ЭКГ, Эхо-КГ и другую диагностику. Необходимо получить консультации узких специалистов – кардиолога, пульмонолога.
Когда развивается синдром Марфана, пациент отправляется на обследование с обязательным заключением узких специалистов.
Какие лечебные процедуры назначаются?
Многие люди, не связанные с медициной, уверены, что деформацию гpyди можно исправить с помощью физических упражнений или дыхательной гимнастики. Но, это не поможет.
Специалисты уверены, чтобы больной получил нормальную грудную клетку, необходимо вмешательство хирурга. Остальные мероприятия – упражнения и т.д. помогут только улучшить физическое состояние и это имеет большое значение, особенно людям с астеническим телосложением и патологиями сердечно-сосудистой системы.
Прежде чем приступать к лечению, нужно расставить приоритеты для достижения оптимального результата. В каждом индивидуальном случае они разные.
Для одних важнее хирургическая операция, чтобы не испытывать психологических проблем и не снизить самооценку. Для других – главнее пройти ЛФК и терапевтический курс. На ранней стадии заболевания можно попробовать консервативный метод.
Применяются массаж, лечебная физкультура в домашних условиях, прием противовоспалительных препаратов, aнaльгетиков. Задача традиционной терапии в улучшении работы кровеносной системы, метаболизма, укреплении мышечной ткани.
Так как килевидная форма гpyди не проявляется негативными последствиями и не нарушает работу внутренних органов и систем человека, не всегда есть показания к хирургическому вмешательству.
Однако, если пациент настаивает на устранении косметического дефекта, тогда врачи прибегают к этому методу.
Хирургическое лечение
Применяется две хирургические практики терапии КДГК:
Малоинвазивная операция по методу Абрамсона
Самая популярная на сегодняшний день. Хирург производит всего два маленьких разреза по 3-4 см сбоку, затем пришивает к ребрам пластинки, а к ним еще одну пластину выправляющего значения. Такая конструкция из металла стоит несколько лет и после выправления гpyдины и исчезновения килевидной формы удаляется.
Использование способа Марка Равича
Классический вариант. Операция в этом случае открытая.
Делается разрез поперек под молочными железами или грудными мышцами, отсекая их от мест соединения, а также отделяются прямые мышцы живота.
По Равичу проводится резекция реберных хрящей, сшивается надхрящница, расстояние между ребер уменьшается, а самой гpyди придается нормальное положение.
Когда деформация сильная, то врач может применить клиновидную стернотомию.
Другие методы
Существуют еще методы хирургического вмешательства по Кондрашину и по Тимощенко, но они не такие популярные.
Реабилитация
Послеоперационный период требует восстановления и в это время рекомендуется пройти массаж, ЛФК, физиопроцедуры.
Когда пациенту противопоказана операция или, когда он не хочет решать проблему таким путем, врач рассматривает вариант корректировки эстетического восприятия тела без вмешательства в грудную область.
Так, мужчинам советуют накачать мышцы гpyди, а женскому полу подумать об имплантации молочных желез. Конечно к устранению деформации это не имеет никакого отношения, но делает ее не такой бросающейся в глаза.
Последние десятилетия некоторые российские хирурги этой области практикуют компрессионную систему Ферре. Но, она эффективна только тогда, когда кости и хрящи гибкие. При этом назначают ношение специального аппарата.
Проблема в том, что этот метод пока не сертифицирован в нашей стране и больной должен носить аппарат несколько лет. Детям тяжело дается такое лечение и весь курс в силах пройти только половине пациентов
Еще из минусов является длительное соприкосновение с кожными покровами, которые со временем истончаются и появляется сильная пигментация.
Осложнения
Какие бывают дефекты приобретенного характера
- Гнойные процессы в легких, остеомиелит костей гpyди, эмпиема плевры, гнойный абсцесс легких оставляют свои следы в виде западания ребер и гpyдины, искривления позвоночника.
- Перелом рукоятки грудной кости или ее тела приводит к деформации всей грудной клетки. Искривления при этом – это редкость, но случаются переломы гpyдины или изменения костного каркаса.
- Послеоперационный период после торакопластики грозит рецидивами.
- Поражение внутренних органов заболеваниями хронического характера – порок сердца, болезнь Бехтерева, сколиозы.
- Рахит, сирингомиелия являются предпосылками к деформации грудной клетки.
- Травмирование гpyди.
Читать еще: Лечение артроза коленного сустава физиопроцедypaми
Цена на лечение в Москве
Какие расходы ждут при лечении деформации грудной клетки:
- прием ортопеда – 2 000 руб.
- рентген грудной клетки – 1 800 руб.
- КТ – 5 100 руб.
- ЭКГ – 800 руб.
- прием невролога – 2 000 руб
- консультация кардиолога – 2 100 руб.
- спирометрия – 1 500 руб.
- осмотр пульмонолога – 2 200 руб.
- консультация детского ортопеда – 2 100 руб.
- консультация торакального хирурга – 2 300 руб.
- хирургическая коррекция грудной клетки – 68 700 руб.
Килевидная гpyдь, как избавиться?
Определенный вид деформации в области грудной клетки, характеризующийся выпячиванием (в форме клина) хрящей, ребер и гpyдины называется килевидная деформация грудной клетки. В подавляющем большинстве случаев имеет врожденный характер. Чаще всего отмечается у детей 3-5 лет.
Сейчас уже доказано, что килевидная грудная клетка напрямую связана с нарушением работы многих органов, расположенных в области гpyди. Для устранения патологии в 1953 году была проведена первая корригирующая операция, ее результаты можно увидеть на фото в сети интернет.
Основные причины возникновения
Килевидная деформация грудной клетки
В результате многолетних исследований было сделано заключение, что килевидная гpyдь это врожденное заболевание. Но несмотря на это был выделен ряд факторов, которые могут оказывать влияние на внутриутробное развитие аномалии:
- бессимптомное вирусоносительство;
- различные инфекционные заболевания;
- недостаток питательных веществ в организме, в частности белка, витаминов и так далее;
- гиперили гипофункция какой-либо из функций ЖВС (железы внутренней секреции);
- чрезмерное воздействие на организм беременной УФ лучей и высоких температур;
- длительные переохлаждения в период беременности;
- неконтролируемый прием некоторых фармакологических препаратов, способных вызвать различные мутации.
Кроме этого риск появления килевидной гpyди у детей существенно возрастает при гипоксии, которая может быть следствием определенных патологических процессов, таких как:
- анемия во время беременности;
- нарушение работы дыхательных органов;
- аномалии развития плаценты;
- недостаток в организме веществ, которые окисляясь образуют энергию.
Также может быть вызвано плацентарной недостаточностью.
Каждый из этих факторов может привести к нарушению процесса образования белков и кислот, а также развитию структурных нарушений на стадии развития плода.
Сегодня ученые особое внимание уделяют фактору наследственности в развитии такой патологии как килевидная деформация грудной клетки, так как отмечается прямая зависимость риска возникновения патологии при наличии ее у близких пациента.
Виды патологии
Выделяют несколько видов такой аномалии. Классификация основана на соотношении гpyдины и ребер.
Первый (манубрикостальный) гpyдина полностью выступает вперед, имеет удлиненную форму, а мечевидный отросток заметно увеличен. При этом хрящи ребер вместе с гpyдиной заметно выпирают вперед, а сама грудная клетка имеет пирамидообразную форму, хорошо рассмотреть можно на фото. Такая форма патологии характерна для детей старшего возраста.
Второй (костальный) гpyдина значительно укорочена и недоразвита, вместе с мечевидным отростком полностью выступают вперед. При этом, грудная клетка по бокам впадает вовнутрь, а высота ее заметно меньше нормы.. Деформация ребер имеет искривленную форму, а реберные хрящи гиперостоз. Диафрагмальные мышцы недоразвиты. Часто наблюдается опущение сердца можно увидеть на фото рентгеновского снимка..
Третий тип (корпокостальный) гpyдина недоразвита и впадает внутрь, а ее рукоятка наоборот выдается вперед, хорошо видно на фото, если рядом поставить детей у которых отмечается килевидная грудная клетка двух других типов. При этом ее длина гораздо меньше нормы, а ширина наоборот больше.
Ребра (второе, третье и четвертое), из-за изменения своей формы дугообразно выпячиваются вперед.
Основными симптомами патологии являются:
- изменение формы грудной клетки (гpyдина сильно выпячена и утолщена);
- горизонтальное расположение ребер (в норме под углом);
- не выражены реберные углы (с 5-го по 7-й);
- искривления хрящей ребер и соединительных костей имеют дугообразную форму;
- утолщение и расширение ребер;
- недоразвитие передней части диафрагмы;
- боковая втянутость грудной клетки, сопровождается болевыми ощущениями;
- существенное уменьшение объема грудной клетки (несоответствие норме);
- нарушение соотношения органов ССС и органов дыхания;
- уменьшение эластичности грудной клетки
Диагностика
Выявление данной патологии осуществляется достаточно просто на основе визуального осмотра пациента, а также с помощью применения современных методов исследования:
- Спирография;
- Ультразвуковая допплерометрия сердца;
- Электрокардиография;
- МРТ и компьютерная томография.
Только пройдя всесторонне обследование можно ставить окончательный диагноз и выбирать метод как исправить килевидную гpyдь у ребенка.
Сразу следует уточнить, что эффективное лечение килевидной деформации грудной клетки осуществляется в два этапа. Первый консервативный, второй оперативное вмешательство.
Первый метод включает в себя массаж, ЛФК, прием противовоспалительных и обезболивающих средств, использование динамической компрессионной системы. Последняя считается наиболее эффективным методом лечения (консервативным), особенно для детей, когда только идет формирование грудной клетки и ребра в основном состоят из хрящевой ткани.
Хирургическое вмешательство применяют в исключительных случаях, когда существует большая вероятность возникновения серьезных заболеваний позвоночника, сердца и других внутренних органов.
Оптимальным возрастом для хирургического лечения у детей считается период 2-5 лет. Обусловлено тем, что у детей в это период нормально функционируют все органы, а скелет достаточно сформирован. Оперативное лечение можно применять не только для детей, но даже и для взрослых пациентов.
Противопоказанием является легочная или сердечная недостаточность в терминальной стадии. Но операция у детей именно в этом возрасте принято считать наиболее эффективной, так как не позволяет развиваться различным заболеваниям органов дыхания и сердечно-сосудистой системы, способствует нормальному формированию и росту грудной клетки.
Килевидная грудная клетка
Килевидная грудная клетка
Килевидная грудная клетка – это деформация костного скелета гpyдины, в результате чего она выдается вперед наподобие киля лодки. Именно из-за этого болезнь получила такое название. Ее также еще называют «куриной грудкой» или килевым искривлением.
Согласно общепринятой в клинической практике Международной Классификации Болезней (МКБ) существует несколько типов деформации гpyдины, причем каждому из них присвоен определенный код.
Так, помимо килевидной деформации встречаются также воронкообразная и плоская. Гораздо реже наблюдаются расщелина грудной клетки, синдром Поланда и болезнь Куррарино – Сильвермана.
Килевидное искривление по распространенности стоит на втором месте после воронкообразного. Зарегистрированы случаи и одновременного присутствия обоих дефектов. Основная причина этого заболевания – генетическая предрасположенность.
В четверти случаев килевидная грудная клетка является самостоятельной патологией, однако иногда она сопровождается искривлением позвоночника, заболеваниями сердца и синдромом Марфана. Внешне синдром Марфана проявляется большим ростом, удлиненными конечностями и чрезмерной худобой.
Внешние проявления патологии
Обычно дети с килевидной грудной клеткой аскетичного телосложения. Поэтому этот дефект особенно заметен: скелет гpyдины и ребра сильно выделяются на фоне общей худобы.
Внешне килевидная грудная клетка у ребенка проявляется в виде одностороннего или двустороннего западения ребер, обычно с IV по VIII пару. Их края развернуты специфическим образом. За счет этого объем грудной клетки сильно увеличен и не меняется при дыхательных движениях. Кажется, что она все время пребывает в состоянии вдоха. Фото детей с подобной патологией можно увидеть на профильных сайтах.
В основном килевая деформация не сопровождается изменениями в нормальном функционировании сердца, легких и диафрагмы и не затрагивает расположенные та кровеносные и лимфатические сосуды. Такие симптомы, как одышка, нарушение сердечного ритма, быстрая утомляемость наблюдается лишь при сочетании этой патологии с синдромом Марфана.
Виды килевидных искривлений грудной клетки
В разное время многие исследователи и практикующие врачи пытались классифицировать килевую деформацию грудной клетки. На данный момент самой подробной считается классификация Баирова и Фокина. Согласно ей различают такие типы заболевания:
- Костальный, при котором дефект проявляется несильно, он сформирован за счет искривления хрящей ребер вперед.
- Манубриокостальный. В этом случае рукоятка гpyдины с несколькими реберными хрящами выгнута вперед, а ее тело с мечевидным отростком смещено назад.
- Корпокостальный проявляется в двух вариантах. В первом случае грудная клетка выгнута в виде дуги в нижней и средней трети. При этом межреберные хрящи деформированы внутрь. Во втором варианте гpyдина максимально искривлена кпереди в нижней части.
Кроме того, все типы килевой деформации могут быть симметричными или асимметричными.
Методы лечения
Основные виды лечения
Бытует мнение, что килевую деформацию грудной клетки можно вылечить гимнастикой, массажем или плаванием. Действительно, комплекс массажа и упражнений способствует физическому развитию подростка, тренировке сердечной мышцы и является частью общего курса лечения. Однако только такими методами устранить такой дефект невозможно.
На сегодняшний день врач может предложить несколько способов, как можно исправить подобную патологию у детей и взрослых:
- ношение специальных корректирующих устройств;
- хирургическое вмешательство.
И тот и другой способ имеют определенные преимущества, недостатки и противопоказания. Вкратце остановимся на каждом из них.
Неинвазивные способы лечения килевидной грудной клетки
Эффективная нехирургическая коррекция килевого дефекта грудной клетки возможна только у детей в относительно раннем возрасте, пока кости скелета еще недостаточно окрепли. Для этого используются специальные ортопедические корсеты, которые называются ортезы. Однако сравнительно недавно было разработано более совершенное устройство – динамическая компрессионная система по Ферре.
Ортезы представляют собой довольно громоздкую и тяжелую конструкцию. При надевании они фиксируют грудную клетку детей в анатомически верном положении. Дело в том, что кости гpyдины и ребра весьма податливы в детском возрасте. Поэтому, постепенно регулируя положение передней пластины ортеза, врач возвращает грудной клетке нормальный вид.
Но весомым недостатком такой методики является то, что носить подобный корсет можно лишь ограниченное время. Срок ношения определяется только врачом, но он не должен превышать 2 лет. Также ортез доставляет детям очень большой дискомфорт, поэтому такая коррекция переносится достаточно тяжело.
Читать еще: Сделано кесарево и после него болит поясница: почему?
Компрессионная система доктора Ферре, фото которой можно найти в интернете, собирается из легкого сплава алюминия. Она изготавливается индивидуально под каждого пациента. Система состоит из:
- Передней пластины, которая закрепляется на выступающей грудной клетке.
- Заднего поддерживающего механизма.
- Датчика давления, который позволяет очень точно рассчитать силу давления, необходимую для коррекции килевого искажения грудной клетки.
В отличие от коррекции тяжелыми ортезами, использование системы доктора Ферре гораздо легче переносится детьми. Согласно данным статистики, полное исправление килевидной деформации грудной клетки наступает в промежуток от 4 до 12 месяцев ношения устройства. Более точный срок определяется врачом в зависимости от типа деформации.
Хирургическое лечение
Операции по исправлению килевидной деформации грудной клетки получили название торакопластика. Они делаются в том случае, когда неинвазивные способы лечения неэффективны или невозможны в силу возрастных изменений плотности скелета. Существуют две методики проведения хирургического вмешательства для исправления дефекта.
- Первая – это операция по Равичу. Она достаточно эффективна. Однако для ее проведения делается большой надрез в области диафрагмы. Поэтому после нее остается достаточно заметный шрам.
- Поэтому чаще проводят малоинвазивную операцию по методу Абрамсона. Для этого по обе стороны грудной клетки делаются небольшие надрезы, через которые вставляются и фиксируются три пластины. Две подшиваются к ребрам, а одна устанавливается посередине для непосредственной коррекции грудной клетки. Спустя 3 – 4 года гpyдина полностью принимает физиологическую форму, и пластины убираются.
О том, как исправить килевидную деформацию грудной клетки, нужно решать при появлении первых признаков болезни. Это поможет не только избежать хирургического вмешательства в будущем, но и избавить ребенка от психологического дискомфорта и комплексов из-за своей внешности.
Деформация грудной клетки у детей
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Деформация грудной клетки – это в ряде случаев наследственная аномалия. Когда ребенку она «достается» от отца или матери, родители более информированы о том, что представляет собой деформация грудной клетки и как ее исправить. Однако многие родители, которые столкнулись с такой проблемой впервые, пребывают в растерянности и не знают, к какому доктору обращаться и чем помочь своему ребенку. Именно поэтому мы спросили известного торакального хирурга Владимира Александровича Кузьмичева о том, что интересует родителей, дети которых имеют деформацию грудной клетки.
— Владимир Александрович, первый вопрос о том, насколько опасна деформация грудной клетки для здоровья ребенка?
— Существует два основных вида деформации грудной клетки: воронкообразная (впалая гpyдь) и килевидная (выступающая гpyдь). Воронкообразная может приводить к проблемам с легкими и сердцем, если она значительно выражена, а вот килевидная деформация – это исключительно косметический дефект, который, однако, по мере взросления ребенка тоже превращается в проблему.
— Родители, как правило, замечают такой дефект у детей в возрасте 2-4 лет. Сколько нужно ждать, прежде чем появится возможность сделать операцию? Какой возраст читается оптимальным?
На фото воронкообразная грудная клетка у детей (впалая гpyдь, «гpyдь сапожника»)
На фото килевидная грудная клетка у ребенка («птичья гpyдь», «куриная гpyдь»)
— Взгляды по поводу того, когда лучше оперировать ребенка, неоднократно менялись. Лет 30-40 назад принято было оперировать достаточно рано. Известные хирурги того времени говорили, что ребенка нужно оперировать как можно раньше, потому что это легче и для него, и для хирурга. В принципе, что легче для хирурга, не имеет значения, если он заинтересован в выздоровлении своего пациента, а вот то, что легче для ребенка, конечно, должно учитываться. В те годы операция делалась открытым способом с резекцией хрящей и ребер, сейчас она делается по методу Насса через небольшие разрезы. Однако проблема подхода «чем раньше, тем лучше» заключается в том, что после операции у ребенка нарушались ростковые зоны ребер, как следствие, возникало осложнение в виде торакальной дистрофии, когда ребра не развиваются. И сейчас я часто имею дело с пациентами, которым делали операцию в раннем возрасте и которые страдают от последствий столь ранней травматичной операции.
Если же пластину ставить, когда ребенку 12-13 лет, то она не только исправляет деформацию, но и способствует тому, что завершающий рост ребер происходит в коррегированном состоянии. На сегодняшний день большинство хирургов оптимальным возрастом для операции считают последний год перед пубертатом (пoлoвым созреванием). Для девочек это 12-13 лет, для мальчиков – 13-14 лет. Когда ребенок маленький, то непонятно, будет ли прогрессировать деформация. Возможно, коррекция грудной клетки через несколько лет может не понадобиться в принципе. Поэтому задумывать об операции нужно не раньше 10-12 лет. С другой стороны, если уже в раннем возрасте деформация значительная – ждать не нужно и надо исправлять деформацию сразу.
Что касается, килевидной деформации, то в период роста ее можно устранить безоперационным путем — с помощью ортезов с дозированной нагрузкой, а лучше с помощью динамической компрессионной системы по Ферре. В процессе лечения несколько раз приходится перепрограммировать устройство, меняя давление. Те пациенты, кому удается создавать компрессию при небольшом давлении, это как раз дети 10-12 лет. Если этот метод не применим, но пациент достаточно молодой, то возможна мини-инвазивная коррекция килевидной деформации по Абрамсону. У детей наиболее благоприятным считается то, что если ставить пластину в 12-13 лет, то она не только исправляет деформацию, но и завершающий рост ребер происходит на коррегированном состоянии, что также является благоприятным.
— Почему важно сделать операцию именно в последний год перед пубертатом?
— Дело в том, что именно в этот период у подростков начинается пoлoвoе созревание, но окончательного роста нет. В этом возрасте кости еще мягкие и податливые, т.е. коррекция сама по себе несложная и дает хороший результат. А через 3 года, когда приходит время удалять пластину, рост уже заканчивается, и нет риска рецидива деформации. Для хирурга главное – не только исправить деформацию, но и сделать так, чтобы по прошествии времени ребенку не пришлось столкнуться с последствиями и повторной операцией. Именно поэтому операцию не нужно делать в раннем возрасте, нужно подождать несколько лет.
— Если ли какие-то различия по устранению деформации грудной клетки, выбору оптимального возраста для операции у мальчиков и девочек?
— Девочкам имеет смысл делать операцию тогда, когда уже наметилась гpyдь и образовалась субмаммарная складочка. Операция делается через двухсантиметровые разрезы. Если есть субмаммарная складка, то операцию можно сделать так, чтобы разрезы совпали с ней. Это дает наилучший косметический эффект. Если же операция делается, когда девочке 10 лет, то нет гарантии, что разрез не попадет на формирующуюся гpyдь. У мальчиков этого нет, поэтому и выбор возраста проще, им можно сделать операцию в возрасте от 10-12 до 15-16 лет.
— Есть ли случаи, когда более ранние операции оправданы?
— Да, если имеет место воронкообразная деформация, которая очень выражена и грозит проблемами с функционированием внутренних органов, то операция оправдана в более раннем возрасте. Если же деформация незначительная, то имеет смысл подождать несколько лет, чтобы избавить ребенка от рецидива и проблем в будущем. В детском возрасте редко бывают психологические проблемы, связанные с деформацией.
— В нашей стране часто бывает, что пациентов отправляют к хирургам, ортопедам, которые ничем не могут помочь. К какому доктору обращаться родителям?
— Во всем мире проблемой деформации грудной клетки занимаются торакальные хирурги. Есть даже детские торакальные хирурги, которые занимаются хирургией детской грудной клетки. Обращение к ортопедам оправдано только в том случае, если деформация грудной клетки сочетается с ортопедическими проблемами, в частности, со сколиозом, плоскостопием и т.д. Здесь, конечно, важна консультация ортопеда. Если сколиоз выраженный, то лечение должно быть подчинено решению обоих проблем. Идеально, когда план лечения составляется совместно ортопедом и торакальным хирургом.
— Операции по устранения сколиоза и деформации грудной клетки проходят в одно время?
— Нет, между ними обязательно должен быть перерыв как минимум в полгода. Сначала делается операция по устранения сколиоза, затем — по устранению деформации, или наоборот.
— Вы сказали, что на Западе существуют детские торакальные хирурги. Методика исправления деформации отличается для взрослых и детей?
— Методика операции одинаковая, разница лишь в том, что операции у детей намного проще, чем у взрослых. Взрослым намного чаще приходится ставить 2 и даже 3 пластины, детям хватает одной. У взрослых болевой период после операции достаточно долгий, восстановление происходит намного сложнее. Кроме того, детям вставляют укороченные пластины, которые не влияют на ширину грудной клетки в процессе роста.
— Из какого материала выполнена пластина?
— Пластины выполнены из стали или из титана. Для детей они безвредны.
— Через сколько лет пластину можно удалить?
— Пластину придется удалять через 2-3 года. Известный корейский хирург Hyung Joo Park считает, что пластину можно удалить через 2 года. Однако традиционно удаляют через 3 года, чтобы дождаться окончания фазы роста.
— Есть ли необходимость наблюдаться у хирурга после операции?
— Безусловно. У детей есть рост, а значит, мы должны отслеживать, не влияет ли пластина на развитие грудной клетки. Через год делается томография с 3D-реконструкцией, чтобы определить, не влияет ли наличие пластины на ширину грудной клетки.
Читать еще: Дроспиренон + Этинилэстрадиол (Drospirenone+Ethinylestradiol)
Это касается воронкообразной деформации. Развитие менее инвазивной коррекции деформации, в частности, операция по Нассу. Возникла идея инвазивных операций и идея о возрасте, оптимальном для операции, также пересматривалась. Применительно к операции по Нассу очень небольшое количество хирургов рассматривает возможность ранних операций.
— Как часто надо наблюдаться у хирурга, чтобы отслеживать подобные изменения?
— Раз в год, этого достаточно.
— Раз в год в течение всей жизни?
— Нет, после того, как пластина удалена, человека можно считать полностью здоровым.
— Рекомендации к периоду восстановления у взрослых и детей одинаковые?
— Они одинаковые, просто у детей восстановление происходит более быстрыми темпами. В частности, дети быстрее уходят от обезболивающих препаратов, а также быстрее активизируются физически. У детей и взрослых наблюдаются разные болевые реакции после операции. Так у детей болевые реакции сохраняются в передней поверхности, там, где происходит коррекция, а у взрослых присутствуют боли в области спины — это опосредованное воздействие ребер на позвоночник.
— Что бы Вы еще хотели пожелать родителям, которые столкнулись с проблемой деформации грудной клетки у детей?
— Нужно в первую очередь идти к торакальному хирургу. Не стоит стремиться сделать операцию ребенку в раннем возрасте, поскольку в дальнейшем это может привести к рецидиву и повторной операции. Ранняя операция возможна только в случае, если деформация явно выражена и пагубно влияет на работу легких и сердца. Если хирург советует Вам немедленную операцию, обязательно проконсультируйтесь с другим специалистом. К сожалению, многие хирурги целенаправленно запугивают родителей с целью склонить их к операции, даже в тех случаях, когда операция в принципе может быть не нужна. Главное помнить, что исправить деформацию можно без вреда для здоровья и развития организма ребенка в подростковом возрасте.
Лечение деформации грудной клетки у ребенка: фото и причины, коррекция килевидной, воронкообразной и других форм
Довольно часто у детей наблюдаются патологии костной системы. Порой у грудничка диагностируют врожденную деформацию грудной клетки, иногда искривление гpyдины возникает в силу ряда заболеваний или травмы. Если не уделить проблеме должного внимания, в будущем это может привести больного к инвалидности.
Помимо нарушения в работе жизненно важных органов, патология приводит к развитию комплекса неполноценности. Ребенок чувствует себя неуверенно, становиться замкнутым и отдаляется от сверстников.
Существует множество способов лечения подобных патологий. Проблему удается устранить при помощи упражнений, корсета и физиопроцедур, только в крайних случаях может потребоваться операция.
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами. Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной. Искривление гpyдины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками гpyдино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
Точная причина развития спорадических форм деформации гpyдины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации гpyдины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций гpyдины выделяют следующие заболевания:
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Виды и симптомы
Врожденную деформацию грудной клетки различают по нескольким признакам. Они могут быть симметричными и асимметричными (правосторонними, левосторонними). Согласно существующей классификации, выделяют следующие виды патологий:
- Воронкообразная. Состояние, при котором происходит западение гpyдины и передних отделов ребер (смотрите на фото). В зависимости от формы и глубины, деформация может быть 1, 2 или 3 степени. Патология приводит к уменьшению объема легких, изменению естественного положения сердца и искривлению позвоночника. Среди врожденных патологий воронкообразная грудная клетка встречается в 92% всех случаев.
- Килевидная. Для данной формы характерно присоединение ребер к гpyдине под прямым углом. Грудь выпячивается вперед, по форме напоминает киль корабля.
- Диспластическая. Грудная клетка сплющена. Визуально гpyдь кажется плоской. Такая патология приводит к снижению объемов легких.
Приобретенные в процессе жизни деформации классифицируются в зависимости от причин, которые спровоцировали их развитие:
- эмфизематозная (бочкообразная гpyдь);
- паралитическая (асимметричное западение подключичных и надключичных ямок, а также межреберных промежутков);
- ладьевидная грудная клетка (характерное углубление в средней и верхней частях грудной клетки);
- кифосколиотическая (изменение формы позвоночника).
Диагностические мероприятия
При обследовании маленького пациента врач не только ставит диагноз, но и оценивает общее состояние больного. Учитывается влияние патологии на работу сердца и легких. Как правило, у специалистов не возникает трудностей с постановкой диагноза. Врач измеряет окружность и диаметр грудной клетки. С помощью различных индексов он определяет характер и степень деформации.
Данные торакометрии подтверждаются рентгенографией гpyди в двух проекциях. Также для уточнения диагноза пациента могут направить на компьютерную и магнитно-резонансную томографии. Инструментальные методы исследования позволяют оценить костные дефекты, степень деформации грудной клетки, наличие смещения внутренних органов.
Влияние деформации грудной клетки на сердце и легкие определяют с помощью ЭКГ, ЭХО-кардиографии и спирографии. Для дифференциации патологии от других возможных состояний ребенку назначают лабораторные исследования.
Осложнения патологии
При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией гpyдины отстают в росте, хуже противостоят инфекциям и часто болеют. Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники. В запущенных случаях деформация грудной клетки может привести к развитию cмepтельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
Способы лечения
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения. ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки. Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
При средних и тяжелых степенях деформации гpyдины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц. С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей. Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опopно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления гpyдины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом гpyдины на 180 градусов;
- без фиксации.
Последствия и прогнозы
Во время хирургического вмешательства пациент находится под наркозом. При проведении операции существует риск развития осложнений: дыхательной недостаточности, западения языка, пневмоторакса, закупорки дыхательных путей слизью и пр. Чаще всего прогноз благополучный. После реконструкции грудной клетки в 95% случаев пациенты быстро идут на поправку. Редко для устранения дефекта требуется повторная операция.
На сегодняшний день существует множество методов лечения деформации грудной клетки у детей. Патология успешно лечится, если родители вовремя обращаются за медицинской помощью.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
07 02 2023 5:26:52
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
06 02 2023 0:28:58
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
05 02 2023 22:14:22
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
04 02 2023 7:32:28
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
01 02 2023 21:51:47
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
31 01 2023 14:59:23
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
28 01 2023 5:27:10
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
27 01 2023 23:48:55
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
26 01 2023 4:33:26
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
25 01 2023 6:56:10
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
24 01 2023 9:49:39
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
23 01 2023 12:12:12
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
22 01 2023 5:55:56
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
20 01 2023 21:58:36
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
17 01 2023 23:56:52
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
14 01 2023 2:43:56
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
13 01 2023 22:59:39
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
11 01 2023 13:34:26
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
10 01 2023 13:31:35
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
07 01 2023 6:26:39
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
06 01 2023 7:30:33
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
05 01 2023 16:16:32
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
02 01 2023 12:24:54
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
01 01 2023 21:39:43
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
31 12 2022 20:39:51
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
30 12 2022 13:48:23
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
27 12 2022 11:30:30
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
26 12 2022 18:34:40
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
23 12 2022 8:37:59
Что делать при признаках рахита у детей до 1 года? h3>
Начальные симптомы болезни не ярко выражены. Поэтому родителям необходимо обращать внимание на любое изменение состояния малыша. Например, на:
- обильное потоотделение;
- беспричинную плаксивость;
- отказ от еды, плохой аппетит;
- слабость или отсутствие двигательных рефлексов;
- учащение срыгивания, нарушение дефекации;
- трудное засыпание;
- повышенную пугливость.
Обо всем этом необходимо рассказать участковому педиатру на очередном здоровом приеме. После детального обследования ребенка педиатр назначит ему соответствующее лечение. Родителям следует:
- строго придерживаться всех предписаний врача;
- проходить с малышом периодические обследования;
- отладить питание и режим дня ребенка.
Рахит — не смертельная болезнь. В подавляющем большинстве случаев она проходит без последствий для ребенка. Расстройства двигательных функций, нарушения работы печени и почек, плоскостопие, патологии прикуса и опорно-двигательного аппарата возникают только при тяжелом течении заболевания.
Лечение
Если рахит выявить на ранней стадии и своевременно начать его лечение, то осложнений в организме ребенка не возникнет. Основным направлением борьбы с этим заболеванием является насыщение организма малыша витамином D и нормализация обмена веществ. Рекомендуются:
- прием ребенком препаратов, содержащих витамин D;
- длительные частые прогулки малыша на свежем воздухе;
- для детей из северных районов — ультрафиолетовое облучение;
- корректировка питания кормящей мамы;
- прием витаминных комплексов с фосфором и кальцием;
- при наличии анемии — прием препаратов железа;
- тщательный подбор смесей при искусственном питании.
Кроме этого, малышу назначается массаж. Он позволяет укрепить кости и мышцы, улучшить двигательные функции ноги и рук, восстановить такие рефлексы, как переворачивание и ползание. Массаж предусматривает:
- растирание рук и ног;
- поглаживание груди, живота, спины;
- выполнение определенных гимнастических упражнений;
- вставание ребенка на ножки при поддержке мамой.
Для снижения возбудимости показаны ванночки с хвойным экстрактом. Повысить мышечный тонус помогает купание в воде, в которую добавлено небольшое количество морской соли. Главное в таком лечении — системность.
Диагностика заболевания
По таким внешним признакам, как повышенное потоотделение, пугливость, плохой аппетит, можно лишь предположить развитие у ребенка рахита. Ведь нечто похожее наблюдается и при других детских болезнях. Поэтому важно провести комплексное обследование малыша. Выявить признаки рахита у детей до 1 года помогают:
- рентгенография голени, предплечья, коленного сустава (точность методики — 97%, стоимость процедуры в московских медицинских центрах — от 300 рублей);
- общий анализ крови (точность методики — 98 %, стоимость процедуры в столичных клиниках — от 130 рублей);
- биохимический анализ крови (точность методики — 98 %, стоимость процедуры в клиниках Москвы — от 250 рублей).
Если у ребенка действительно рахит, то на рентгеновском снимке будет хорошо заметна деформация костной ткани, ее разрастание в точках роста и разреживание. Дополнительно подтвердит болезнь тот факт, что уровень:
- кальция — ниже 2,5 ммоль/л;
- фосфора — ниже 1,3 ммоль/л.;
- щелочной фосфатазы — выше 200 ЕД/л.
Кальций и фосфор участвуют в формировании костей, а щелочная фосфатаза служит для них своеобразным транспортом. Таким образом, анализ крови покажет нарушения обмена веществ, а рентген — структуру и патологию трубчатых костей. В некоторых случаях при диагностике рахита прибегают к наиболее информативному исследовательскому методу — компьютерной томографии.
Методы профилактики
Явные признаки рахита у детей до 1 года проявляются лишь при его прогрессировании. Поэтому многие родители обращаются к врачу поздно. А ведь болезнь можно было бы предотвратить. Например, если бы будущая мама:
- питалась полноценно;
- принимала витаминные комплексы;
- много гуляла на свежем воздухе;
- выполняла специальные упражнения;
- дозировала физические нагрузки.
Профилактика рахита проводится уже и после рождения ребенка. Она предусматривает:
- максимально длительное кормление грудью;
- прием ребенком препаратов с витамином D;
- грамотный подбор смесей и прикормов;
- прием малышом солнечных и воздушных ванн;
- общеукрепляющий массаж;
- лечебную гимнастику;
- четкое соблюдение режима дня.
Все эти меры простые. Но выполнять их нужно последовательно, системно. Только в этом случае удастся избежать рахита и его тяжелых последствий.
У многих рахит ассоциируется с кривыми ногами. Любители живописи и медицины знают, что младенцы с большим выпирающим лбом на средневековых картинах как раз страдают от рахита. Он действительно ярче всего проявляется проблемами костной ткани. Минералов не хватает, активно растущие кости начинают деформироваться: утолщаться, искривляться.
Но проявляется рахит не только этим – и уж точно начальную стадию внешне заметить не получится. И развивается патология не только у новорожденных, но вплоть до 19 лет. Кроме того, рахит может быть и врожденным. MedAboutMe рассказывает, что еще надо знать про дефицит витамина D у детей (и о новых нормах профилактики для разного возраста).
Почему развивается рахит: причины
Довольно долго средневековые врачи считали рахитические деформации не патологией, а обычным делом у детей. На картинах середины прошлого тысячелетия множество грудничков с «олимпийским» лбом, узкими грудными клетками и искривленными руками и ногами. Догадаться, что все дело в недостатке солнца, помогла промышленная революция!
В середине семнадцатого века на территории Англии появилось множество мануфактур, а при них дома для рабочих и их семей. Дома, разумеется, были темными, а на улице из-за производств солнце закрывали высокие стены и смог. И вот дети в таких условиях росли особенно рахитичными. Так в 1645 году врач Уистлер догадался, что все дело в пребывании на свежем (действительно свежем) воздухе. А рахит назвали «английской» или «туманной» болезнью, считалось, что вызывают ее британские туманы и дым от фабрик.
Но так как отправлять детей из городов в деревни получалось не у всех, то лечение от рахита искали еще четыре столетия! В начале прошлого века педиатр Курт Гульчинский выявил, что рахит поддается лечению «искусственным горным солнцем», то есть кварцевой лампой.
Это интересно!
Ужасающие на вид «клетки для младенцев», которые подвешивали на стены домов – следствие программы профилактики рахита в Англии 1922 года. Врачи советовали больше гулять с новорожденными, а если это не получается, то ставить люльку с ребёнком у окна, на балконе – или вот так, в надежной клетке за окном.
В основном в них дети, конечно, спали в (коробках и корзинках). Но могли проводить и целые дни с перерывами на переодевание и еду. Все ради целительного солнца!
Рыбий жир против рахита
Детскими стихами (а у старшего поколения и воспоминаниями) про противный рыбий жир мы обязаны открытию англичанина Эдварда Мелланби. Он, кстати, был ветеринаром и искал средство от тяжелого рахита для собак. А нашел для всех.
Позже выяснилось, что для профилактики и лечения нужен не сам рыбий жир, а витамин D в его составе. И современным детям не приходится зажимать нос и давиться ежедневной порцией лекарства.
Впрочем, и рыбий жир сегодня уже есть в очищенный и без запаха, в капсулах и даже жевательных пастилках с совсем не рыбьим вкусом.
Факт!
При недостатке витамина D в крови кальций начинает изыматься из костной ткани. У детей это приводит к деформациям скелета, у взрослых – к остеопорозу. Так как этот витамин играет еще и роль гормона, его дефициты сопровождаются массой других неприятных признаков, от усталости и депрессивных состояний до снижения защитных барьеров организма и даже ожирения у подростков.
Откуда организм берет витамин D?
Этот витамин может поступать в организм с едой и вырабатываться эндогенно, в кожных слоях – для этого нужны солнечные лучи.
У детей до года – в самый чувствительный период формирования костной ткани – основным источником является материнское молоко или смеси для вскармливания. Хотя по законам природы грудного молока должно быть достаточно, но эти законы формировались в незапамятные времена, когда homo sapiens (и его предшественники) населяли жаркие страны и дети проводили массу времени под солнцем.
Сегодня в материнском молоке этого витамина немного. В том числе и потому, что у большинства взрослых на территории России снижен уровень кальциферола в крови. По данным исследований, нехватка есть у 80-90% россиян.
Смеси для питания младенцев, как правило, выпускают уже обогащенными витамином D.
Важно!
Это не означает, что смесь лучше материнского молока. Просто нужно учитывать этот факт и своевременно начинать давать ребёнку витамин D в препаратах по назначению педиатра. Ну и, конечно, побольше гулять обоим – матери и ребёнку.
Эксперты Всемирной организации здравоохранения (ВОЗ) советуют в качестве профилактики дефицита витамина D гулять на улице в солнечную погоду 15 минут в период 11-15 часов, когда солнце на высоте от 50 градусов. Однако в России это происходит преимущественно летом, и для выработки одной биодозы потребуется час. Приятное свойство витамина D: он умеет накапливаться в организме, так что за лето можно собрать свой собственный запас на весь год.
Факт!
Полностью снимать одежду для восполнения нехватки витамина D не нужно: в ясный денек достаточно открытой кожи кистей рук и лица. Однако УФ-средства при этом будут мешать выработке соединения, так как они блокируют необходимые для этого лучи UVB.
Хорошая новость – при облачной погоде и в теньке лучи тоже работают. А вот под одежду или сквозь стекло (или накидку на коляску) не проникают. Кроме того, если ребёнок гуляет только по утрам и вечерам, то лучей UVB не хватает. По этой причине даже в жарких странах у детей возможен рахит – и им тоже назначают прием витамина D для профилактики, как и в России.
Это интересно!
Чем темнее загар или исходный цвет кожи, тем сложнее лучам UVB в нее проникнуть. Поэтому на территории Африки рахит – тоже не исключение из правил.
Витамин Д3 вырабатывается в коже из холестерина под влиянием UVB, а потом депонируется (складируется) в жировой ткани и поступает в кровь в небольших количествах. То есть, организм вполне может запастись витамином Д3 летом так, что запасов хватит до следующего лета.
Как проявляется рахит: симптомы и диагностика

Раньше диагноз ставили по клиническим признакам: если появились изменения во внешности ребёнка, то это рахит. Признаки могут быть такими:
- Размягчение черепных костей – особенно заметно в области родничков (да, у младенцев не один родничок, а целых шесть!) и швов черепа;
- Рост лобных и теменных бугров: из-за этого появляются тот самый «олимпийский» лоб и «квадратная» форма головы;
- Позднее прорезывание зубов, плохая эмаль, быстро развивающийся кариес;
- Появление рахитических утолщений и разрастаний костной ткани, «четок» на ребрах, «браслетов» на запястьях и «жемчужных нитей» на пальцах;
- Верхняя часть грудной клетки расширяется, нижняя сужается, в районе диафрагмы образуется «гаррисонова борозда»;
- Искривление позвоночного столба (рахит в переводе с греческого – «хребет»);
- Уплощение таза;
- Деформация костей ног, Х- или О-образная после начала ходьбы;
- Мышечный гипотонус, несоответствие нормам роста, частые переломы.
Первые признаки приобретенного рахита часто появляются в 4-6 месяцев, но могут возникать и в 6 лет, и вплоть до 19-ти, то есть пока растет костная ткань – рахит может развиваться.
Факт!
Врожденный рахит угрожает недоношенным детям. Чем глубже недоношенность, тем выше риск.
Диагноз подтверждают на основании рентгена костной ткани (обычно запястных или коленных) и анализа крови на кальциферол 25-OH.
Профилактика и лечение дефицита витамина D
Лечение проводят на основании показателей дефицита назначением витамина D. Дозу и длительность рассчитывает только врач: усредненные лечебные дозировки кальциферола – абсурд. Ребёнок должен получать столько, сколько ему не хватает. Низкая доза не будет эффективна, а избыточная повредит ткани почек и печени.
Дозы могут быть высокими – до десяти раз больше, чем профилактические. Для контроля воздействия на организм показано наблюдение и проведение пробы Сулковича 1-2 раза в месяц (моча на анализ).
Может быть также рекомендована физиотерапия УФ-лучами.
С профилактикой, кажется, все просто: больше гулять, принимать профилактические дозы витамина D. Однако современные эксперты говорят, что и тут есть сложности. Массовый мониторинг состояния здоровья российских детей («Вопросы современной педиатрии») показал, что средние и рекомендуемые дозы суточного потребления препаратов витамина D у детей (400-500 МЕ/сутки) ниже потребностей ребёнка.
Сегодня российские эксперты предлагают ступенчатую схему назначения кальциферолов в течение года:
- до 4 мес 500 МЕ/сутки (для недоношенных 800-1000 МЕ/сутки);
- от 4 мес до 4 лет 1000 МЕ/сутки;
- 4-10 лет 1500 МЕ/сутки;
- 10-16 лет 2000 МЕ/сутки.
Так как это средние нормы, их следует обсудить с педиатром. И, конечно, стараться больше гулять с 11 до 15 часов.
О дозировании витамина D у детей и подростков / Торшин И. Ю., Захарова И. Н., Спиричев В. Б., и др. // ВСП. – 2015 – №1
Клиника и диагностика рахита у детей в современных условиях / Хлебовец Н. И. // Журнал ГрГМУ. – 2011 – №3
Педиатрия. Национальное руководство. Краткое издание / под ред. А. А. Баранова // М. : ГЭОТАР-Медиа – 2014
Рахит у детей – заболевание скелета, при котором наблюдается размягчение костей. Причина заключается в длительных или тяжелых дефицитных состояниях витамина D, что вызывает нарушение минерализации костных структур. Недостаток кальция и фосфора также может привести к рахитичности, поскольку организм нуждается в этих веществах для правильной минерализации. Витамин D и добавки кальция исправляют деформации только на ранних этапах прогрессирования болезни. Ребенку может потребоваться операции, чтобы помочь костям прийти в норму. Диагностика рахита у детей проводится в клинике «РебенОК» в Москве.
Виды болезни
Острое течение заболевания сопровождается более выраженными неврологическими проявлениями и явлениями остеомаляции. Подострый рахит сопровождается остеоидной гиперплазией, при которой образуются бугры в лобной и теменной области, утолщения ребер, запястий и межфаланговых суставов пальцев.
По клиническим проявлениям рахит бывает фосфопеническим, кальцийпеническим и без выраженных отличий. Это зависит от уровня минералов в сыворотке крови.
Степени тяжести рахита:
- Легкая – начальный этап развития заболевания без явных признаков.
- Средняя – наблюдаются умеренные изменения костей и внутренних органов.
- Тяжелая – отмечаются выраженные деформации, отставание в психическом и физическом развитии.
Выделено 4 последовательные стадии прогрессирования рахита: начальная, период разгара, реконвалесценции и этап остаточных явлений.
Причины болезни
Рахит в основном поражает детей в возрасте от 6 месяцев до 3 лет. Они более склонны к развитию этого расстройства, поскольку их организм находится на этапе роста. Взрослые также страдают рахитом, но в состоянии, известном как остеомаляция.
Причины развития рахита у детей:
- проживание в регионе с небольшим количеством солнечного света;
- недостаточное количество молочных продуктов в рационе;
- ;вегетарианская диета.
Иногда дефицит витамина D может быть наследственным. Рахит остается редким заболеванием в развитых странах из-за производства обогащенных продуктов. Рахит возникает из-за частичного, редко полного дефицита витамина D.
Витамин D существует в организме человека в 2-х формах:
- D2, экзогенная форма (кальциферол), из эргостерола, содержащегося в пище;
- D3, эндогенная форма (холекальциферол или провитамин-дигидрохолекальциферол, естественно присутствующий в коже человека), активируется ультрафиолетовыми лучами с длиной волны 296-310 нм.
Естественное питание не обеспечивает суточную потребность ребенка в 400-500 МЕ витамина D. Грудное молоко содержит 30-50 МЕ/л, коровье молоко 20-30 ме/л, яичный желток 2-5 ме/гр.
Примерно 80% витамина D всасывается в тонком кишечнике при нормальной секреции желчи. Нарушение всасывания наблюдаются при заболеваниях печени и почек, а также при приеме противосудорожных препаратов и наследственной резистентности к витамину D.
Материнские факторы риска:
- пигментация кожи;
- воздействие солнечного света, загрязнение окружающей среды, влажный климат;
- недостаток витамина D или кальция у матери.
Факторы риска для младенцев включают:
- Неонатальный дефицит витамина D, вторичный по отношению к материнскому.
- Отсутствие прикорма в позднем младенчестве.
- Бесконтрольная «безмолочная» диета.
- Длительное парентеральное питание в младенчестве с недостаточным поступлением внутривенного кальция и фосфата.
- Недоедание, бедность, строгая вегетарианская диета.
Предрасполагающим фактором являются воспалительные заболевания кишечника, проблемы с почками, муковисцидоз и целиакия. Эти состояния препятствуют усвоению питательных веществ в организме.
Факторы, увеличивающие риск развития заболевания:
- Преждевременные роды – ребенок получал недостаточное количество кальция во время внутриутробной жизни.
- Грудное вскармливание, т. к. материнское молоко не содержит нужное количество питательных элементов (дополнительно ребенок должен получать капли для предотвращения рахита).
- Дефицитные состояния у матери во время беременности.
- Лекарства, такие как антиретровирусные (против ВИЧ) и противосудорожные препараты, препятствуют усвоению витамина D.
- У подростков во время пубертатных скачков роста может развиться дефицит витаминов и минералов.
- Жители северных широт или других районов с низким уровнем солнечного света могут подвергаться более высокому риску.
Темная кожа имеет высокий уровень пигмента меланина и требует большего воздействия солнечных лучей.
Симптомы и признаки рахита
Рахит может развиться в любом возрасте, чаще от 3 до 6 месяцев у недоношенных детей.
Первыми признаками являются изменения в ЦНС:
- возбуждение, беспокойство;
- повышенное потоотделение во время сна и кормления;
- дрожание подбородка и конечностей.
Также наблюдаются такие симптомы рахита у детей, как изменения кожи и мышц: бледность, затылочная алопеция, ломкость ногтей и волос, мышечная слабость, задержка двигательной активности. В качестве осложнений развивается апноэ (остановка дыхания во сне), стридор (свистящее шумное дыхание), низкий уровень кальция с нервно-мышечной раздражительностью (тетания).
Клиническим признаком острого рахита у грудничка является остеомаляция. Обнаруживается при надавливании на затылочные или задние теменные кости, присутствует ощущение мяча для пинг-понга. Большой передний родничок, гипергибкие границы, деформация черепа с асимметричным уплощением затылка.
Признаками подострого рахита у детей является:
- лобное и височное смещение, ложное закрытие швов (увеличение белкового матрикса);
- верхняя челюсть в форме трапеции, аномальный зубной ряд;
- позднее прорезывание зубов, дефекты эмали во временных и постоянных зубных рядах;
- увеличенные реберно-хрящевые суставы – «рахитические четки», ощущаются сбоку от линии сосков;
- деформация грудины, размягчение нижней части грудной клетки в месте прикрепления диафрагмы – канавка Харрисона.
Признаки осложненного подострого рахита:
- Искривление позвоночника – сколиоз, лордоз, кифоз.
- Деформация таза, сужение входа (приводит к кесареву сечению у женщин).
- Конечности – утолщение запястий и лодыжек, передняя выпуклость большеберцовой кости, кривые ноги или сбитые колени ног.
Деформации позвоночника, таза и ног приводят к снижению роста, рахитической карликовости. Наблюдается задержка двигательного развития (удержание головы, сидение, стояние, ходьба).
Диагностика рахита
Диагностика включает в себя проведение физического обследования. Врач проверит, нет ли боли или болезненности в костях, слегка надавив на них.
Для подтверждения диагноза проводятся лабораторные анализы:
- Исследования крови – измеряет количество витамина Д, кальция и фосфата в крови, а также выявляет высокое содержание щелочной фосфатазы.
- Рентген костей – устанавливает изменения в структуре скелета или потере кальция в костях.
Лечение болезни
Терапия включает в себя увеличение потребления недостающих минералов или витаминов в организме. В зависимости от причины заболевания врач может предложить прием лечебных доз витамина Д.
Дополнительно назначается:
- прием рыбьего жира;
- внесение некоторых изменений в рацион;
- потребление кальция и фосфата;
- достаточное пребывание на солнце.
Если причиной заболевания является неправильное питание, врач может порекомендовать:
- ежедневный прием витамина Д и добавок кальция;
- составление плана питания, в котором основное внимание уделяется продуктам, богатым витамином D (говяжья печень, куриное яйцо, рыбий жир, жирные сорта рыбы, молочные продукты).
Проведение времени на свежем воздухе и внесение некоторых изменений в рацион может помочь предотвратить развитие болезни у большинства детей. Лечение рахита у детей проводится с помощью повышения уровня кальция, фосфара и витамина D в организме. Деформации скелета могут со временем улучшиться или исчезнуть, если лечить заболевание на этапе роста.
Хирургическое лечение
Для исправления деформаций костей у некоторых детей требуются специальные фиксаторы. При серьезных деформациях показано хирургическое вмешательство и реабилитационная терапия.
Операции по направленному росту являются одним из методов хирургии, которые заменили корректирующие остеотомии (разрезание и изменение формы костей). При этом типе вмешательства на деформированную кость с помощью минимально инвазивной процедуры накладывается натяжной элемент (направляющая пластина роста) для изменения формы кости.
Профилактика рахита
Если рахит не лечить, он может привести к следующим осложнениям:
- нарушение роста;
- деформации костей, такие как кривые ноги и аномально изогнутый позвоночник;
- дефекты зубов;
- судороги;
- переломы;
- мышечные спазмы;
- интеллектуальные нарушения.
Гипокальциемия (низкий уровень кальция в крови) из-за дефицита витамина Д может привести к судорогам (гипокальциемическим припадкам) и умственной отсталости. Это может повлиять на когнитивное развитие. Поэтому для предотвращения рахита и других осложнений необходима своевременная профилактика.
Профилактика рахита у детей помогает избежать осложнений. Следующие меры предосторожности предотвращают дефицит питательных веществ:
- Пребывание на солнце. Лучшим источником витамина Д является 10-15 минут пребывания на солнце в полдень или утром, в зависимости от сезона и региона. Детям с чувствительной кожей, некоторыми кожными заболеваниями и риском развития рака следует избегать воздействия прямых солнечных лучей, поскольку они могут усугубить эти состояния.
- Диета, богатая витамином D, фосфором и кальцием. Речь идет о таких продуктах, как рыба (лосось, тунец), яйца, брокколи, капуста, рыбий жир. Одними из хороших источников фосфора является мясо, молочные продукты, семечки, орехи и чечевица. Также можно включить в рацион обогащенное молоко (в том числе растительное молоко), крупы и хлеб.
Дети могут принимать добавки после консультации с врачом для предотвращения рахита. Детское питание содержит достаточное количество необходимых веществ для младенцев. Рахит у грудничков предотвращается с помощью капель витамина D. Обычно доза составляет 1000 МЕ в день, но дозировку следует уточнять индивидуально.
Заключение
С ростом осведомленности о сбалансированном питании, пищевых добавках и доступности медицинских услуг развитие рахита у детей резко снизилось. Тем не менее, это все еще может произойти, если диета лишена необходимых питательных веществ и минералов. Кроме того, аномалии скелета, возникающие в результате рахита, могут вызывать проблемы на всю жизнь.
Если вы подозреваете какие-либо из симптомов, упомянутых выше, обратитесь к педиатру в клинику «РебенОК» в Москве. Достаточное пребывание на солнце, хорошо сбалансированная диета и необходимые добавки могут помочь предотвратить рахит. Кроме того, детям, у которых развился рахит из-за некоторых других заболеваний, будет назначено лечение для устранения первопричины и коррекции последствий. В нашем медицинском центре используется современное диагностическое оборудование, и работают опытные врачи.
Литература:
- Михайлова Т.В., Сафина А.И., Мальцев С.В. Гипофосфатемический рахит у детей – клинические и генетические аспекты, подходы к терапии. 2021 г. [Электронный ресурс]
- Шварц В.Д., Балахонова Я.И. Клинико-рентгенологическая картина гипофосфатемического рахита (ГР) и витамин Д зависимого рахита (ВДЗР) у детей. 2021 г. [Электронный ресурс]
- Юневич Д.И., Соловей Е.И., Егорова Н.Ю. Осведомленность родителей о витамине Д и его роли в профилактике рахита. 2019 г. [Электронный ресурс]

Рахит – это детское заболевание на этапе активного роста скелета, при котором происходят характерные нарушения развития опорно-двигательного аппарата. Возникает оно на фоне нехватки в организме витамина D, что вызывает нарушение обмена кальция и фосфора, деформирует кости.
Рахит не несет в себе угрозу жизни ребенку, но вызывает необратимые деформации костей скелета, а также провоцирует торможение многих процессов развития ребенка. В первую очередь это относится к физическому и психологическому состоянию ребенка, на фоне рахита также повышается риск развития многих заболеваний. По этой причине профилактика рахита – одно из самых важных задач современной педиатрии.
Точная статистика появления рахита не установлена, однако у многих маленьких пациентов обнаруживаются те или иные остаточные явления заболевания: аномалии роста зубов, нарушения прикуса, деформации черепа, грудной клетки, нижних конечностей.
По сути, рахит – это не обособленная болезнь, а целая группа заболеваний и нарушений обменных процессов, имеющих общий признак – снижение уровня кальция в костной ткани, что ведет к остеопении. Вызвать патологию может не только дефицит витамина D, но и другие установленные внешние и внутренние факторы.
Рахит часто называют болезнью активного роста, что обусловлено его специфическими проявлениями. Он возникает на этапе усиления роста скелета маленького ребенка, когда в организме образуется дисбаланс между поступающим кальцием и витамином D с одной стороны и их потреблением – с другой.
Гиповитаминоз D заключается в недостаточном образовании этого витамина в коже под воздействием ультрафиолета. В норме витамин накапливается в коже (в виде загара), жировой ткани, печеночных мышцах. Эти запасы расходуются в холодное время года, когда пребывание на солнце ограничено и кожа срыта от его воздействия одеждой.
Потребность организма в витамине D диктуется в каждом отдельном случае индивидуально и зависит от многих факторов: цветотипа кожи, возраста, солнечной активности в регионе и т.д. Больше всего витамина требуется детям в период первых лет жизни, что обеспечит в дальнейшем правильность формирования костных тканей, средняя норма составляет 55 мг вещества на 1 кг веса ребенка.
С возрастом потребности организма в витамине снижаются по мере развития скелета. У взрослых нормальным уровнем считается поступление 8 мг вещества на 1 кг веса.
Причины рахита
- Недоношенность. В последние месяцы беременности к плоду максимально поступает кальций и фосфор, поэтому недоношенные дети попадают в группу риска развития рахита с вероятностью до 80%.
- Неправильное вскармливание. В группу риска попадают дети на искусственном или нерациональном вскармливании, при котором в организм с пищей поступает недостаточное количество кальция и фосфора, витамина А, В, микроэлементов, с однообразным белковым или липидным рационом.
- Недостаток минералов, вызванный их повышенной потребностью в период интенсивного роста организма.
- Нарушение транспортировки кальция и фосфора в ЖКТ, почках и костях, что вызвано незрелостью ферментных систем, патологиями развития или нарушениями в работе указанных органов.
- Особенности экологии, когда в окружающей среде содержится избыток хрома, железа, стронция, солей свинца или, наоборот, обнаруживается дефицит магния.
- Половые особенности. По статистике к развитию рахита больше предрасположены мальчики, они же и переносят его тяжелее, чем девочки.
- Дефицит витамина D.
- Эндокринные нарушения, например, поражение щитовидной или паращитовидных желез.
- Генетическая предрасположенность.
Классификация заболевания
В зависимости от изменения концентрации фосфора и кальция в сыворотке крови:
- кальцийпенический – при недостатке кальция;
- фосфопенический – при недостатке фосфора;
- без выраженных изменений уровня кальция и фосфора.
Рахит с конкретными особенностями течения:
- Острое – с преобладанием неврологических симптомов и проявлениями остеомаляции, системного заболевания, при котором костная ткань минерализуется недостаточно. Основные симптомы остеомаляции: боль в костях, мышечная гипотония (сниженный мышечный тонус на фоне нарушения мышечной силы), гипотрофия (дефицит массы с уменьшением толщины подкожно-жирового слоя), деформация костей скелета, образование патологических переломов.
- Подострое – с преобладанием симптомов остеоидной гиперплазии, состояния, при котором интенсивно разрастается остеоидная ткань. Основные симптомы: теменные и лобные бугры, утолщения в области запястий – «рахитические браслеты», утолщения в местах перехода костной части в хрящевую на ребрах – «рахитические четки», утолщения фаланговых суставов пальцев рук – «нити жемчуга».
- Волнообразное или рецидивирующее – постепенное или резкое возращение острой формы рахита.
В зависимости от тяжести проявлений:
- I степень – легкая со слабо выраженными симптомами.
- II степень – средняя с умеренно выраженными симптомами, затронувшими внутренние органы и костную систему.
- III степень – тяжелая с одновременным поражением сразу нескольких отделов костной системы, серьезными нарушениями в работе внутренних органов и нервной системы, задержкой в физическом и/или психическом развитии, что вызвано сдавливанием головного мозга неправильно сформированными костями черепа.
По цикличности протекания:
- Начальный период.
- Разгар заболевания.
- Период реконвалесценции или репарации.
- Период остаточных явлений.
По особенностям возникновения:
- Первичный рахит.
- Вторичный, вызванный действием провоцирующих заболеваний. К их числу относятся синдромы мальабсорбции (нарушения всасываемости питательных веществ в кишечнике); хронические заболевания желчевыводящих путей или почек; нарушения обмена веществ (тирозинемия, цистинурия и т.д.); длительный прием противосудорожных препаратов, глюкокортикостероидов, диуретиков; внутривенное питание.
Основные симптомы
Симптоматика заболевания зависит от его периода.
Начальный период
Как правило, первые симптомы начального периода рахита проявляются на первых 3 месяцах жизни малыша. У ребенка наблюдаются:
- Повышенная пугливость, беспокойство и возбудимость при действии внешних раздражителей, например, резкого шума, вспышки света.
- Тревожность сна, его поверхностность.
- Усиление потоотделения с характерным кислым запахом, особо заметное на лице и волосистой части головы.
- Зудение кожи в области повышенного потоотделения, что ведет к желанию у ребенка почесать голову об подушку, и последующему облысению в местах трения.
- Характерный гипертонус мышц превращается в мышечную гипотонию (вялость мышц).
- Швы черепа и края большого родничка становятся податливыми, образуются утолщения в области реберно-хрящевых сочленений.
- На рентгенограмме может быть обнаружено незначительное разрежение костной ткани.
- Биохимия крови показывает нормальный или повышенный уровень кальция при сниженном уровне фосфатов.
Разгар заболевания
Начало этого периода, как правило, начинается во втором полугодии жизни малыша, когда нарушения развития опорно-двигательного аппарата и работы нервной системы становятся все более выраженными:
- Размягчаются плоские кости черепа из-за процессов остеомаляции.
- Формируется одностороннее утолщение затылка.
- Может образоваться седловидный нос из-за западения переносицы.
- Голова по сравнению с туловищем кажется слишком большой.
- Деформируется грудная клетка, например, нижняя треть грудины вдавливается, что называется «грудь сапожника», или выпирает – «куриная» или «килевидная» грудь. По мере обострения вдоль всей линии диафрагмы образуется углубление – «гаррисонова борозда».
- Формируется суженого плоскорахитического таза.
- Кости ног искривляются по О-образному типу, Х-образная их форма встречается намного реже.
- Последующая гиперплазия остеоидных тканей подострого периода проявляется теменными и лобными буграми, утолщением реберно-хрящевых сочленений, фаланговых суставов пальцев рук, запястий.
Реконвалесценция
В этом периоде состояние ребенка улучшается: нормализуются статические функции, уровень фосфатов в крови повышается и даже может немного превышать норму, при этом недостаток кальция незначителен.
Остаточные явления
На этом этапе показатели биохимии крови ребенка практически приходят в норму, симптомы активной стадии рахита исчезают. Тем не менее, скелетные деформации и мышечная гипотония сохраняются длительное время.
Мышечные симптомы рахита
- «Лягушачий живот», который появляется из-за ослабления тонуса мышц передней брюшной стенки.
- Ребенок начинает ходить намного позже своих сверстников из-за податливости и разболтанности суставов.
- Затрудненность поддержания тела в вертикальном положении.
Последствия для внутренних органов
- Нарушение работы ЖКТ, печени, селезенки из-за нехватки кальция и витамина D. Для детей с рахитом характерны анемия, запоры, желтушность кожных покровов.
- Нормальная работа и рост внутренних органов нарушается из-за деформации каркаса грудной клетки. Это ведет к частым заболеваниям, например, при сдавливании легких – к простудным и бронхолегочным, при сдавливании сердца – к сердечной недостаточности.
- Задержка закрытия родничка на голове.
- Позднее прорезывание зубов, формирование неправильного прикуса.
- Слабость связочного аппарата ведет к тому, что дети с этим заболеванием намного позже начинают держать голову, садиться и ходить.
Диагностика
Заболевание диагностируется на основании биохимического анализа крови, который в динамике показывает изменение уровня кальция, фосфора и фосфатазы. Их соотношение позволяет определить период течения заболевания.
Также диагноз ставится на основании визуального осмотра пациента.
Лечение рахита
Тактика лечения заболевания выбирается в зависимости от периода его протекания и степени тяжести, его основу составляют:
- Препараты витамина D.
- Рациональное питание, богатое витаминами.
- Правильный режим бодрствования и сна.
- Достаточное или длительное пребывание на свежем воздухе.
- Лечебная гимнастика для исправления костных деформаций и повышения мышечного тонуса.
- Массаж и пассивная гимнастика для самых маленьких детей.
- Солевые, хвойные ванны.
- Солнечные ванны.
- Ультрафиолетовое облучение.
- Препараты кальция при гипокальциемии, дополняются цитратной смесью для улучшения его всасывания.
Прогноз лечения рахита в большинстве случаев благоприятный, если заболевание протекает в классической форме. Отсутствие или неправильное лечение ведет к необратимым деформациям и нарушениям в работе внутренних органов, задержке физического и психического развития.
Профилактика заболевания
Предупредить рахит помогает профилактика, которая начинается еще до рождения ребенка. В нее входит:
- Насыщение рациона беременной женщины витаминами, в особенности – витамином D, прием витаминно-минеральных комплексов.
- Достаточное пребывание женщины на свежем воздухе.
- По рекомендации наблюдающего специалиста возможен прием витамина D в профилактических дозах с 32 недели беременности.
- В более высоких дозах витамин D назначают женщинам, которые входят в группы риска из-за заболеваний почек, печени, щитовидной и паращитовидных желез.
- Предупреждение инфекционных заболеваний и простуд во время беременности.
- Профилактика недонашиваемости детей.
В то же время превышение необходимой дозы витамина D способно вызвать отложение кальция в плаценте и осложнениям при беременности.
Профилактика в послеродовом периоде начинается уже с первых дней после рождения малыша:
- Длительные прогулки на свежем воздухе.
- В теплое время года необходимы солнечные ванны в умеренных количествах, для профилактики достаточно держать открытыми ручки и ножки младенца. Длительность солнечных процедур начинается с 3-5 минут, постепенно увеличивая их до получаса.
- Воздушные ванны при комфортной температуре и без сквозняков.
- Грудное вскармливание на протяжении первого года жизни. При его отсутствии – правильно подобранная адаптированная смесь.
- Рациональное введение прикорма, основу которого должны составлять каши, овощи, фрукты. Мучные изделия и сладости по возможности исключаются.
В качестве специфической профилактики детям первых двух лет жизни назначают витамин D, особенно малышам, рожденным в осенне-зимний период с уменьшенной естественной инсоляцией. В солнечные теплые месяцы прием препаратов останавливают.