Надпочечники – это неотъемлемая часть организма, которая отвечает за выработку кортизола, адреналина и других гормонов. Существует множество заболеваний, которые связаны с этим органом, в том числе, и синдром усталости надпочечников. Любое расстройство в работе органа оказывает сильное негативное влияние на организм, вызывая нарушение обмена веществ и другие проблемы. Как проверить надпочечники, и какие анализы сдать? Об этом подробнее вы сможете прочесть в этой статье.
Какую функцию выполняют надпочечники
Надпочечники являются частью эндокринной системы человека. Они представляют собой две железы, которые располагаются над нашими почками. Надпочечники состоят из нескольких частей:
- Внешний корковый слой – вырабатывает гормоны, жизненно необходимые для жизни. Например, кортизол, который помогает регулировать обмен веществ и реагировать вашему телу на стресс, а также альдостерон, что контролирует кровяное давление.
- Внутреннее мозговое вещество синтезирует не менее важные гормоны, например, адреналин, который также помогает нашему телу реагировать на различные внешние факторы.
Без этого органа тело человека не может функционировать должным образом. Но надпочечники помогают поддерживать наше тело здоровым даже в тех случаях, когда никакого стресса нет. Фактически, они выделяют гормоны, необходимые для существования, независимо от того, спокойны вы или взволнованы.
Внешне надпочечники представляют собой два треугольных органа, которые весят около 5-7 граммов. Они располагаются сверху каждой почки и получили свое название, исходя из этого.
Во внешнем корковом слое надпочечников вырабатываются кортикостероидные гормоны, которые запускаются гипоталамусом и гипофизом. В то время как эти вещества жизненно необходимы для жизни, во внутреннем мозговом веществе вырабатываются менее важные гормоны.
Однако это не означает, что они бесполезны. Адреналин и норадреналин помогают справиться с физическим или эмоциональным стрессом.
Общие признаки проблем с органом
Как проверить надпочечники, и что для этого необходимо? Часто первые признаки неполадок в органе можно заметить самостоятельно. Следующие симптомы помогут вам не только вовремя обнаружить неполадки в организме, но и предотвратить более опасные заболевания:
- Головокружение, когда вы резко встаете.
- Чувствительность к яркому свету и громким звукам, особенно, если вы, например, переходите из темного помещения в светлое и долго не можете привыкнуть к новому освещению.
- Хрупкость ногтевых пластин.
- Бессонница и другие проблемы со сном.
- Желание есть только соленую еду.
- Низкое либидо.
- Аллергия. Если вы остро реагируете на цветение и некоторые виды продуктов, то вам следует проверить надпочечники.
- Постоянная усталость.
- Частые заболевания.
- Боль, особенно в области таза, колен, стоп и лодыжек.
Конечно же, вышеперечисленные симптомы могут свидетельствовать и о многих других заболеваниях. Но все же, не лишним будет проверить и надпочечники, чем раньше обнаружены неполадки, тем больше шансов полностью их излечить.
Методы диагностики
Как проверить надпочечники? Диагностика и самодиагностика должна начинаться с внимательного отношения к сигналам собственного организма, посещения специалиста — именно он может посоветовать, с каких анализов лучше начинать. На что обращает внимание врач, когда пациент приходит к нему с жалобами на плохое самочувствие? Прежде всего, это история болезни и сопутствующие симптомы. Эндокринологические заболевания характеризуются сходными признаками:
- Ослабление мышц.
- Учащенное сердцебиение.
- Онемение стоп.
- Усталость.
- Головные боли.
Среди наиболее распространенных лабораторных исследований можно выделить анализ на ДЭА, который позволяет определить количество андрогенов, а также анализ на общий кортизол. По этим двум тестам можно определить, есть ли в организме отклонения, но для более детальной диагностики потребуются и другие исследования. В частности, дополнительно назначают следующие анализы:
- Анализ крови на дегидроэпиандростерон-сульфат.
- Показатели минералокортикостероидный гормона.
- Адренокортикотропный гормон.
- Анализ слюны на кортизол (считается более достоверным, чем анализ крови).
К инструментальным методам диагностики можно отнести МРТ, УЗИ, КТ, которые дополняют лабораторные исследования и позволяют показать полную картину.
Проверка в домашних условиях
Как проверить надпочечники у женщин или мужчин в домашних условиях? Сделать это можно с помощью нескольких простых тестов, которые, конечно, не могут быть такими же точными, как лабораторные анализы. Лягте и отдохните в течение 5-10 минут. Измерьте свое давление в состояние покоя. Затем резко встаньте и повторите измерение уже стоя. Если артериальное давление упало больше, чем на 10 баллов, то тест указывает на снижение функции надпочечников. Цифры для здорового организма обычно не допускают повышения более, чем на 10-20 пунктов.
Еще одни способ узнать о неполадках с надпочечниками – проверить реакцию своего зрачка. Затемните комнату и побудьте в ней 10-15 минут, пока не начнете различать предметы в темноте.
Затем включите яркий свет (можно использовать не очень мощный фонарь) и посветите в глаз на протяжении 30 секунд.
Если ваши надпочечники работают нормально, то зрачки должны оставаться сжатыми до тех пор, пока в них светит фонарик.
Также можно проверить реакцию на коже. Нарисуйте ногтем линию в районе живота. Если она останется белой, то это может косвенно свидетельствовать о заболевании надпочечников. Конечно же, это не показатель, для постановки точного диагноза все равно нужно делать анализы крови и мочи.
Медицинские анализы
Какие анализы сдать, чтобы проверить надпочечники? Самым распространенным и точным считается анализ слюны, который берется четыре раза на протяжении 24-х часов. Поскольку уровень кортизола и других гормонов надпочечников может колебаться на протяжении суток, такой тест дает полный и точный ответ о состоянии ваших внутренних органов.
Также существует исследование крови, что аналогично анализу слюны, оно также проводится несколько раз в сутки. Но большинство людей не обладают возможностью обращаться в клинику несколько раз на протяжении дня, поэтому ограничиваются однократным исследованием. В этом случае попросите вашего врача назначить вам тест на кортикотропин (АСТН).
Он помогает оценить способность надпочечников реагировать на стресс и продуцировать в ответ кортизол. Для этого пациенту вводят внутримышечную инъекцию стимулятора надпочечников, берут кровь через 30 и 60 минут после процедуры.
Если у человека оказывается недостаточно высокий уровень кортизола, то это может указывать на болезнь Аддисона, также известную, как недостаточность надпочечников.
Если ваш врач подозревает синдром Кушинга, то в этом случае помочь точно установить диагноз может дексаметазоновая проба. Оральная доза препарата «Дексаметазон» дается каждые шесть часов в течение двух дней. Через 24 и 48 часов пациенту назначают анализ крови, а также мочи, которые позволяют достоверно определить проблему с надпочечниками.
Как проверить надпочечники у детей? У ребенка проверить функцию этих органов можно точно так же, как и у взрослых. Для этого достаточно сдать анализы на следующие гормоны:
- кортизол;
- адреналин;
- ДГЭА;
- альдостерон;
- тестостерон.
Подготовка к анализам
Для того чтобы тесты показали достоверный результат, к ним нужно тщательно подготовиться:
- В том случае, если вы сдаете анализ крови, то перед ним нужно отказаться от еды, как минимум, на 8 часов.
- Также стоит отказаться от курения, алкоголя и приема жирной пищи.
- Если вы принимаете какие-либо лекарственные препараты, то об этом нужно сообщить своему лечащему врачу.
- Самое главное перед сдачей анализа – постараться не волноваться и избегать стресса. Если вы взволнованы, то помочь вам может медитация или дыхательная гимнастика.
- Также стоит отказаться и от занятия спортом – это может оказать влияние на уровень ваших гормонов.
Если все рекомендации врачей соблюдены, то никаких проблем возникнуть не должно. Что касается теста слюны, то в этом случае стоит отказаться от зубной нити и декоративной косметики на губах, а также не чистить зубы в день проведения процедуры.
Анализ на кортизол
Как проверить надпочечники у мужчин и женщин? Анализ на кортизол назначается для того, чтобы проверить состояние надпочечников и гипофиза. Норма гидрокортизона в крови для взрослых людей составляет от 140 до 640 нмоль/л.
При этом, у мужчин уровень гормона может повышаться до предела 773 единиц, а у женщин – только до 607. У беременных норма кортизола в крови может увеличиваться в пять раз, и это считается вариантом нормы.
Поэтому первое, что нужно сделать женщине, если у нее в крови обнаружены повышенные значения, это исключить беременность. О каких болезнях может свидетельствовать повышение кортизола в крови:
- Кисты яичников.
- Опухоль надпочечников.
- ВИЧ.
- Недостаточность надпочечников.
- Депрессия.
- Повышенный уровень сахара в крови.
Пониженные значения могут говорить о болезни Аддисона или гиперплазии надпочечников.
Анализы щитовидной железы
Вы можете спросить, какое отношение имеет щитовидная железа к надпочечникам? Дело в том, что и один, и второй орган являются частью эндокринной системы человека, которая не может существовать по отдельности. В случае усталости надпочечников функции щитовидной железы также снижаются.
Другими словами, если ваши анализы говорят о гипотиреозе, то причиной этого может быть снижение функции надпочечников. Существует несколько анализов на гормоны щитовидной железы, которые нужно сдавать не только тем, кто имеет заболевания эндокринной системы, но и всем, кто заботиться о своем здоровье.
Какие анализы сдать, чтобы проверить надпочечники:
- ТТГ — это гормон, который вырабатывается организмом в ответ на запрос гипоталамуса. В случае усталости надпочечников данный гормон часто оказывается выше 2.0.
- Свободный Т3 дает представление об общей функции щитовидной железы. Оптимальные значения должны быть в районе 300-450 пг/мл.
- Свободный Т4.
- Общий тироксин.
Интегративная медицина
В дополнение к основным тестам существует несколько необязательных, которые достаточно редко назначаются врачами в государственных учреждениях, но все же дают возможность увидеть полную картину заболевания. К ним относят:
- Анализ на кортизол и ДГЭА может сказать нам о том, на какой стадии находится заболевание. На начальной стадии оба показателя будут высокими, но если усталость надпочечников будет прогрессировать, то в дальнейшем уровень кортизола и ДГЭА также могут начать снижаться.
- Анализ на 17-ОПГ. 17-гидроксипрогестерон считается предшественником кортизола. У страдающих от болезней надпочечников людей наблюдаются более высокий уровень 17-ОПГ.
- Тестирование нейромедиаторов. Нейротрансмиттеры – это еще одна важная часть эндокринной системы. Эти химические соединения передают сообщения по всему нашему телу и, подобно уровню кортизола, могут истощаться со временем. Данный анализ обычно проводится на голодный желудок с утра.
Возможные болезни
Отклонения в анализах надпочечников могут свидетельствовать о различных заболеваниях. Наиболее распространенными являются следующие:
- Болезнь Аддисона. Симптомами болезни являются отказ от еды, хроническая усталость, жажда и учащенное сердцебиение.
- Болезнь Кушинга. При этом заболевании надпочечники начинают синтезировать слишком большое количество кортизола.
- Синдром Нельсона возникает в основном после перенесенной операции по удалению надпочечников.
- Гиперплазия надпочечниковой коры. Характеризуется повышенным продуцированием андрогенов (мужских гормонов) у женщин.
Итоги
В современном мире, где стресс становится постоянным спутником, достаточно сложно уберечь свой организм от истощения надпочечников. Но на данный момент существует множество методов диагностики, которые позволяют вовремя заметить заболевание и предотвратить его дальнейшее развитие. Регулярные анализы способны сделать вашу жизнь лучше и продлить ее на многие годы.
Как работают ваши надпочечники? ТЕСТ
Несколько простых тестов для диагностики диагностики здоровья надпочечников от врача эндокринолога Наталии Либеранской, которые каждый из вас может провести самостоятельно.
В этой статье поговорим о восстановлению уставших надпочечников. А теперь обо всем по порядку…
Уставшие надпочечники: симптомы, диагностика и восстановление
- Симптомы истощения надпочечников
- Диагностика усталости надпочечников
- Проверяем работу надпочечников
- Заключение
Подписывайтесь на наш аккаунт в INSTAGRAM!
Симптомы истощения надпочечников
Давайте остановимся на симптомах заболевания. Хотя с точки зрения современной медицины, надпочечниковая усталость – это не болезнь, так как структура надпочечников никак не изменяется. То есть в поликлинике вам такой диагноз не поставят, а на многие из этих симптомов пациенты и врачи просто не обращают внимания.
Читайте ниже список симптомов и признаков, характерных для синдрома усталости надпочечников, и отмечайте, сколько из них вы наблюдаете в своей жизни:
- Усталость с утра, проблема проснуться
- Головокружение при подъеме из горизонтального положения
- Частые вирусные или инфекционные заболевания
- Депрессии, панические атаки
- Вялость и сонливость
- Мышечная слабость
- Сложно сконцентрировать внимание
- Усиление аллергии
- Трудности с засыпанием, ночные пробуждениях около 3-4 ночи.
- Раздражительность, особенно когда голодны
- Постоянная тяга к сладкому или соленому
- Выпадение волос, сухость кожи
- Увеличение веса, сложно похудеть
- Снижение либидо
- У женщин –дефицит прогестерона ( выраженный ПМС, гиперплазия эндометрий, бесплодие….)
- Низкая базальная температура.
Многие симптомы схожи с симптомами гипотиреоза и это не случайно, т к низкий кортизол всегда снижает выработку Т3, Т4.
Диагностика усталости надпочечников
Лабораторная диагностика надпочечников усталости базируется на исследовании уровней кортизола и ДГЭА в слюне. Уровень гормонов в слюне измеряют 4 раза в течение дня: в 8 утра, в полдень, перед ужином (в 17 часов) и перед сном (в 23 часа).
- В норме значения кортизола выше утром (поскольку именно он будит вас), а затем в течение дня он медленно снижается, опускаясь до уровня, который позволяет вечером спокойно заснуть.
- Подписывайтесь на наш канал Яндекс Дзен!
- Доктор Lam выделяет четыре стадии надпочечниковой усталости (мне эта классификация кажется более логичной и удобной). ⠀
- Стадия №1: Тревога
Организм, испытывая стресс, реагирует на него всплеском активности надпочечников и активной выработкой кортизола.
Кортизол начинает расщеплять запасы гликогена в печени, чтобы дать организму энергию и силы пережить стресс.
Если стресс продолжается, кортизол, истощая запасы гликогена, начинает расщеплять белки, из которых состоят наши мышцы, стенки сосудов и слизистую оболочку желудка и кишечника. .
На первой стадии лабораторная диагностика покажет высокий уровень кортизола и нормальный уровень ДГЭА.
1 стадию испытываем мы все, кратковременный отдых позволяет нам восстанавливаться.
Стадия № 2: Сопротивление
Постоянно высокий уровень кортизола приводит к изменениям в организме , способствует развитию метаболического синдрома.
На этой стадии человек испытывает чувство тревоги, усталость, одолевает бессонница, часто наблюдается прибавка веса, преимущественно жир откладывается в области живота, развивается инсулинорезистентность, может наблюдаться тенденция к повышению артериального давления, уровня холестерина, сахара. Становится значительной зависимость от кофе и сладкого.
Для восстановления требуется больше времени, часто несколько дней или недель.
На второй стадии лабораторная диагностика выявит высокий уровень кортизола и низкий уровень ДГЭА.
Стадия №3. Истощение
Когда стресс становится хроническим и не прекращается в течение длительного периода, надпочечники истощаются и не справляются со своей работой. Падает уровень кортизола, а за ним снижается ниже среднего уровня и ДГЭА.
Общее состояние организма ухудшается, а все симптомы заболевания переходят в хроническую стадию. Состояние вечной усталости – вот, что сопровождает вас каждый день. Болезнь прогрессирует дальше и вызывает активацию вегетативной нервной системы.
Симптомы:
- постоянная усталость, потребность в дневном отдыхе от часа до 3-4 часов и более.
- развитие гипогликемических состояний
- низкое артериальное давление, сердцебиение, головокружения
- внезапные приступы тревоги или панические атаки
- нарушения в работе яичников и щитовидной железы ( дефицит прогестерона, гипотиреоз).
- сбой в работе иммунной системы ( частые инфекции, появление аллергических реакций, дебют аутоиммунных заболеваний).
- « мозговой туман», заторможенность, сложность концентрировать внимание, снижение памяти.
- на более поздних этапах появляются парадоксальные реакции, организм начинает неожиданно реагировать на привычные ему действия или состояния. Например: — даже если вокруг спокойно, вас может настигнуть приступ тревоги
- — даже отдыхая весь день в кровати, ощущения усталости и недомогания не проходят — артериальное давление и сердцебиение могут колебаться без видимых причин — вы с трудом вспоминаете то, что произошло совсем недавно
- — организм начинает непредсказуемо реагировать на привычные ранее продукты или препараты.
- На этом этапе организм начинает активно экономить энергию, и сил не остается даже на повседневные дела. Все чаще вы остаетесь в постели, чувствуя себя абсолютно разбитым. Многие вынуждены увольняться с работы или работать на дому.
Лабораторная диагностика укажет вам на пониженный уровень кортизола и низкий уровень ДГЭА.
Стадия № 4. Отказа.
На этом этапе ресурсы надпочечников полностью истощены, а симптомы усталости уже походят на симптомы болезни Аддисона (хронической недостаточности коры надпочечников)
- выраженная слабость
- потеря аппетита и веса
- тошнота и рвота, обезвоживание
- преследует депрессия
- обостряется гипогликемия
- мучают постоянные головные боли
- требуется медицинское наблюдение, прием заместительной гормональной терапии препаратами кортикостероидов.
Результаты лабораторных исследований на этой стадии выявят низкий уровень кортизола и низкий уровень ДГЭА в слюне, в суточной норме.
Проверяем работу надпочечников
- Давайте разберем несколько простых методов диагностики, которые каждый из вас может провести в домашних условиях. ⠀⠀
- Тест по зрачку
Зрачковый тест в первую очередь показывает ваш уровень альдостерона. Необходимо находиться в затемненной комнате напротив зеркала.
Возьмите фонарик и посветите сбоку в направлении ваших зрачков в течение одной минуты. В это время внимательно наблюдайте за тем, как ведут себя зрачки глаз. При здоровых надпочечниках (то есть при нормальном уровне альдостерона), ваши зрачки сузятся и останутся в таком состоянии все время эксперимента.
При слабых надпочечниках, зрачки сначала сузятся, но секунд через 30 снова расширятся или же будут пульсировать, как бы в попытках остаться суженными.
Это происходит от того, что при слабых надпочечниках также возникает недостаток альдостерона, в результате чего развивается недостаток натрия и излишек калия. Из-за этого дисбаланса мыщцы, управляющие сокращением зрачка, ослабевают, и зрачок расширяется при свете.
Подписывайтесь на наш канал VIBER!
Тест по базальной температуре
Вы может определить статус ваших надпочечников и щитовидной железы с помощью графика изменения температуры тела. Для этого нужно измерять температуру три раза в день, первый раз — через три часа после пробуждения, и далее через каждые три часа. (Если вы ели или занимались физическими упражнениями перед тем, как надо измерять температуру, подождите дополнительно 20 минут.).
- Отметьте на графике среднюю температуру за день. В норме утром температура должна быть 36.6-36.7, ближе к обеду — 37.
- Измерения стоит проводить не менее 5 дней. Женщинам изменять в первую фазу цикла.
- Затем оцените результат. Если ваша средняя температура колеблется от одного дня к другому более, чем на 2 десятых градуса, вам необходима поддержка надпочечников. При гипотиреозе температура будет стабильно низкая( ниже 36.6) , без выраженных колебаний.
Тест с определением артериального давления при смене положения
- первоначально измеряем АД лежа после 5-ти минутного отдыха, потом после подъема в веритикальное положение;
- в норме давление должно немного подняться;
- понижение давления + появление головокружений, потемнение в глазах, может свидетельствовать о слабости надпочечников.
Тест с солью:
- урежение пульса более чем на 10 ударов через 2-3 минуты после приема 1-2 чайных ложек морской соли. растворенной в воде, повод также исследовать надпочечники.
Если данные тесты дали положительный результат – стоит записаться к врачу для полноценной диагностики.
1. Прежде всего определяемся со стадией истощения надпочечников, это важно для выбора тактики лечения, на 1 и 2 стадии нам надо снизить уровень кортизола, «успокоить» надпочечники, в 3 и 4 – наоборот, повысить, помочь надпочечникам снова работать в полную силу.
2. Ищем причину истощения надпочечников и ликвидируем её, это важно, потому что причина истощения не в самих надпочечниках:
- это психоэмоциональные проблемы: всё то, что делает вас несчастными, тревожными, неполноценными – обязательно надо работать в этом направлении и помощь психотерапевта может быть очень даже полезна.
- Патологические вялотекущие процессы в организме: любое хроническое воспаление, наличие инсулинорезистентности, ожирение, хроническая боль, пищевая непереносимость – всё это медленно, но верно истощает надпочечники, работаем с этим.
3. Нормализуем сон. Мощнейший инструмент восстановления. Важно вовремя ложится спать, идеально до 22.00, за 2 часа отключить все гаджеты. Спать в полной темноте и тишине.
4. Питание: подбирается индивидуально в начальных стадиях, когда имеется ожирение, метаболический синдром хорошо работает высоко жировая низкоуглеводная диета, питание 2-3 раза в день, без перекусов.
В продвинутых стадиях – потребуется частое дробное питание (при длительном голодании возможны гипогликемии и даже панические атаки на этом фоне) с полным исключением сахара, сладких фруктов, кофе, алкоголя, глютена, возможно, молочных продуктов.
Обязателен завтрак! В каждый приём пищи вводим полноценный белок и жиры – источник энергии.
5. Учимся расслабляться: дыхательные практики, плавание, массаж, просто уехать в отпуск и сменить обстановку… В общем, все то, что расслабляет и снимает напряжение.
6. Умеренные физические нагрузки на начальных стадиях возможны, в продвинутых стадиях не рекомендуются.опубликовано econet.ru.
- Наталья Либеранская
- Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Как обследовать надпочечники? Самые лучшие и эффективные методы
Надпочечники – вид парных секреционных желез, расположенный в надпочечной зоне и выполняющий ряд важных для человеческого организма функций. Среди последних наиболее важным является секреция многих гормонов, непосредственно влияющих на процессы метаболизма.
Любое нарушение в производстве данных веществ отрицательно влияет на организм человека, вызывая неприятные недуги надпочечников. Для того чтобы предотвратить развитие заболеваний, необходимо уметь их своевременно диагностировать, обследовать и анализировать этиологическую картину.
Надпочечники: значение, роль и норма
Надпочечники – это небольшие парные органы, которые выполняют очень важные функции в организме
Как было отмечено ранее, надпочечники – это парный орган эндокринной системы, расположенный в области над верхним полюсом каждой из почек. Важно отметить, что, несмотря на сходные названия, надпочечники и почки никаким образом не связаны между собой.
Данные железы являются полностью самостоятельными. Основной их функцией является систематичное производство гормонов и отправка их в кровь.
Большинство из синтезируемых надпочечниками гормонов непосредственно участвуют в процессах метаболизма и адаптации внутренних систем организма к неблагоприятным воздействиям на них из окружающей среды
Здоровые и нормальные надпочечники представляют собой полумесяц слева и треугольник справа. Учитывая различное строение желез, удивительно, что они работают в организме совершенно одинаково.
Продолжая тему габаритов органа, отметим их размер, который составляет в норме 35-70 мм, и массу – 13-15 граммов.
Такая маленькая размерность желез не мешает им выполнять значимую роль в организме человека.
Насколько надпочечники важны для человека, можно понять, рассмотрев некоторые их функции, а точнее это:
- секреция гормональных веществ
- влияние на метаболизм и формирование иммунитета
- контроль функционирования ЦНС и ССС
Рассматривая железы структурно, можно выделить то, что они имеют два основных слоя: мозговой и корковый. Они являются полностью разнородными тканями, а также существенно различаются по осуществляемым ими функциям.
Подробнее о заболеваниях надпочечников можно узнать из видео:
Мозговой слой (иногда называемый внутренним) расположен в центральной области надпочечника. Его основной задачей является секреция адреналина и норадреналина. Данные гормональные вещества очень важны для человека, так как выполняют такие функции как:
- поддержание нормальной физической и эмоциональной активности
- нормализация артериального давления при его повышении
- улучшение деятельности ССС (сердечно-сосудистой системы)
- поддержка мышечного тонуса и тонуса кровеносной системы
- расширение просвета бронхов и бронхиол
- нормализация обменных процессов
Корковый слой (иногда называемый наружным) состоит из трех основных зон: клубочковой, пучковой и сетчатой. В каждой из них идет постоянный синтез кортикостероидов. Данные гормоны производятся в нескольких видах, которые различны по выполняемым функциям:
- Минералокортикоды синтезируются в клубочковой зоне. Отвечают за регуляцию водно-солевого и минерального метаболизма в организме.
- Глюкокортикоды производятся в пучковой зоне. Основной их функцией является регуляция углеводного обмена и угнетение симптомов воспалительных процессов.
- Андрогены или половые гормоны – их секреция осуществляется в сетчатой зоне коркового слоя надпочечника. Они контролируют общее физическое состояние человека, его активность, отвечают за увеличение мышечной массы и стимуляцию синтеза белковых веществ в организме.
Важность стабильного состояния и функционирования обоих слоев определяется высокой значимостью выполняемых ими функций.
Так, к примеру, все кортикостероиды по своей химической структуре являются аналогами основных половых гормонов (эстроген, тестостерон и т.д.).
В период старения у любого человека секреция половых гормонов угасает, что провоцирует нарушения в физическом, эмоциональном и интеллектуальном планах. Однако наличие кортикостероидных гормонов помогает нормализовать недостаток половых гормонов.
Лучшие методы обследования надпочечников
УЗИ – эффективный и высокоинформативный метод обследования состояния надпочечников
Обследование надпочечников для выявления каких-либо отклонений в их функционировании необходимо проводить систематично в профилактических целях.
Обязательно прибегнуть к диагностическим мероприятиям необходимо в тех случаях, когда проявляется нездоровая симптоматика, потенциально указывающая на заболевание именно надпочечных желез.
Важно понимать, что только своевременная диагностика может в разы упростить процесс терапии недугов эндокринной системы.
Вариантов, как обследовать надпочечники на предмет нормального функционирования, предостаточно.
В первую очередь, что нужно сделать при подозрении на проблемы с надпочечными железами, это обратиться к врачу-эндокринологу.
Именно данный специалист, опросив пациента и внимательно проанализировав этиологию проблемы, может назначить наиболее лучший и эффективный для конкретного случая метод обследования.
Более того, в ряде ситуаций может потребоваться проведение чуть ли не всего спектра диагностических мероприятий заболеваний надпочечников, включающего в себя:
Порядок проведения мероприятий зачастую именно такой как представлен в списке выше. С самого начала врачу-эндокринологу необходимо определить количество основных гормонов, синтезируемых надпочечниками.
Появление каких-либо отклонений в данном показателе требует более углубленного обследования желез, а также сдачу более серьезных анализов на определения уровня других гормонов.
«Углубиться» в диагностику помогает проведение обследования ультразвуком, которое направлено на выявлении каких-либо физиологических дефектов в надпочечниках.
При наличии ярко выраженных отклонений нередко назначаются такие диагностические мероприятия как компьютерная томография и магнитно-резонансная томография.
Проведя общее комплексное обследование надпочечных желез, можно с максимальной гарантией правдивости определить недуг и выявить прочие патологии в функционировании органа.
Перед проведением практически любой из представленных выше процедур для обследования надпочечников необходимо осуществить некоторую подготовку. Как правило, лечащий врач консультирует пациента по этому вопросу. В любом случае, отметить основные подготовительные меры к некоторым обследованиям будет не лишним:
- Перед анализом венозной крови может потребоваться отказаться от приема некоторых медикаментозных препаратов, которые влияют на уровень кортизола и других проверяемых гормонов. Также за 1-2 дня до мероприятия не стоит как-либо напрягаться и в физическом, и в моральном плане. Сдавать кровь желательно натощак и до 9 часов утра.
- Перед анализом капиллярной крови (общий анализ крови) важно придерживаться такой же подготовки как в 1 пункте. Кроме того, нежелательно в вечер перед сбором крови употреблять жирную и тяжелую пищу.
- Перед анализом мочи никакой особой подготовки не требуется.
- Перед проведением УЗИ, КТ и МРТ важно полностью опустошить желудок (например, приемом слабительного). Также за несколько дней до процедуры стоит придерживаться диеты, которая до минимума снижает газообразование.
Более углубленные рекомендации по подготовке к обследованиям дает либо лечащий врач-эндокринолог, либо сам диагност. Соблюдать их обязательно, так как в противном случае полученные результаты могут быть достаточно искажены и не дать полной картины проблемы.
Возможные заболевания надпочечников
Благодаря обследованиям можно выявить причину заболевания надпочечников и начать эффективное лечение
Заболеваний, которые могут вызвать нарушения в функционировании надпочечников, очень много, поэтому с наибольшей точностью определить тот или иной недуг в конкретном случае может только врач-эндокринолог, полностью основываясь на полученные результаты анализов, диагностических мероприятий и этиологии проблемы. Важно понимать, что генез патологий надпочечных желез может быть совершенно различного характера.
Однако можно выделить ряд основных причин, провоцирующих патологическое состояние надпочечников. К таковым относятся:
- Болезнь Иценко-Кушинга, которая проявляется в избыточном синтезе адренокортикотропного гормона гипофизом головного мозга (именно гипофиз регулирует работу практически всех желез в организме человека, в том числе и надпочечных).
- Нарушение в функционировании самих надпочечников (как правило, опухолевые процессы).
- Развитие надпочечниковой недостаточности (дефицит АКТГ и ряда других гормонов).
Некоторые из представленных выше причин патологии надпочечников могут не только провоцировать развитие неприятных заболеваний, но и быть опасными для жизни человека. Наиболее часто наблюдаемые при проблемах в функционировании надпочечников недуги это:
- болезнь Иценко-Кушинга
- синдром Конна
- гиперандрогения
- феохромоцитома
- заболевание Аддисона
- сахарный диабет
Как правило, этиология всех недугов различается между собой, однако можно выделить ряд симптомов, которые общие для каждого из них:
- нарушение в росте волос, причем в обе стороны
- проблемы с массой тела (ожирение, сильное похудение, проблемы с ростом мышц и т.д.)
- проблемы с аппетитом
- чрезмерная пигментация кожного покрова
- нестабильность артериального давления (часто в сторону понижения)
Обнаружив хотя бы один из подобных симптомов, необходимо незамедлительно посетить врача-эндокринолога. В целом, выявить потенциальную возможность наличия патологии надпочечников и провести их обследование не трудно. Главное, быть щепетильным и внимательным к состоянию своего здоровья, обращая внимания на все отклонения в функционировании организма.
Способы, как проверить надпочечники быстро и качественно
Тревожные признаки, когда надо проверить надпочечники:
- гипокортицизм – потеря веса, быстрая утомляемость, низкое артериальное давление, потемнение кожи, боли в животе;
- гиперкортицизм – гипертензия, ожирение, багровые растяжки на коже, избыточный рост волос на лице;
- признаки вирилизации (избыток андрогенов у женщин) – оволосение конечностей, появление усов, бакенбардов, угревая сыпь, отсутствие менструаций или скудные выделения, бесплодие;
- симптомы феминизации (образование большого количества женских гормонов у мужчин) – запоздалое появление вторичных половых признаков, отсутствие волос на лице и теле;
- усиленное образование катехоламинов – резкие повышения артериального давления (адреналовые кризы) при физической активности, стрессах, глубоком прощупывании живота, отсутствие эффекта от гипотензивной терапии, сильная головная боль, панические атаки, учащенный пульс;
- подозрение на гиперальдостеронизм – мышечная слабость, усиленное выведение мочи, гипертензия.
Из-за многообразия функций надпочечников (образование кортикостероидов, половых гормонов, катехоламинов) подозрение об эндокринной патологии может возникать у врачей разного профиля:
- терапевта, кардиолога;
- нефролога;
- гинеколога или уролога, андролога;
- психиатра (немотивированная агрессия, депрессия, панические атаки).
У детей первые симптомы определяет педиатр. Во всех случаях пациенту показан осмотр эндокринолога, который назначит дальнейшее обследование, получает его результаты, определяет диагноз и назначает терапию. Часть заболеваний лечится только оперативным путем, поэтому в дальнейшем больной может быть направлен к хирургу или к онкологу.
Для постановки диагноза требуется лабораторное определение гормонов, которые вырабатывает надпочечник и конечных продуктов их обмена. Материалом для анализа может быть моча или кровь.
Для того, чтобы определить состояние коркового слоя, исследуют уровень кортизола и альдостерона. Мозговой слой образует катехоламины, поэтому при подозрении на его поражение определяют адреналин, норадреналин, ванилилминдальную и гомованильную кислоты, названные метаболитами катехоламинов.
Кортизол крови показывает низкую или высокую функцию коркового слоя, что важно при постановке диагнозов болезни Аддисона и Иценко-Кушинга. Для того, чтобы выяснить, вызван ли недостаток гормона поражением надпочечников или гипоталамически-гипофизарными нарушениями, применяют тест со стимуляцией АКТГ (кортикотропином гипофиза).
Порядок проведения теста стимуляцией АКТГ
Для разграничения синдрома и болезни Иценко-Кушинга применяется проба с введением дексаметазона, который по механизму обратной связи подавляет выделение АКТГ. Причиной ростка кортизола может быть стресс, беременность, интенсивные физические нагрузки, курение, алкоголь, противозачаточные таблетки, опухоль гипофиза, яичников или надпочечников.
Альдостерон чаще всего повышен из-за опухоли надпочечников. Его избыток характеризуется потерей калия, задержкой натрия и повышением давления.
Гиперальдостеронизм также сопутствует сердечной недостаточности, болезням почек, токсикозу второй половины беременности, циррозу печения.
Низкий альдостерон чаще всего определяется при диабетической нефропатии, недостаточности надпочечников, туберкулезе и аутоиммунных болезнях.
Катехоламины крови нужно исследовать при подозрении на опухоли мозгового слоя, гипертензию со злокачественным течением, повышенной активности симпатического отдела нервной системы, некоторых психических расстройствах.
Для того, чтобы контролировать работу адреналовых желез в процессе лечения, сдают суточную мочу на уровень кортизола, адреналин и норадреналин. Концентрацию метаболитов катехоламинов могут анализировать в период гипертонического криза.
Если необходимо исследовать выведение продуктов обмена адреналина, то назначается анализ на метанефрины мочи, а норадреналина – норметанефрины.
Анализ мочи на метанефрины свободные
В надпочечных железах наиболее распространенным видом патологии является опухоль.
Они в большинстве случаев гормонально активные, поэтому визуализация желез назначается пациентам, у которых обнаружены нарушения гормонального фона. Но встречаются и «немые» образования – инциденталомы.
Доброкачественные не дают симптоматики, а при злокачественных появляется раковая интоксикация, увеличивается размер живота.
Для исследования структур надпочечных желез применяется:
- УЗИ,
- компьютерная томография,
- селективная ангиография,
- биопсия ткани.
Что видно на УЗИ надпочечников
Кортикостерома вырабатывает кортизол, что приводит к развитию синдрома Иценко-Кушинга:
- высокое давление крови;
- отложение жира на животе, лице, туловище;
- мышечная слабость;
- вирилизация у женщин (мужеподобные проявления роста волос и строения тела);
- демаскулинизация (утрата мужских половых признаков);
- стероидный диабет;
- остеопороз (разрушение костей).
Для лечения опухоль удаляют.
При недостаточности надпочечников у больных темнеет кожа, возникает резкая слабость, понос, рвота, снижается давление, бывают обмороки, ухудшается кровообращение внутренних органов. Лечение проводится путем заместительной медикаментозной терапии.
Гиперплазия надпочечников – врожденное заболевание, связанное с нарушением образования стероидных гормонов.
У девочек отмечается преобладание мужских характеристик строения половых органов, избыточный рост волос на лице и теле, угревая сыпь, отсутствие месячных, бесплодие.
Рекомендуется гормональная терапия, при необходимости пластические операции для восстановления влагалища в соответствии с истинным полом.
Альдостерома вызывает развитие синдрома Конна. Он проявляется:
- повышением давления крови;
- головной и сердечной болью;
- снижением зрения;
- болями в мышцах, судорогами, покалыванием в конечностях;
- обильным выделением мочи, повышенной жаждой.
Пациентам показано удаление альдостеромы вместе со всей пораженной надпочечной железой.
Для гипоальдостеронизма характерны такие симптомы:
- обезвоживание;
- низкое давление крови;
- избыток калия;
- снижение объема циркулирующей жидкости в кровеносном русле;
- неутолимая жажда;
- головокружение;
- обморочные состояния;
- резкая слабость.
Для лечения применяются инфузионная терапия и гормоны (Кортинефф, ДОКСА).
Кортикоэстрома вырабатывает женские половые гормоны. Чаще ее обнаруживают у молодых мужчин. Проявляется увеличением молочных желез, остановкой роста волос в подмышечных впадинах, на лице, туловище, повышением тембра голоса. Характеризуется ранним прорастанием в соседние ткани и приобретением признаков злокачественности. Лечение только оперативное.
Андростерома – опухоль, может активно образовывать тестостерон. У мальчиков отмечается ранее половое созревание, а девочки приобретают черты гермафродитов. У взрослых мужчин чаще малосимптомная, а женщины страдают от признаков вирилизации.
Феохромоцитома сопровождается типичными кризами – резкое повышение давления с сильной головной болью, учащением пульса, панической атакой, дрожанием конечностей и всего тела, потливостью и судорогами. Чаще всего имеет доброкачественное течение. Лечение хирургическое.
Читайте подробнее в нашей статье о том, как проверить надпочечники.
Тревожные признаки, когда надо проверить надпочечники
Врач может рекомендовать пройти обследование на уровень гормонов надпочечников при таких симптомокомплексах:
- гипокортицизм (недостаточность синтеза) – потеря веса, быстрая утомляемость, низкое артериальное давление, потемнение кожи, боли в животе;
- гиперкортицизм (повышенная функция) – гипертензия, ожирение, багровые растяжки на коже, избыточный рост волос на лице;
- признаки вирилизации (избыток андрогенов у женщин) – оволосение конечностей, появление усов, бакенбардов у женщин, угревая сыпь, отсутствие менструаций или скудные выделения, бесплодие;
- симптомы феминизации (образование большого количества женских гормонов у мужчин) – запоздалое появление вторичных половых признаков, отсутствие волос на лице, туловище, промежности, половая слабость, низкое либидо;
- усиленное образование катехоламинов (адреналина, норадреналина, дофамина) – резкие повышения артериального давления (адреналовые кризы) при физической активности, стрессах, глубоком прощупывании живота, отсутствие эффекта от гипотензивной терапии, сильная головная боль, панические атаки, учащенный пульс;
- подозрение на гиперальдостеронизм – мышечная слабость, усиленное выведение мочи, гипертензия.
Рекомендуем прочитать статью о диагностике аденомы надпочечника. Из нее вы узнаете о первичной диагностике аденомы надпочечника и детальных методах обследования.
А здесь подробнее о том, как восстановить надпочечники.
Какой врач обследует женщин и мужчин, ребенка
Из-за многообразия функций надпочечников (образование кортикостероидов, половых гормонов, катехоламинов) подозрение об эндокринной патологии может возникать у врачей разного профиля:
- терапевта, кардиолога;
- нефролога;
- гинеколога или уролога, андролога;
- психиатра (немотивированная агрессия, депрессия, панические атаки).
У детей первые симптомы определяет педиатр. Во всех случаях пациенту показан осмотр эндокринологу, который назначит дальнейшее обследование, получает его результаты, определяет диагноз и назначает терапию. Часть заболеваний лечится только оперативным путем, поэтому в дальнейшем больной может быть направлен к хирургу, который обладает опытом удаления надпочечников или к онкологу.
Какие нужно сдать анализы
Для постановки диагноза требуется лабораторное определение гормонов, которые вырабатывает надпочечник и конечных продуктов их обмена. Материалом для анализа может быть моча или кровь.
Для того, чтобы определить состояние коркового слоя исследуют уровень кортизола и альдостерона. Мозговой слой образует катехоламины, поэтому при подозрении на его поражение определяют адреналин, норадреналин, ванилилминдальную и гомованильную кислоты, названные метаболитами катехоламинов.
Гормоны в крови
Кортизол крови показывает низкую или высокую функцию коркового слоя, что важно при постановке диагнозов болезни Аддисона и Иценко-Кушинга. Для того, чтобы выяснить, вызван ли недостаток гормона поражением надпочечников или гипоталамически-гипофизарными нарушениями применяют тест со стимуляцией АКТГ (кортикотропином гипофиза).
Для разграничения синдрома и болезни Иценко-Кушинга применяется проба с введением дексаметазона, который по механизму обратной связи подавляет выделение АКТГ. Причиной ростка кортизола может быть стресс, беременность, интенсивные физические нагрузки, курение, алкоголь, противозачаточные таблетки, опухоль гипофиза, яичников или надпочечников (кортикостерома).
Альдостерон чаще всего повышен из-за опухоли надпочечников. Его избыток характеризуется потерей калия, задержкой натрия и повышением давления.
Гиперальдостеронизм также сопутствует сердечной недостаточности, болезням почек, токсикозу второй половины беременности, циррозу печения.
Низкий альдостерон чаще всего определяется при диабетической нефропатии, недостаточности надпочечников, туберкулезе и аутоиммунных болезнях.
Катехоламины крови нужно исследовать при подозрении на опухоли мозгового слоя, гипертензию со злокачественным течением, повышенной активности симпатического отдела нервной системы, некоторых психических расстройствах.
Моча на функцию надпочечников
Для того, чтобы контролировать работу адреналовых желез в процессе лечения, сдают суточную мочу на уровень кортизола, адреналин и норадреналин. Концентрацию метаболитов катехоламинов могут анализировать в период гипертонического криза.
Если необходимо исследовать выведение продуктов обмена адреналина, то назначается анализ на метанефрины мочи, а норадреналина – норметанефрины. Их следует определить для выявления вненадпочечниковой локализации феохромоцитомы.
Как проверить структуру коры надпочечников
В надпочечных железах наиболее распространенным видом патологии является опухоль.
Они в большинстве случаев гормонально активные, поэтому визуализация желез назначается пациентам, у которых обнаружены нарушения гормонального фона. Но встречаются и «немые» образования – инциденталомы.
Доброкачественные не дают симптоматики, а при злокачественных появляется раковая интоксикация, увеличивается размер живота.
Для исследования структур надпочечных желез применяется:
- УЗИ,
- компьютерная томография,
- селективная ангиография,
- биопсия ткани.
Смотрите на видео о том, как проходит биопсия надпочечника:
Какие заболевания могут обнаружить у женщин и мужчин, детей
В результате обследования могут быть поставлены диагнозы кортикостеромы с гиперкортицизмом, надпочечниковой недостаточности, гиперплазии коркового слоя надпочечников, альдостеромы, гипоальдостеронизма, андростеромы, кортикоэстромы. Поражение мозгового слоя чаще всего проявляется феохромоцитомой.
Кортикостерома
Вырабатывает кортизол, что приводит к развитию синдрома Иценко-Кушинга:
- высокое давление крови;
- отложение жира на животе, лице, туловище;
- мышечная слабость;
- вирилизация у женщин (мужеподобные проявления роста волос и строения тела);
- демаскулинизация (утрата мужских половых признаков);
- стероидный диабет;
- остеопороз (разрушение костей).
Для лечения опухоль удаляют.
Недостаточность надпочечников
У больных темнеет кожа, возникает резкая слабость, понос, рвота, снижается давление, бывают обмороки, ухудшается кровообращение внутренних органов. Лечение проводится путем заместительной медикаментозной терапии.
Гиперплазия надпочечников
Врожденное заболевание, связанное с нарушением образования стероидных гормонов.
У девочек отмечается преобладание мужских характеристик строения половых органов, избыточный рост волос на лице и теле, угревая сыпь, отсутствие месячных, бесплодие.
Рекомендуется гормональная терапия. В том случае, если признаки другого пола ярко выражены, приходится прибегать к услугам пластических хирургов.
Альдостерома
Вызывает развитие синдрома Конна. Он проявляется:
- повышением давления крови;
- головной и сердечной болью;
- снижением зрения;
- болями в мышцах, судорогами, покалыванием в конечностях;
- обильным выделением мочи, повышенной жаждой.
Пациентам показано удаление альдостеромы вместе со всей пораженной надпочечной железой.
Гипоальдостеронизм
Для него характерны такие симптомы:
- обезвоживание;
- низкое давление крови;
- избыток калия;
- снижение объема циркулирующей жидкости в кровеносном русле;
- неутолимая жажда;
- головокружение;
- обморочные состояния;
- резкая слабость.
Для лечения применяются инфузионная терапия и гормоны из группы минералокортикоидной группы (Кортинефф, ДОКСА).
Кортикоэстрома
Вырабатывает женские половые гормоны. Чаще ее обнаруживают у молодых мужчин. Проявляется увеличением молочных желез, остановкой роста волос в подмышечных впадинах, на лице, туловище, повышением тембра голоса. Характеризуется ранним прорастанием в соседние ткани и приобретением признаков злокачественности. Лечение только оперативное.
Андростерома
Источником опухоли, которая может активно образовывать тестостерон является сетчатая зона коркового слоя надпочечных желез. Она также может возникать и в яичниках, семенных канатиках.
У мальчиков отмечается ранее половое созревание, а девочки приобретают черты гермафродитов. У взрослых мужчин чаще малосимптомная, а женщины страдают от признаков вирилизации.
Феохромоцитома
Сопровождается типичными кризами – резкое повышение давления с сильной головной болью, учащением пульса, панической атакой, дрожанием конечностей и всего тела, потливостью и судорогами. Чаще всего имеет доброкачественное течение. Лечение хирургическое.
Для того, чтобы проверить надпочечники, нужно обратиться к эндокринологу. Он анализирует жалобы пациента, проводит осмотр и изучает факторы риска заболеваний.
Рекомендуем прочитать статью об истощении надпочечников. Из нее вы узнаете о причинах истощения надпочечников, признаках у женщин и мужчин, а также о диагностике и лечении синдрома.
А здесь подробнее о продуктах для надпочечников.
Для изучения функции необходимо исследование гормонов в крови и моче, а структуру органа и наличие опухоли определяет УЗИ и томография. Как слабая, так и повышенная гормональная активность неблагоприятно сказываются на обменных процессах, давлении крови, водно-солевом балансе и половой функции.
Дисфункция – это как предболезнь. Заболевание еще не развилось, а жалобы есть, но они стертые, поэтому человеку плохо, но он не может понять, что с ним и с каким органом это состояние связать.
В современном обществе формируется неправильная тенденция социального поведения. Тебя постоянно подгоняют «еще, еще……. больше работай, будь успешным, делай карьеру, но не забудь про семью, роди 2-3 детей (надо поднимать демографию страны), имей хобби, выучи языки, имей 2 образования, занимайся спортом, путешествуй, не забывай посещать театр (для кого-то ночной клуб, дискотеку), води машину и т.д.»
И как, скажите мне, человеку выдержать такой прессинг? Ни малейшего времени на передышку, на созерцание…. Резервы организма ИМЕЮТ ПРЕДЕЛ, и у каждого свой срок «до срыва». И этим пределом часто является истощение функции надпочечников, одного из важнейших эндокринных органов!!!
Какими же симптомами дисфункция надпочечников может выражаться: (симптомы могут быть разной степени выраженности от минимальных до максимальных)
- Затяжная слабость разной степени выраженности после стресса или напряжения.
- Вы замечаете, что легко устаете при этом быстро снижается настроение.
- Ощущается сильная потребность в соленой пище (очень характерный симптом).
- Чувствительность к небольшим изменениям погоды.
- Вы испытываете головокружение, когда встаете из положения лежа.
- Темные или синие круги вокруг глаз.
- Приступы тошноты и/или рвоты.
- Легко простужаетесь или подхватываете инфекции.
- Раны и порезы заживают медленно.
- Ощущается болезненность во всем теле или отдельных его частях, некоторые части тела гиперчувствительны к прикосновениям, теплым или болезненным.
- Чувствуете одутловатость во всем теле.
- Кожа равномерно коричневеет/изменяет цвет без воздействия солнца или от принятия пищи, содержащей большое количество каротина (например, при употреблении большого количества моркови или сока).
Наличие трех жалоб, помеченных восклицательным знаком – повод пройти обследование .
Как проверить работу надпочечников?
До 2015 года основным способом были: анализ крови на кортизол, АКТГ по часам 8:00- 24:00 (или еще промежуточно 13:00) и сбор суточной мочи на кортизол, кровь на ДГА-С. Это было крайне неудобно. Ни одна лаборатория, кроме расположенных в стационаре, кортизол в 24:00 не брала. А без этого показателя оценить функцию надпочечников правильно не возможно. Собирать суточную мочу не все соглашались, очень трудоемко и может быть не так достоверно.
С 2015-2016 года появился метод оценки кортизола слюны.
Собирается суточный профиль слюны на кортизол по 4 точкам 8:00- 13:00 и 17:00- 24:00.
Некоторые лаборатории пошли еще дальше — стали определять ДГА-С слюны и оценили соотношение этих параметров, к каким выводам они пришли…..
Ниже привожу материал лаборатории «CHROMOLAB» по исследованию состояния надпочечников и его интерпретации.
«Организм человека постоянно подвергается воздействию различных факторов внешней и внутренней среды. Это могут быть абиотические факторы, такие как холод, жара, атмосферное давление, влажность, недостаток кислорода. Избыток или дефицит поступающих в организм веществ (белков, углеводов, липидов), недостаток витаминов и микроэлементов, вирусная или микробная инфекция, токсины также оказывают определенное влияние. Негативные последствия имеют вредные привычки, физическая перегрузка, переедание, гиподинамия, нарушение ритма сна и бодрствования. Кроме того, к серьезным стрессорам относят техногенные и психологические воздействия: переизбыток компьютерной и телевизионной информации, монотонный труд, конфликты, чрезмерную рабочую нагрузку, эмоциональное истощение, завышенный уровень ответственности, общую неудовлетворенность и прочее. Все эти и многие другие причины ведут к постоянному напряжению физиологических резервов организма, который вынужден приспосабливаться (адаптироваться) к этим факторам или защищаться. Если воздействия носят интенсивный, внезапный или незнакомый («новый») характер, то организм отвечает на них универсальной (в формате «скорой помощи») физиологической реакцией, называемой СТРЕССОМ (стрессорной реакцией). Стрессорная реакция не связана с положительным или отрицательным восприятием внешних раздражителей, с которыми сталкивается человек. Она необходима для скорейшей адаптации организма с целью его защиты от гибели. Стресс – это защитная реакция организма. Однако длительная стрессорная реакция приводит к избыточному нерегулируемому ответу организма на повреждающий фактор и обратному эффекту. Вместо защитных процессов активируются деструктивные, что может стать пусковым механизмом для развития патологических состояний: сахарного диабета, тромбозов, инсультов, инфарктов, аритмии, бесплодия, эректильной дисфункции, аллергии, онкологических заболеваний, иммунодефицитов, ранней менопаузы, остеопороза, гипотиреоза, бессонницы, депрессии, ожирения, анорексии и многого другого. Стресс инициирует различные патологические состояния, и это зависит от провоцирующих факторов внешней и внутренней среды.»
Стадийность стрессорных реакций. Выделяют три стадии стресса (согласно Г. Селье):
- Тревога: стадия мобилизации адаптационных возможностей в ответ на действие повреждающих факторов внешней или внутренней среды.
- Сопротивление: стадия повышенной резистентности к повреждающим факторам внешней или внутренней среды.
На стадии сопротивления усиливаются функционирование органов и их систем и интенсивность обмена веществ, отмечается изменение уровня гормонов в оси гипоталамус-гипофиз-кора надпочечников. В основе указанных изменений лежит гипертрофия или гиперплазия структурных элементов надпочечников. - Истощение: стадия ослабления и неспособности защищать организм от повреждающих факторов внешней или внутренней среды. Данная стадия приводит к патологическим изменениям в организме.
Стадия истощения может быть причиной нарушения механизмов нервной и гуморальной регуляции. Доминируют катаболические (разрушительные) процессы в тканях и органах. Снижается общая резистентность и приспособляемость организма, нарушается его жизнедеятельность.
Глубокое понимание механизмов регуляции стресса стало возможным благодаря исследованию процессов синтеза, обмена и метаболизма стероидных гормонов коры надпочечников: кортизола и дегидроэпиандростерона (ДГЭА), которые регулируют реализацию стрессорной реакции.
Согласно современным исследованиям, физиологический смысл этого феномена заключается в том, что ДГЭА – это мощный естественный антиглюкокортикоид, противостоящий кортизолу, уровень которого резко повышается при любом стрессе. Известно, что отношение ДГЭА к кортизолу следует рассматривать как ключевой маркер устойчивости организма к любому стрессу, для обеспечения которой в целях адекватной защиты в организме всегда должен превалировать уровень ДГЭА.
Оценку суточного ритма секреции кортизола по его концентрации в слюне (4-кратное определение в течение дня в разных порциях слюны) применяют для отличия стрессорной реакции от иных патологических состояний, связанных с дисфункцией секреции стероидных гормонов.
Оценка проводится только врачом.
Известно, что уровень кортизола – величина непостоянная, и он подвержен колебаниям в течение суток.
С 7 до 9 часов утра концентрация кортизола максимальна, в связи с чем утренний уровень этого гормона считается хорошим индикатором для определения функционального состояния надпочечников.
С 11 часов утра до 13 часов дня концентрация кортизола возвращается к среднему значению, что служит показателем адаптивной функции надпочечников.
С 15 до 17 часов дня уровень кортизола постепенно опускается.
С 22 часов вечера до полуночи концентрация гормона находится на самом низком уровне, что отражает нормальную надпочечниковую функцию.
Оценивают так же соотношение суммарного ДГЭА к суммарному кортизолу в порциях слюны – это индекс стрессоустойчивости (он может находиться в разных стадиях, РД — референсный диапазон, С — диапазон истощения, А1-А2-….. А5 -разные стадии адаптации к стрессу, В- выше референсоного диапазона – повышенная стрессоустойчивость (кому -то повезло:))
Такое развернутое исследование надпочечников поможет определиться с диагнозом, нет ли здесь дебюта надпочечниковой недостаточности или это просто дисфункция и определиться с лечебной тактикой. Ведь кому-то надо будет отдохнуть и правильно питаться. А кому-то понадобится подобрать препараты гормонов надпочечников сроком от 1,5-3-х месяцев до пожизненной терапии при выявленной надпочечниковой недостаточности. Радует то, что надпочечниковая недостаточность встречается очень редко.
НО очень часто встречается дисфункция.
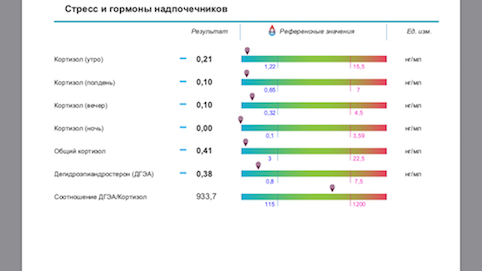
Ниже привожу фото результатов женщины с дисфункцией надпочечников и при этом адекватной адаптацией к стрессу (примерно 2 стадия Г Селье). Эту ситуацию можно исправить изменением образа жизни … но если надо быстрее, можно «немного помочь препаратами».
Особенную благодарность в идее составления этой статьи выражаю своему учителю Гострому Андрею Владимировичу.
28.06.2017
Заболевания иммунной и эндокринной системы | Поджелудочная железа и надпочечники
Надпочечниковая недостаточность: симптомы и лечение
Содержание
- Первичная надпочечниковая недостаточность
- Вторичная надпочечниковая недостаточность
- Симптомы надпочечниковой недостаточности
- Хроническая надпочечниковая недостаточность
- Острая надпочечниковая недостаточность
- Надпочечниковая недостаточность у детей
- Лечение надпочечниковой недостаточности
Первая ассоциация со словом «надпочечники» — адреналин. Этот знаменитый «мачо» в мире гормонов действительно родом из надпочечников. Но не он один. Помимо него небольшие парные железы снабжают организм еще и рядом других, не менее важных секретов. Чтобы понять, что теряет организм, если надпочечники перестают справляться со своей задачей (а это и есть т.н. надпочечниковая недостаточность или гипокортицизм), познакомимся поближе с ролью их гормонов на сцене театра жизни.
Большая часть надпочечников (порядка восьмидесяти-девяноста процентов) приходится на т.н. кору — «фабрику» по производству кортикостероидов. Именно их недостаток виновен в многообразии клинических проявлений у людей с надпочечниковой недостаточностью.
Глюкокортикоиды. Без них организму никак не обойтись в мире, полном неожиданностей и опасностей — стрессов, аллергенов, возбудителей, заведомо вредных или чрезмерных физико-химических факторов и пр.
Минералкортикоиды. Без их участия невозможен водно-электролитный обмен и поддержание артериального давления в коридоре физиологической нормы для конкретного организма «здесь и сейчас».
Адрогены. Значимые участники обменных процессов и регуляторы половых функций в организме как мужчин, так и женщин. Впрочем, производство гормонов этого класса не удел исключительно надпочечников. Поэтому они не столь значимы в ракурсе нашей темы.
Мозговой слой (оставшиеся десять-двадцать процентов) поставляет организму стресс-гормон номер один адреналин и его собрата — норадреналин. Последний преимущественно занят почетной обязанностью — опосредует передачу нервного импульса. Кроме того, он также участвует в стресс-реакциях, регуляции давления крови и многих других процессах.
Первичная надпочечниковая недостаточность
Ее проявления — следствия недопоступления в организм рассмотренных выше ключевых участников адаптационных и обменных процессов — кортикостероидов. А виной тому разрушение места их образования — коры.
На долю недуга этого типа приходится львиная доля всех случаев гипокортицизма (девяносто пять процентов). По имени впервые описавшего его в середине 19 века английского доктора Томаса Аддисона, называется этот недуг болезнь Аддисона.
Первые симптомы чаще всего появляются в молодом и зрелом возрасте (от двадцати до пятидесяти лет).
Что способно разрушить кору надпочечников?
- Лидирующую позицию занимают аутоиммунные процессы (девяносто восемь процентов случаев).
- На втором месте — туберкулез. Первичные очаги в большинстве случаев локализуются в легких, но с током крови возбудитель достигает надпочечники и постепенно разрушает их ткани.
- На третьем месте — наследственная патология ферментных систем, проявляющаяся в том числе дистрофическими процессами в коре желез — т.н. адренолейкодистрофия.
К разрушению ткани органа также могут привести:
- инфаркт желез;
- метастазы новообразований в ткань желез;
- хирургические вмешательства и др.
Вторичная надпочечниковая недостаточность
Ее проявления (о чем подробнее поговорим ниже) частично сходны с первичной формой недуга. Но причина иная, и коренится она «наверху» — в гипоталамо-гипофизарной системе. Конкретнее — в недостаточной выработке аденогипофизом «побудительного фактора» для эндокринной активности коры надпочечников. Называется он адренокортикотропный гормон.
Что становится виновником такого состояния?
- Доброкачественные (краниофарингиомы) или злокачественные процессы в гипофизе и/или гипоталамусе.
- Травмы и хирургические вмешательства в гипоталамо-гипофизарной области.
- Некротическое поражение гипофиза после родов (т.н. синдром Шихена).
Симптомы надпочечниковой недостаточности
Клинические проявления обусловлены острой нехваткой в организме гормонов-регуляторов. Их острота определяется степенью гормональной недостаточности и сохранностью компенсаторных механизмов.
Для первичной формы недуга характерны:
- Потеря массы тела (от умеренной до резко выраженной).
- Астенический синдром — слабость, утомляемость. Особенно заметна мышечная слабость.
- Вялость, подавленность, раздражительность.
- Склонность к депрессии.
- Снижение полового влечения.
- Снижение артериального давления (у гипертоников до нормы, у людей с прежде нормальным давлением до показателей гипотонии).
- Обмороки, провоцируемые стрессовыми ситуациями.
- Расстройства в работе желудочно-кишечного тракта: боли, тошнота, потеря аппетита, расстройство стула и др.
- Страсть к соленому.
- Большое количество отделяемой мочи.
- Выраженная пигментация слизистых оболочек и кожных покровов (начиная с открытых участков с постепенным расширением пораженных территорий).
- Уменьшение количества волос в подмышечных и лобковой областях.
Вторичная надпочечниковая недостаточность отличается более легким течением. Причина в том, что в этом случае нарушается продукция только гюкокортикоидов, а минералкортикоиды образуются в достаточном количестве.
Для нее характерны:
- астения;
- гипогликемия, выражающаяся в преходящем недомогании, наступающем спустя несколько часов после приема пищи.
Хроническая надпочечниковая недостаточность
Оба рассмотренных выше вида нарушений продукции гормонов корой надпочечников относятся к хроническому типу.
Острая надпочечниковая недостаточность
Острая ситуация чаще всего возникает вследствие срыва механизмов, компенсирующих нехватку гормонов при болезни Аддисона. В этом случае говорят о т.н. аддисоновом кризе. В иных случаях к острой недостаточности могут привести:
- острая травма обоих желез;
- удаление пораженного опухолью надпочечника;
- кровоизлияние в ткань обоих желез (во время родов, при молниеносном сепсисе, передозировке гепарина).
Проявления:
- Со стороны сердечно-сосудистой системы (по сути шоковое состояние вплоть до развития коллапса): гипотония; учащенное сердцебиение; бледность лица, синюшность носогубного треугольника; холодные конечности; отсутствие мочеиспускания; обмороки.
- Со стороны пищеварительной системы (напоминает острое пищевое отравление): спазмы; острые боли; тошнота; вздутие живота; понос; сильная рвота.
- Со стороны нервной системы: головная боль; судороги; бредовое состояние; заторможенность вплоть до ступора.
Надпочечниковая недостаточность у детей
У детей диагностируют и первичную, и вторичную формы надпочечниковой недостаточности. Обе они бывают врожденными и приобретенными.
Детский недуг имеет свои особенности. В силу анатомо-физиологической недоразвитости желез у малышей (до третьего года жизни) повышен риск возникновения острой ситуации. Спровоцировать таковую может:
- родовая травма;
- острая инфекция;
- острый психоэмоциональный стресс;
- геморрагический инфаркт желез вследствие травмы, хирургического вмешательства, инфекции;
- передозировка лекарственных средств (например, гепарина);
- резкая отмена гормональной терапии.
В остальном причины и клинические проявления детского недуга аналогичны таковым у взрослых пациентов.
Лечение надпочечниковой недостаточности
Главная задача — вернуть организму недостающие гормоны. В классическом подходе она решается за счет заместительной гормональной терапии. Подбирается она индивидуально, с учетом возраста, причин и степени недостаточности, имеющихся патологий со стороны других органов и систем и др. Оптимальные дозировки призваны удовлетворять требованиям организма (и не допустить развития острой ситуации) и не вносить дисбаланс в работу организма, выражающийся в ряде побочных эффектов.
Острая ситуация требует экстренных реанимационных мероприятий, направленных на восстановление работы важнейших регуляторных систем.
«Имеются противопоказания, необходима консультация специалиста»
Автор статьи Наталья Аднорал врач-биофизик, кандидат медицинских наук. Редактор статьи Константин Загер врач иглорефлексотерапевт, главный врач Zagerclinic.
Лишний вес всегда связывают с огрехами питания и обжорством, а усталость — с напряженным ритмом жизни. Приступы необъяснимых страхов списывают на модные ныне панические атаки и вегето-сосудистую дистонию или же на психологические проблемы. Все это может быть правдой, а может быть признаком нарушения гормонального фона. И виной оказываются надпочечники. А что мы знаем о них и их роли в нашем психическом состоянии? И куда идти, если невролог и психолог не помогают?
МАЛ ЗОЛОТНИК
Мал золотник, да дорог — это про надпочечники. Мало кто знает, где они расположены и чем в принципе занимаются. Между тем они крайне важны — на нашем сайте news.ru мы уже писали о разных эндокринных железах. Пришла очередь надпочечников.
Надпочечники — парный орган, расположенный, как и следует из названия, над почками. Надпочечники объединены с почками и имеют размер всего лишь от 35 до 70 мм. Весят надпочечники 14 грамм и в основном состоят из коркового слоя. Мозговое вещество занимает всего 10% органов. Один из них не похож на другой, в отличие от иных парных органов: правый надпочечник напоминает треугольник, а левый — месяц.
В корковом и мозговом слоях вырабатываются гормоны. Причем их выработка связана еще и с деятельностью гипофиза. В мозговом веществе идет выработка адреналина. В коре же вырабатываются различные стероидные гормоны, которые отвечают за половые признаки.
Небольшого отклонения в работе надпочечников достаточно для того, чтобы у человека начали отмечаться вегетативные кризы с необъяснимыми перепадами давления от высоких до низких цифр, паническими атаками и приступами беспокойства. А также для того, чтобы цветущая женщина потеряла признаки женственности и приобрела мужеподобные черты.
ОБЯЗАННОСТИ ОРГАНОВ
У надпочечников много ролей и функций в организме. Именно они отвечают за нашу стрессоустойчивость и за нашу реакцию на внешние раздражители. Без них было бы невозможно вовремя и правильно отреагировать на опасность и спастись бегством или принять бой, ибо и гормоны, отвечающие за воинственность, и гормоны страха продуцируются здесь.
Надпочечники отвечают и за восстановление нервной системы после стресса или нервного напряжения и срыва. Если бы они вышли из строя и перестали вырабатывать гормоны в принципе, то нервная система пришла бы в полный дисбаланс, что, скорее всего, привело бы к печальным последствиям.
Именно надпочечники отвечают за наше второе дыхание и способность мобилизовать силы в критических ситуациях. Благодаря им человек не чувствует усталости во время срочной работы или тогда, когда надо совершить рывок. В это время надпочечники выбрасывают в кровь огромное количество гормонов, включая адреналин, который и позволяет нам справляться со стрессом и опасностями.
Но в норме такой стресс должен быть кратковременным. Надпочечники должны помочь собрать силы в кулак, ответить на раздражитель и спастись. После этого предполагается, что человек должен оказаться в безопасности и надпочечники могут восстановить себя. Здесь и кроется проблема. Если стрессы оказываются затяжными, то надпочечники начинают работать в интенсивном режиме и не успевают восстанавливаться. Постоянный выброс в кровь гормонов расшатывает нервную систему, а сами надпочечники истощаются. И это может привести к болезням, ведь даже в идеале последствия стресса ликвидируются в организме спустя пару дней. Если же идет накопительный эффект, то организм быстро изнашивается. При этом сначала размеры надпочечников увеличиваются, а потом уже истощаются.
Надпочечники помогают справиться не только с физическими и эмоциональными нагрузками, но и с химическими стрессами. Это касается воздействия всяческих химических веществ, лекарств, аллергенов.
КАКИЕ ГОРМОНЫ КУЮТСЯ
Какие же гормоны вырабатывают надпочечники? Они работают в единой связке вместе с гипофизом, гипоталамусом.
В ответ на стресс производятся адреналин и кортизол. Адреналин отвечает за кратковременную реакцию — собраться и убежать или броситься в бой. Кортизол же отвечает за устойчивость к стрессу и приспособление к обстоятельствам. Одновременно он же снижает количество холестерина в крови, угнетает иммунитет, влияет на состав крови, увеличивает сахар в крови. В норме в организме кортизол больше всего вырабатывается с утра, а меньше всего — ночью. При появлении стрессирующего обстоятельства выброс кортизола увеличивается. Но если человек живет в состоянии стресса постоянно, то постепенно выработка кортизола снижается. Это признак истощения надпочечников.
Также именно надпочечники производят гормон альдестерон, отвечающий за регуляцию давления крови и водный баланс организма и DHЕА-S, из которого потом строятся эстроген и тестостерон. В результате гипотиреоза, нарушения работы щитовидной железы, надпочечники тоже могут дать сбой и начать вырабатывать мало альдестерона.
ПОЧЕМУ ОНИ СТРАДАЮТ
Из всего вышесказанного становится понятно: надпочечники страдают из-за того, что мы много и постоянно нервничаем. Кратковременный стресс им не страшен — они и созданы для того, чтобы справляться с ним.
А вот многолетний, хронический стресс, постоянное нервное напряжение или работа на износ влияют на надпочечники катастрофически. И самое опасное заключается в том, что мы это замечаем далеко не сразу.
В результате многолетнего нервного напряжения надпочечники начинают истощаться, и образуется слабость надпочечников. На первых порах это проявляется чувством непреходящей усталости, которая не проходит даже после сна. Кстати, считается, что распространенный ныне модный диагноз «синдром хронической усталости» является не чем иным, как ослаблением функций надпочечников.
Недостаточное питание, постоянные диеты, ограничение поступления в организм в нужном количестве белков, жиров, углеводов, витаминов и минералов тоже могут плохо повлиять на способность надпочечников справляться с выработкой гормонов.
У женщин надпочечники могут страдать из-за приема оральных контрацептивов. По крайней мере, так считают некоторые исследователи, предполагающие, что вмешательство в гормональную сферу яичников приводит и к сбою в работе надпочечников впоследствии. Синтетические гормоны — явление малопроверенное. До конца их воздействие на организм не выяснено. Оральные контрацептивы подавляют работу репродуктивной системы. Это ведет к некой разбалансировке эндокринной системы. В результате может в конце концов наступить ослабление надпочечников.
Вызвать нарушение их работы могут инфекционные заболевания, сильные стрессы. При этом если наблюдается врожденная слабость надпочечников, то внешние воздействия гораздо быстрее подействуют на них.
Хорошей новостью является то, что надпочечники на самом деле долго сопротивляются стрессам и обладают большими компенсационными возможностями. Поэтому мы и способны жить в затяжном стрессе годами. Однако расплата будет неминуема, если не остановиться вовремя и не начать осознавать, что постоянные авралы, беспокойство, ярость, страх, ненависть и зависть в первую очередь ударяют по надпочечникам.
ПРИЗНАКИ ПРОБЛЕМ
Первыми признаками истощения надпочечников являются слабость, чувство усталости, апатия, раздражительность, сниженный иммунитет и «цепляние всех простуд и гриппов».
О том, что надпочечники работают с перегрузкой, говорят следующие симптомы: частая тревожность без повода, нервозность и неспособность справляться со стрессом; раздражительность, дрожь в руках, головокружение, сердцебиение, головные боли, просыпание по ночам, тошнота во врем стресса, беспричинное потоотделение, слабость, тяга к соленому и сладкому, периодически случающиеся панические атаки, неспособность сосредоточиться, приступы гнева, неадекватная эмоциональная чувствительность. Выражается это в том, что любые события принимаются близко к сердцу и возводятся в катастрофические и в том, что становится все труднее и труднее находить общий язык с окружающими людьми. Выдержка равна нулю, и любое событие переживается долго.
При этом образуется замкнутый круг: человек, склонный «пережевывать» события и переживать по каждому пустяку, истощает свои надпочечники нахождением в постоянном стрессе, а затем истощенные надпочечники провоцируют точно такие же реакции.
При проблемах с надпочечниками может наблюдаться гипотиреоз, изменение массы тела, падение глюкозы в крови, немотивированные боли в теле, боль в коже головы, неуклюжесть, одышка, частое мочеиспускание, мышечная слабость, боли в пояснице.
Истощение надпочечников может привести к их заболеваниям. О том, что уже развились серьезные болезни, может говорить неконтролируемый подъем артериального давления, который сложно поддается купированию, и резкое изменение массы тела. Монтаж систем охраны периметра в Москве При определенных видах болезней надпочечников растет масса тела, а жировые подушки формируются в области плеч, талии, лица. Снизить вес при этом крайне сложно. Иногда нарушения работы надпочечников, напротив, могут привести к потере веса. Изменение цвета кожи тоже говорит уже о появившихся болезнях. Появляющиеся пигментные пятна часто называют бронзовой болезнью.
НА ЧТО ОБРАТИТЬ ВНИМАНИЕ
Если человек постоянно чувствует слабость и вялость, то стоит проверить надпочечники. Даже в преклонном возрасте такое состояние не является нормальным. Если же слабость испытывает человек в активном трудоспособном возрасте, то это не лень, а признак болезни.
В некоторых случаях человек может вести сколь-нибудь активную деятельность всего несколько часов. Если слабость сочетается с нервозностью, нервными срывами, раздражительностью и головными болями, то проверить кровь на гормоны стоит обязательно.
ЧТО ДЕЛАТЬ, ЧТОБЫ ЗАЩИТИТЬ НАДПОЧЕЧНИКИ
В первую очередь надо пересмотреть свое отношение к жизни в целом. Жизнь в постоянном аврале и стрессах приводит к болезни органов. И какие бы меры при этом ни принимались, при жизни в цейтноте укрепить надпочечники не удастся.
Также стоит пересмотреть ценности. Зависть, страхи, обиды истощают силы организма и заставляют его жить в постоянном стрессе и тревоге.
Для поддержки надпочечников можно начать пить травы-адаптогены. К ним относятся зверобой, родиола розовая, элеутерококк, солодка, гинкго билоба, лакричник, имбирь.
Здоровье надпочечников поддерживают рыбий жир, омега-3 жирные кислоты, витамины, особенно группы В и С, магний, цинк, калий. Все продукты, богатые этими микроэлементами и витаминами, полезны для надпочечников. К ним относятся орехи, авокадо, семечки, особенно тыквенные, зелень, помидоры, рыба, птица, яйца, цветная капуста. Правильное питание — залог устойчивости к стрессам и здоровья надпочечников
Надпочечники — тихие и молчаливые труженики. Поэтому стоит помочь им, ведь, кроме них, никто не поможет нам справиться со стрессами нашего мира и жить счастливо.
⇒Уважаемые пациенты и родственники пациентов инфекционного отделения COVID-19!
Работа желез внутренней секреции сказывается на состоянии организма, нарушения провоцируют развитие серьезных расстройств. Нормализовать функционирование надпочечников можно медикаментами, народными средствами, сменой образа жизни.
Естественная стимуляция
Гормоны регулируют физиологические процессы, оказывают влияние на работу органов и систем. Но при дисфункции надпочечников появляются проблемы с выработкой биологически активных веществ. Парные железы условно делятся по структуре на мозговой и корковый слой. При правильном функционировании выделяют:
- Минералокортикоиды. Оказывает влияние на водно-солевой баланс, регулирует работу кровеносной системы. При нарушении работы надпочечников появляются отеки, возникает патологическая потеря калия,
- Глюкокортикоиды. Отвечают за обменные процессы, баланс жиров, белков и углеводов. При дисфункции провоцируют повышение или снижение массы тела, аллергические и воспалительные реакции.
- Андрогены и эстрогены. Отвечают за половую систему женщин и мужчин, регулируются надпочечники, хотя в большем количестве выделяются половыми железами.
При правильной работе вырабатывается дофамин, адреналин и норадреналин. Если человек здоров, имеет нормальную физическую нагрузку, сбалансированно питается, то надпочечники не требуют искусственной стимуляции. Они работают в автоматическом режиме. Если возникают нарушения, то необходим врачебный и лабораторный контроль.
Смена рациона питания
Высокий темп жизни приводит к образованию неправильных пищевых привычек. Люди потребляют избыточное количество сладких, мучных, жирных и жареных продуктов. Искусственно стимулируют организм крепким чаем, кофе, энергетическими и алкогольными напитками. Это негативно отражается на работе надпочечников. Диета для стимуляции должна соответствовать следующим правилам:
- Сбалансированный рацион. Ежедневное потребление белков, жиров и углеводов в нормальном количестве.
- Поддержание водно-солевого баланса. Придерживаются ритма приема воды, минимального потребления соли.
- Употребление животной и растительной пищи. Включают также молочные продукты с невысоким процентом жирности.
- Включение не крахмалистых овощей и фруктов. Исключают только продукты с высоким содержанием калия.
Медики рекомендуют повысить употребление естественных источников витамина В5. Он содержится в цветной капусте, яйцах, горохе, огородной зелени. Диета для нормальной работы надпочечников схожа с принципами классического правильного питания.
Важно! Допустимо как трехразовое, так и дробное питание.
Если пациент долгое время питался неправильно, употреблял минимальное количество белка и обилие углеводов, то переводят на правильный рацион постепенно. Необходимо пересмотреть режим дня, добавить завтрак и исключить поздние приемы пищи. Ужин не позднее, чем за 3 часа до сна.
Медикаментозное лечение
При наличии тревожных симптомов можно проверить надпочечники, анализы назначает врач. Возможно, как симптоматическое лечение, так и подбор индивидуального курса. Длительность лечения зависит от клинической картины.
| Вид воздействия | Особенности | Препараты |
| Витаминотерапия | Усиление естественной стимуляции, поддержка витаминно-минерального баланса. | Комплексные витамины, курсы инъекций. |
| Поддержка микрофлоры | Повышение синтеза витаминов группы В, улучшение пищеварения. | Бифиформ, Лактобактерин. |
| Назначение адаптогенов | Легкий тонизирующий эффект на выводящую систему. | Настойки на основе женьшеня, лимонника. |
| Использование ноотропных препаратов | Улучшение обмена веществ, нормализация кровообращения, снижение уровня стресса. | Фенибут, Пирацетам. |
| Симптоматическое воздействие | Избавление от перепадов настроения, болей, раздражительности. Нормализация давления. | Грандаксин, Кордиамин. |
Возможна коррекция биологически активными добавками, если они не конфликтуют с назначенными медикаментами. Используются составы на основе экстрактов из надпочечников молодых животных. Применяют средства с повышенным содержанием витамина В5. С осторожностью выбирают БАДы с веществами, которые угнетают разложение кортизола в печени.
Варианты диагностики
Почувствовав недомогание, симптомы неправильной работы систем, пациенты стремятся узнать, как стимулировать надпочечники, как их проверить. После обследования врач назначит рецептурные препараты, витаминно-минеральный комплекс и медикаменты для симптоматического лечения.
Основная часть лечения — это смена образа жизни, корректировка рациона, избавление от вредных привычек.
Проверить работу надпочечников у женщин и мужчин можно с помощью лабораторных исследований, сдачи анализов. При незначительных изменениях возможна только корректировка образа жизни. Если отклонения сильно разнятся, то врач может назначить дополнительное обследование:
- УЗИ брюшной полости;
- МРТ органов брюшной полости;
- компьютерная томография.
Нарушение работы надпочечников может свидетельствовать об инфекционном, грибковом, бактериальном поражении. Потребуется сдать общий анализ крови, проверить уровень гормонов в крови и моче. Диагностика заболеваний требует подготовки. Перед сдачей анализов нельзя принимать пищу, потреблять большое количество жидкостей. Важно отсутствие стресса перед процедурами.
Влияние стресса и неврозов
На фоне стрессовых и депрессивных состояний вырабатываются в большом количестве гормоны, которые негативно сказываются на работе надпочечников. Кортизол и адреналин запускают каскадные реакции, необходимые для выживания. Но при частом стрессе наблюдаются следующие симптомы, которые отражаются на работе надпочечников:
- повышение уровня сахара в крови;
- сужение кровеносных сосудов;
- угнетение иммунной системы;
- повышение уровня давления.
Если пациент здоров, то дисфункция надпочечников провоцируется стрессом. Чтобы нормализовать работу желез, придется изменить образ жизни. Нередко назначают успокоительные препараты, угнетающие возбудимость центральной нервной системы.
При хронически высоком уровне стресса происходит истощение надпочечников.
Снижается их функциональность, работоспособность. Потребуется длительный период медикаментозного восстановления. Для поддержки нормальной работы желез рекомендуется бороться со стрессом на ранних стадиях.
Профилактические меры
Восстановление нормального функционирования надпочечников — длительный процесс, который сопровождается неприятной симптоматикой от нарушения работы ЖКТ до повышенной раздражительности. Заставить железы работать правильно помогут следующие профилактические меры:
- отказ от употребления табака и алкогольных напитков;
- обязательный отдых, снижение рабочей и физической нагрузки;
- нормализация рациона и режима сна;
- профилактика стресса и депрессивных состояний;
- регулярные прогулки на свежем воздухе.
Положительно скажется на работе желез отказ от сладкого, жареного, жирного и излишне соленого. Следует сократить потребление кофе, крепкого чая, низкокалорийных напитков с высоким содержанием кофеина. Стоит своевременно обращаться к врачу при появлении тревожных симптомов.
В качестве профилактики следует регулировать прием не рецептурных медикаментов. Частый прием спазмолитиков, анальгетиков, миорелаксантов, препаратов, угнетающих центральную нервную систему, приводит к снижению работоспособности надпочечников. Нарушения могут продлиться вплоть до полного выведения продуктов распада из организма.
Советы специалиста
Восстановление работы надпочечников необходимо после длительного курса приема медикаментов, стрессов, депрессивных состояний, заместительной терапии. Нарушается работа как под действием внешних факторов, так и провоцируется различными заболеваниями, воспалительными процессами. Врачи рекомендуют следить за здоровьем надпочечников, так как они вырабатывают важные для нормальной жизнедеятельности гормоны. Поддержать работу желез можно правильным питанием, образом жизни, регулярным сном и отказом от вредных привычек.
Надпочечниковая недостаточность
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Лечение надпочечниковой недостаточности включает устранение ее причин, заместительную терапию кортикостероидными препаратами, симптоматическую терапию.
Общие сведения
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Крайним проявлением надпочечниковой недостаточности является надпочечниковый криз.
Корковое вещество надпочечников вырабатывает глюкокортикостероидные (кортизол и кортикостерон) и минералокортикоидные (альдостерон) гормоны, регулирующие основные виды обмена в тканях (белковый, углеводный, водно-солевой) и адаптационные процессы организма. Секреторная регуляция деятельности коры надпочечников осуществляется гипофизом и гипоталамусом посредством секреции гормонов АКТГ и кортиколиберина.
Надпочечниковая недостаточность объединяет различные этиологические и патогенетические варианты гипокортицизма — состояния, развивающегося в результате гипофункции коры надпочечников и дефицита вырабатываемых ею гормонов.
Надпочечниковая недостаточность
Причины
Первичная надпочечниковая недостаточность развивается при поражении 85-90% ткани надпочечников.
В 98% случаев причиной первичного гипокортицизма служит идиопатическая (аутоиммунная) атрофия коркового слоя надпочечников. При этом по неизвестным причинам в организме образуются аутоиммунные антитела к ферменту 21-гидроксилазе, разрушающие здоровые ткани и клетки надпочечников. Также у 60% пациентов с первичной идиопатической формой надпочечниковой недостаточности отмечаются аутоиммунные поражения других органов, чаще – аутоиммунный тиреоидит. Туберкулезное поражение надпочечников встречается у 1-2% пациентов и в большинстве случаев сочетается с туберкулезом легких.
Редкое генетическое заболевание – адренолейкодистрофия служит причиной первичной надпочечниковой недостаточности в 1-2% случаев. В результате генетического дефекта Х-хромосомы возникает недостаток фермента, расщепляющего жирные кислоты. Преимущественное накопление жирных кислот в тканях нервной системы и коры надпочечников вызывает их дистрофические изменения.
Крайне редко к развитию первичной надпочечниковой недостаточности приводят коагулопатии, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы), двусторонний инфаркт надпочечников, ВИЧ-ассоциированные инфекции, двустороннее удаление надпочечника.
Предрасполагают к развитию атрофии коры надпочечников тяжелые нагноительные заболевания, сифилис, грибковые поражения и амилоидоз надпочечников, злокачественные опухоли, пороки сердца, использование некоторых лекарственных препаратов (антикоагулянтов, блокаторов стероидгенеза, кетоконазола, хлодитана, спиронолактона, барбитуратов) и т. д.
Вторичная надпочечниковая недостаточность вызывается деструктивными или опухолевыми процессами гипоталамо-гипофизарной области, приводящими к нарушению кортикотропной функции, в результате:
- опухолей гипоталамуса и гипофиза: краниофарингиомы, аденомы и др.;
- сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз, аневризма сонной артерии;
- гранулематозных процессов в области гипоталамуса или гипофиза: сифилис, саркоидоз, гранулематозный или аутоиммунный гипофизит;
- деструктивнотравматических вмешательств: лучевая терапия гипоталамуса и гипофиза, операции, длительное лечение глюкокортикоидами и т. д.
Первичный гипокортицизм сопровождается снижением секреции гормонов коры надпочечников (кортизола и альдоатерона), что приводит к нарушению обмена веществ и баланса воды и солей в организме. При дефиците альдостерона развивается прогрессирующее обезвоживание, обусловленное потерей натрия и задержкой калия (гиперкалиемия) в организме. Водно-электролитные расстройства вызывают нарушения со стороны пищеварительной и сердечно-сосудистой систем.
Уменьшение уровня кортизола снижает синтез гликогена, приводя к развитию гипогликемии. В условиях дефицита кортизола гипофиз начинает повышенно вырабатывать АКТГ и меланоцитостимулирующий гормон, вызывающий усиление пигментации кожи и слизистых. Различные физиологические стрессы (травмы, инфекции, декомпенсация сопутствующих заболеваний) вызывают прогрессирование первичной надпочечниковой недостаточности.
Вторичный гипокортицизм характеризуется только дефицитом кортизола (в результате недостатка АКТГ) и сохранением продукции альдостерона. Поэтому вторичная надпочечниковая недостаточность, по сравнению с первичной, протекает относительно легко.
Классификация
Недостаточность коры надпочечников может носить острое и хроническое течение.
Острая форма надпочечниковой недостаточности проявляется развитием тяжелого состояния — аддисонического криза, обычно представляющего собой декомпенсацию хронической формы заболевания. Течение хронической формы надпочечниковой недостаточности может быть компенсированным, субкомпенсированным или декомпенсированный.
Согласно начальному нарушению гормональной функции хроническую надпочечниковую недостаточность разделяют на первичную и центральную (вторичную и третичную).
- Первичная недостаточность коры надпочечников (1-НН, первичный гипокортицизм, аддисонова или бронзовая болезнь) развивается в результате двустороннего поражения самих надпочечников, встречается более чем в 90% случаев, не зависимо от пола, чаще в зрелом и пожилом возрасте.
- Вторичная и третичная надпочечниковая недостаточность встречаются гораздо реже и возникают вследствие недостатка секреции АКТГ гипофизом или кортиколиберина гипоталамусом, приводящих к атрофии коры надпочечников.
Симптомы надпочечниковой недостаточности
Ведущим критерием первичной хронической надпочечниковой недостаточности является гиперпигментация кожных покровов и слизистых оболочек, интенсивность которой зависит от давности и тяжести гипокортицизма. Вначале более темную окраску приобретают открытые участки тела, подверженные солнечному облучению, — кожа лица, шеи, рук, а также участки, имеющие в норме более темную пигментацию, — ареолы сосков, наружные половые органы, мошонка, промежность, подмышечные области. Характерным признаком является гиперпигментация ладонных складок, заметная на фоне более светлой кожи, потемнение участков кожи, в большей степени соприкасающихся с одеждой. Цвет кожи варьирует от легкого оттенка загара, бронзового, дымчатого, грязной кожи до диффузно-темного. Пигментация слизистых оболочек (внутренней поверхности щек, языка, неба, десен, влагалища, прямой кишки) синевато-черной окраски.
Реже встречается надпочечниковая недостаточность с мало выраженной гиперпигментацией — «белый аддисонизм». Нередко на фоне участков гиперпигментации у пациентов обнаруживаются беспигментные светлые пятна – витилиго, размером от мелких до крупных, неправильной формы, выделяющиеся на более темной коже. Витилиго встречается исключительно при аутоиммунном первичном хроническом гипокортицизме.
У пациентов с хронической надпочечниковой недостаточностью снижается масса тела от умеренного похудания (на 3-5 кг) до значительной гипотрофии (на 15-25 кг). Отмечаются астения, раздражительность, депрессия, слабость, вялость, вплоть до потери трудоспособности, снижение полового влечения. Наблюдается ортостатическая (при резком изменении положения тела) артериальная гипотензия, обморочные состояния, вызываемые психологическими потрясениями и стрессами. Если до развития надпочечниковой недостаточности у пациента в анамнезе присутствовала артериальная гипертензия, АД может быть в пределах нормы. Практически всегда развиваются расстройства пищеварения — тошнота, понижение аппетита, рвота, боль в эпигастрии, жидкий стул или запоры, анорексия.
На биохимическом уровне происходит нарушение белкового (снижение синтеза белка), углеводного (снижение уровня глюкозы натощак и плоская сахарная кривая после глюкозной нагрузки), водно-солевого (гипонатриемия, гиперкалиемия) обменов. У пациентов отмечается выраженное пристрастие к употреблению соленой пищи, вплоть до употребления чистой соли, связанное с нарастающей потерей солей натрия.
Вторичная надпочечниковая недостаточность протекает без гиперпигментации и явлений недостаточности альдостерона (артериальной гипотонии, пристрастия к соленому, диспепсии). Для нее характерны неспецифические симптомы: явления общей слабости и приступов гипогликемии, развивающихся через несколько часов после еды.
Осложнения
Наиболее грозным осложнением хронического гипокортицизма при не проводимом или неправильном лечении является надпочечниковый (аддисонический) криз – резкая декомпенсация хронической надпочечниковой недостаточности с развитием коматозного состояния. Аддисонический криз характеризуется резчайшей слабостью (вплоть до состояния прострации), падением артериального давления (вплоть до коллапса и потери сознания), неукротимой рвотой и жидким стулом с быстрым нарастанием обезвоживания организма, запахом ацетона изо рта, клоническими судорогами, сердечной недостаточностью, еще большей пигментацией кожных покровов.
Острая надпочечниковая недостаточность (аддисонический криз) по преобладанию симптомов может протекать в трех клинических формах:
- сердечно-сосудистой, при которой доминируют нарушения кровообращения: бледность кожи, акроцианоз, похолодание конечностей, тахикардия, артериальная гипотония, нитевидный пульс, коллапс, анурия;
- желудочно-кишечной, напоминающей по симптоматике признаки пищевой токсикоинфекции или клинику острого живота. Возникают спастические боли в животе, тошнота с неукротимой рвотой, жидкий стул с кровью, метеоризм.
- нервно-психической, с преобладанием головной боли, менингеальных симптомов, судорог, очаговой симптоматики, бреда, заторможенности, ступора.
Аддисонический криз трудно поддается купированию и может вызвать гибель пациента.
Диагностика
Диагностику надпочечниковой недостаточности начинают с оценки анамнеза, жалоб, физикальных данных, выяснения причины гипокортицизма. Проводят УЗИ надпочечников. О первичной надпочечниковой недостаточности туберкулезного генеза свидетельствует наличие кальцинатов или очагов туберкулеза в надпочечниках; при аутоиммунной природе гипокортицизма в крови присутствуют аутоантитела к надпочечниковому антигену21-гидроксилазе. Дополнительно для выявления причин первичной надпочечниковой недостаточности может потребоваться МРТ или КТ надпочечников. С целью установления причин вторичной недостаточности коры надпочечник КТ и МРТ головного мозга.
При первичной и вторичной надпочечниковой недостаточности наблюдается снижение в крови кортизола и уменьшение суточного выделения свободного кортизола и 17-ОКС с мочой. Для первичного гипокортицизма характерно повышение концентрации АКТГ, для вторичного – его уменьшение. При сомнительных данных за надпочечниковую недостаточность проводят стимуляционный тест с АКТГ, определяя содержание кортизола в крови через полчаса и час после введения адренокортикотропного гормона. Повышение уровня кортизола менее чем на 550 нмоль/л (20 мкг/дл) свидетельствует о недостаточности надпочечников.
Для подтверждения вторичной недостаточности коры надпочечников применяют пробу инсулиновой гипогликемии, вызывающей в норме значительный выброс АКТГ и последующее повышение секреции кортизола. При первичной надпочечниковой недостаточности в крови определяются гипонатриемия, гиперкалиемия, лимфоцитоз, эозинофилия и лейкопения.
Лечение надпочечниковой недостаточности
Современная эндокринология обладает эффективными методами лечения надпочечниковой недостаточности. Выбор метода лечения зависит прежде всего от причины возникновения заболевания и преследует две цели: ликвидацию причины надпочечниковой недостаточности и замещение гормонального дефицита.
Устранение причины надпочечниковой недостаточности включает медикаментозное лечение туберкулеза, грибковых заболеваний, сифилиса; противоопухолевую лучевую терапию на область гипоталамуса и гипофиза; оперативное удаление опухолей, аневризм. Однако при наличии необратимых процессов в надпочечниках, гипокортицизм сохраняется и требует пожизненного проведения заместительной терапии гормонами коры надпочечников.
Лечение первичной надпочечниковой недостаточности проводят глюкокортикоидными и минералокортикоидными препаратами. При легких проявлениях гипокортицизма назначаются кортизон или гидрокортизон, при более выраженных — комбинация преднизолона, кортизона ацетата или гидрокортизон с минералокортикоидами (дезоксикортикостерона триметилацетат, ДОКСА — дезоксикортикостерона ацетат). Эффективность терапии оценивается по показателям артериального давления, постепенному регрессу гиперпигментации, прибавке массы тела, улучшению самочувствия, исчезновению диспепсии, анорексии, мышечной слабости и т. д.
Гормональная терапия у пациентов с вторичной надпочечниковой недостаточностью проводится только глюкокортикоидами, т. к. секреция альдостерона сохранена. При различных стрессовых факторах (травмах, операциях, инфекциях и др.) дозы кортикостероидов увеличивают в 3-5 раз, при беременности незначительное увеличение дозы гормонов возможно лишь во втором триместре.
Назначение анаболических стероидов (нандролон) при хронической надпочечниковой недостаточности показано и мужчинам, и женщинам курсами до 3-х раз в год. Пациентам с гипокортицизмом рекомендовано соблюдение диеты, обогащенной белком, углеводами, жирами, солями натрия, витаминами В и С, но с ограничением солей калия. Для купирование явлений аддисонического криза проводят:
- регидратационную терапию изотоническим раствором NaCl в объеме 1,5-2,5 л в сутки в сочетании с 20 % р-ром глюкозы;
- внутривенную заместительную терапию гидрокортизоном или преднизолоном с постепенным снижением дозы по мере стихания явлений острой надпочечниковой недостаточности;
- симптоматическую терапию заболеваний, приведших к декомпенсации хронической надпочечниковой недостаточности (чаще антибактериальную терапию инфекций).
Прогноз и профилактика
В случае своевременного назначения адекватной гормонально-заместительной терапии течение надпочечниковой недостаточности относительно благоприятное. Прогноз у пациентов с хроническим гипокортицизмом во многом определяется профилактикой и лечением надпочечниковых кризов. При сопутствующих заболеванию инфекциях, травмах, хирургических операциях, стрессах, желудочно-кишечных расстройствах необходимо немедленное увеличение дозы назначенного гормона.
Необходимо активное выявление и постановка на диспансерный учет у эндокринолога пациентов с надпочечниковой недостаточностью и лиц группы риска (длительно принимающих кортикостероиды при различных хронических заболеваниях).
Надпочечниковая недостаточность — лечение в Москве
Оглавление:
- Что такое надпочечниковая недостаточность?
- Причины, вызывающие недостаточность коры надпочечников
- Признаки, характерные для недостаточности коры надпочечников
- Прогноз
- Что может сделать Ваш врач?
- Что можете сделать Вы?
Что такое надпочечниковая недостаточность (недостаточность коры надпочечников, гипокортицизм)?
Недостаточность коры надпочечников — это синдром, все проявления которого являются следствием недостаточности выделения гормонов коры надпочечников в кровь.
Причины, вызывающие недостаточность коры надпочечников
Недостаточность коры надпочечников бывает острая и хроническая. Хроническая недостаточность коры надпочечников может быть первичной и вторичной.
Первичная недостаточность коры надпочечников (болезнь Аддисона) возникает в результате разрушения ткани самого надпочечника. Первичная недостаточность надпочечников развивается, если сохранено и функционирует менее 10-15% ткани надпочечника.
К предрасполагающим факторам первичной надпочечниковой недостаточности относятся:
инфекционные заболевания (сифилис, туберкулез, грибковые заболевания надпочечников); амилоидоз надпочечников; ВИЧ-инфекция; идиопатическая атрофия коры надпочечника (аутоиммунный процесс, при этом в организме по неизвестной пока причине нарушается система иммунного контроля, и образуются аутоантитела, разрушающие клетки собственных надпочечников).
Вторичная недостаточность коры надпочечника возникает при заболеваниях головного мозга с поражением гипофиза или гипоталамуса (опухоли головного мозга, черепно-мозговые травмы, после операций на головном мозге, после лучевой терапии, при различных интоксикациях), которые в норме контролируют работу надпочечников.
Острая надпочечниковая недостаточность, или аддисонический криз — острое коматозное состояние.
Острая недостаточность коры надпочечников может развиться:
- на фоне уже имеющейся хронической недостаточности гормонов коры надпочечников;
- при оперативном удалении надпочечников по поводу болезни Иценко-Кушинга (синдром Нельсона);
- при резкой отмене глюкокортикоидов, назначенных с целью лечения.
Причиной острой надпочечниковой недостаточности может стать аутоиммунный тиреоидит (синдром Шмидта).
Острая недостаточность коры надпочечников может возникнуть у новорожденного вследствие кровоизлияния в надпочечники во время тяжелых и затяжных родов, вследствие родовой травмы или воздействия различных инфекций. Такое состояние называется синдром Уотерхауза-Фридериксена. У взрослых и пожилых людей кровоизлияние в надпочечники может произойти на фоне травм живота и грудной клетки, при передозировки антикоагулянтов, при оперативных вмешательствах, сепсисе, перитонитах, ожогах.
При недостаточности коры надпочечников резко падает содержание в крови их гормонов – глюкокортикоидов и минералокортикоидов. При этом организм теряет способность адаптации к стрессовой ситуации.
Признаки, характерные для недостаточности коры надпочечников
Первичная надпочечниковая недостаточность (аддисонова болезнь) — встречается сравнительно редко, возникает в любом возрасте и представителей обоего пола.
Первичная недостаточность коры надпочечников обычно начинается постепенно. В начале появляются жалобы на слабость, утомляемость, особенно к вечеру. Иногда такая слабость возникает только после физических нагрузок или стрессовых ситуаций. Ухудшается аппетит, пациенты часто болеют простудными заболеваниями. Появляется плохая переносимость солнечного излучения, сопровождающаяся стойким загаром.
С течением болезни Аддисона мышечная слабость становится все более выраженной. Пациенту тяжело осуществлять любые движения. Даже голос становится тихим. Снижается масса тела. Почти у всех больных появляется стойкая гиперпигментация (усиление окраски кожи), особенно в местах трения одежды, на открытых местах тела, подвергающихся загару, усиливается окраска сосков, губ, щек. Возникает стойкое снижение артериального давления, учащение сердечного ритма. Появляются нарушения со стороны желудочно-кишечного тракта: тошнота, рвота, запор, сменяющийся поносом. Снижается количество глюкозы в крови. Нарушается работа почек, часто проявляющаяся ночным мочеиспусканием. Со стороны центральной нервной системы возникают нарушения внимания, памяти, депрессивные состояния. У женщин в связи с недостатком андрогенов выпадают волосы на лобке и в подмышечных впадинах.
У больных с вторичной недостаточностью коры надпочечников отмечаются большинство тех же признаков и симптомов, что у больных с аддисоновой болезнью, но для них характерно отсутствие гиперпигментации.
Для аддисонического криза характерны: сердечно-сосудистая недостаточность, падение артериального давления, желудочно-кишечные расстройства (неукротимая рвота, жидкий многократный стул), нервно-психические нарушения.
Прогноз
Прогноз у больных с аддисоновой болезнью зависит в основном от профилактики и лечения аддисоновых кризов. В случае инфекции, травмы, включая хирургические операции, желудочно-кишечных расстройств или других видов стресса необходимо немедленно увеличивать дозы принимаемого гормона. Лечение должно быть направлено на быстрое повышение уровня глюкокортикоидов в крови и восполнение дефицита натрия и воды.
Что может сделать Ваш врач?
Диагностика ранних стадий недостаточности надпочечников часто затруднена. Однако легкие нарушения со стороны желудочно-кишечного тракта с уменьшением массы тела, потерей аппетита и подозрением на усиленную пигментацию оправдывают проведение специальных провоцирующих тестов, для исключения недостаточности надпочечников, особенно до начала заместительной терапии гормонами. Все больные с аддисоновой болезнью должны получать специфическую заместительную терапию с гормонами: глюкокортикоиды и минералокортикоиды.
В процессе лечения больных с аддисоновой болезнью следует периодически регистрировать массу тела, уровень калия в сыворотке крови и артериальное давление.
Заместительная глюкокортикоидная терапия у больных с вторичной недостаточностью коры надпочечников не отличается от таковой у больных с аддисоновой болезнью. В заместительной минералокортикоидной терапии обычно нет нужды. Во всем остальном лечение больных с вторичной недостаточностью коры надпочечников базируются на тех же принципах.
Адекватная заместительная терапия кортикостероидными гормонами под постоянным контролем – наиболее эффективные методы профилактики аддисонического криза.
Что можете сделать Вы?
При появлении вышеперечисленных симптомов необходимо незамедлительно обратиться к врачу. В случае нелечения данного заболевания в любой момент может возникнуть аддисонический криз, который тяжело поддается лечению и может привести к гибели.
Содержание
- Основная информация
- Гормоны надпочечников и их функции
- Этиология заболевания
- Клиническая картина
- Методы диагностики
- Способы лечебной терапии
- Прогноз
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.

Поэтому неудивительно, что любые отклонения от нормы в работе этих органов негативно сказываются на здоровье в целом, вызывая сбой в функционировании практически всех систем.
Попробуем разобраться, в каких же случаях речь идет о снижении активности надпочечников и как проявляется эта патология и насколько серьезные последствия у нее могут быть?
Основная информация

Патология способна затрагивать сразу все гормоны или только одно конкретное вещество. Различают две формы гипофункции надпочечников:
- Острая (аддисонический кризис). Характеризуется резким прекращением продуцирования гормонов, например, под воздействием тяжелых инфекций.
- Хроническая (болезнь Аддисона). Способна длиться годами, обостряясь после перенесенных болезней, длительных стрессов или травм.
Также в зависимости от локализации первопричины патологии его принято разделять на:
- Первичный (встречается в 90% всех случаев). Развивается в результате поражения самих надпочечников.
- Вторичный. Сбой в работе возникает как следствие проблем с гипофизом, под влиянием которых резко падает уровень АКТГ, или адренокортикотропного гормона, отвечающего за стимуляцию деятельности надпочечников.
- Третичный. В основе патологии лежат нарушения в функционировании гипоталамуса, который перестает подавать гипофизу сигналы, необходимые для регуляции работы надпочечников.
В отдельную форму принято также выделять медикаментозную, или ятрогенную, недостаточность, развивающуюся после резкой отмены длительной гормональной терапии, но встречается она довольно редко, всего в 4-11 случаях на 100 тысяч пациентов.
Гормоны надпочечников и их функции
Ткань, образующая этот парный орган, состоит из двух веществ — коркового и мозгового. Каждое из них отвечает за выработку определенной группы гормонов. Корковый слой продуцирует стероидные вещества, которые можно разделить на три группы:
- глюкокортикоиды (кортизол, кортизон, кортикостерон), поддерживающие белковый и углеводно-жировой обмен в организме, а также отвечающие за адаптацию к стрессам и происходящим в жизни изменениям;
- минералокортикоиды (альдостерон и дезоксикортикостерон), предназначенные для регуляции водного и солевого обмена;
- половые гормоны (андрогены), отвечающие за белковый обмен, накопление мышечной массы, рост волос на теле и лице, либидо и т. д.
Мозговое вещество обеспечивает синтез катехоламинов (дофамина, адреналина и норадреналина), часто называемых гормонами стресса, которые отвечают за реакции защиты и нападения.
Если под влиянием тех или иных факторов активность надпочечников снижается или полностью прекращается, уровень необходимых для нормальной жизнедеятельности гормонов резко падает, а естественное течение процессов, за регуляцию которых они отвечают, нарушается.
При этом человека начинает беспокоить целый ряд типичных симптомов, указывающих на необходимость незамедлительной врачебной консультации и правильно подобранной терапии.
Этиология заболевания
Гораздо реже встречаются другие причины первичного гипокортицизма:
- инфекционные поражения надпочечников, в первую очередь, туберкулез;
- врожденные патологии;
- злокачественные новообразования и метастазы;
- осложнения после оперативного вмешательства;
- необратимые повреждения тканей при ВИЧ-инфекции и т. д.
Развитие вторичной или третичной гипофункции могут спровоцировать:
- нарушения в работе эндокринной системы;
- кровоизлияния в надпочечники в результате полученных травм;
- опухоли головного мозга;
- врожденные аномалии гипофиза и гипоталамуса.
Кроме этого, в основе аддисонических кризисов могут лежать тяжелые инфекционные заболевания, например, герпес или дифтерия, тромбозы, раковые опухоли надпочечников и даже синдром резкой отмены лекарств. А у детей младше 3 лет снизить активность надпочечников может и банальная простуда или сильный стресс.
Клиническая картина

Особенно ярко эта пигментация проявляется при первичной форме патологии. При этом если гипокортицизм был вызван аутоиммунным заболеванием, может иметь место депигментация отдельных участков кожи, то есть появление белых или молочных пятен.
Также гипофункция надпочечников сопровождается:
- постоянной усталостью и мышечной слабостью даже без видимых физических нагрузок;
- резкой потерей веса;
- ухудшением аппетита;
- тошнотой;
- головокружением;
- болями в животе;
- проблемами со стулом;
- снижением артериального давления;
- повышенной нервозностью, депрессией.
При острой форме гипофункции надпочечников, к этим симптомам чаще всего присоединяются судороги, рвота, боли в мышцах и нарушения сознания.
Методы диагностики
Такой подход позволяет узнать истинную причину гипофункции и подобрать лечение, направленное на ее устранение.
Кроме этого, у пациентов берутся иммунологические пробы для выявления возможных аутоиммунных заболеваний, оценивается вероятность туберкулеза и назначается ЭКГ сердца, чтобы определить, отразились ли проблемы с надпочечниками на его работе.
Способы лечебной терапии
Стабилизация состояния больного при хроническом вялотекущем гипокортицизме в первую очередь предполагает назначение заместительной терапии, которая за счет приема синтетических препаратов позволяет приблизить количество вырабатываемых надпочечниками гормонов к необходимому уровню.
Схема лечения всегда подбирается индивидуально, в зависимости от степени развития гипофункции в надпочечниках и общего самочувствия пациента.
Так, на начальной стадии болезни может быть достаточно приема одного только кортизона, но при существенном снижении активности надпочечников необходимо использовать уже целый комплекс гормональных препаратов.
Параллельно уделяется внимание и тем патологическим факторам, которые спровоцировали развитие гипофункции, например, проводится лечение инфекционных заболеваний или хирургическое удаление новообразований.
При острой форме болезни пациенту требуется немедленная госпитализация с дальнейшим интенсивным лечением — внутривенным введением гормонов и противошоковой терапией.
Кроме этого, больным с гипофункцией надпочечников рекомендуется на протяжении всей жизни придерживаться диеты, уделяя особое внимание продуктам с повышенным содержанием белков и жирных кислот, избегать стрессов, чрезмерных физических нагрузок, контролировать вес и артериальное давление, поддерживая его на необходимом уровне.
Прогноз
Если патология была вовремя выявлена, поставлен правильный диагноз и грамотно подобрана заместительная терапия, пациенты с гипофункцией имеют довольно высокие шансы на благоприятное течение болезни, без серьезных осложнений.
Самое главное в этом плане — избегать ее обострения, то есть аддисонических кризисов, представляющих большую опасность для жизни больного. Поэтому при наличии факторов, способных ухудшить его состояние (травм, хирургических операций, инфекций и т. д.), необходимо оперативно увеличивать дозы принимаемых лекарств, поддерживая количество гормонов на должном уровне.
Таким образом, учитывая всю серьезность заболевания, любые симптомы, указывающие на нарушения в работе надпочечников, должны стать серьезным поводом для посещения врача, который сможет вовремя выявить патологию и подобрать оптимальный вариант лечения, предупредив развитие тяжелых осложнений.